1 对象和方法 Subjects and methods
1.1 设计 回顾性病例分析。
1.2 时间及地点 2013年7月至2015年10月于郑州大学第一附属医院整形外科完成。
1.3 对象 临床工作中收治的外伤性半耳缺损的患者8例8只耳朵,8例患者情况基本相同,可见耳郭上1/2(耳轮上1/2,对耳轮脚缺失;耳轮脚、外耳道、耳屏及耳垂存在)或下1/2(耳轮下1/2,耳垂,耳屏及对耳屏缺失;耳轮脚、外耳道、对耳轮脚存在)缺失,5例耳郭上,3例耳郭下,缺失缘参差不齐,血供较差。
1.4 材料
1.4.1 脱细胞异体真皮 北京桀亚莱福生物技术有限责任公司生产的J-1型,是一种细胞外基质。取材于人体捐献体的皮肤,经特殊理化处理,将组织中可引起宿主免疫排斥反应的所有细胞清除掉,同时完整地保存与原有组织结构相同的细胞外基质,与人体有良好的组织相容性[12-13]。
1.4.2 扩张器 选取80 mL肾形扩张器;扩张后所得原位皮瓣质薄、血供丰富,肤色及厚度接近残耳组织正常皮肤,同时能增加可用皮肤面积。定期足量扩张能获得理想的扩张皮瓣。同时,扩张皮瓣因没有颞筋膜的包裹而增加了软骨耳支架暴露的可能,但脱细胞真皮包裹可明显减少此种可能[14-15]。
1.4.3 自体肋软骨移植耳支架 耳支架是耳再造的基础,自体肋软骨可长期稳定存在,且取自自身,可与自身组织相容性好,因此是耳支架最理想可靠的组织材料。而半耳缺损残耳组织,其创缘不整,创面不齐,甚至存在瘢痕组织,加大了耳支架雕刻的难度,因此,对于半耳再造,雕刻一个形态逼真、轮廓鲜明的耳郭支架尤为重要[16-18]。
1.5 方法
1.5.1 一期手术 耳后远位乳突区皮肤扩张器置入。选取80 mL肾形扩张器;根据半耳缺损部位及情况选取耳郭上或下后方(缺损部位后方远位)远离耳郭根部,采用局部浸润麻醉;平行发际线处作一约4 cm纵切口,置入扩张器;置入后1周开始注水扩张,注水总量约110 mL,维持扩张1个月左右。
1.5.2 二期手术 扩张器取出、自体肋软骨支架置入、脱细胞真皮填充、耳郭成形。术前根据健侧耳郭及缺损部位形状做耳支架模型片;并以此切取肋软骨雕刻成与缺损耳郭相当的支架;将剩余软骨埋置于切口皮下备用;于扩张皮瓣中心部(对应缺损部位)切开取出扩张器,成形半包围皮瓣,分离耳轮根部皮下与皮瓣自成一体;将耳软骨支架置入并对接残端软骨,同时脱细胞真皮于颅耳角形成及与残耳对接处皮下填充,辅助对接及支撑颅耳角形成,放置负压引流;待患者恢复3-6个月,耳郭支架稳定,根据再植耳郭的外形以及与残耳组织吻合情况行一两次耳支架细微修整。
1.5.3 耳支架修整 根据再植耳郭外形、与周围原有组织关系及与残耳吻合情况,利用预留肋软骨雕刻细微结构,如耳轮脚、耳屏、对耳屏等进行修整;不足处用脱细胞真皮填充辅助耳支架与残耳对接及颅耳角的形成;利用右胸部愈合瘢痕组织制成中厚皮片、取中厚皮片行游离皮片移植术覆盖继发创面;或者取少量健侧耳郭组织间接吻合耳郭支架与残耳组织等。通过细微修整以达到更好的外观效果。
1.5.4 修复后处理 修复后给予抗生素及改善微循环药物;3-5 d拔除引流管,10 d左右拆线。后续加强抗瘢痕治疗。
1.6 主要观察指标
1.6.1 主观判断 修复后有无出血及血肿、皮片及皮瓣坏死、感觉异常、扩张器破裂暴露渗漏、耳支架吸收暴露、脱细胞真皮吸收暴露、形态不良、瘢痕增生及气胸形成等并发症及继发损伤[19-20]。
修复后再造耳郭外形是否良好,有无臃肿,解剖结构是否清晰,与残耳组织对合是否良好、有无色差、耳轮缘是否连续流畅;同健侧相比,大小、位置、耳颅角及形态是否基本接近;有无并发症及继发损伤[21]。
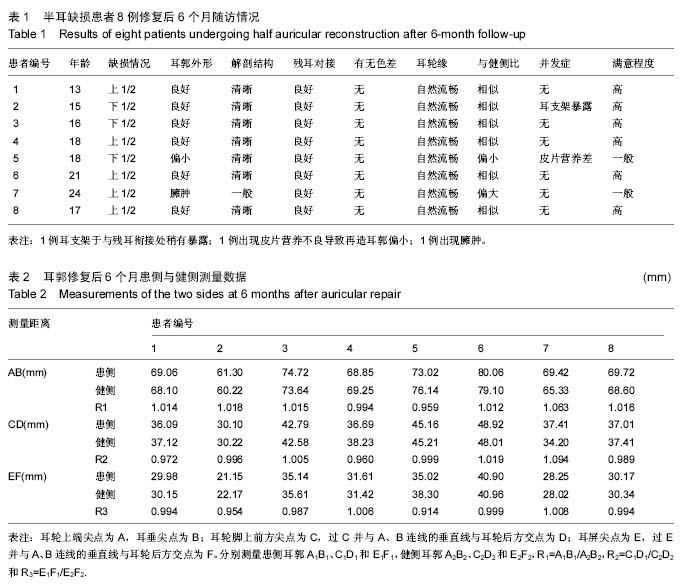
随访6个月-2年,观察再造耳郭外形变化及患者满意度。
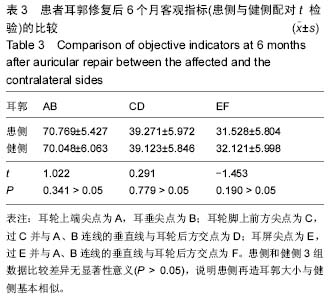
1.6.2 客观测量 建立一种侧位耳郭数码照片的采用客观测量结合主观评分的评价方法。将患者侧位术后6个月健侧及患侧耳郭照片数据导入计算机,在图像上进行准确地耳郭标志点定位(图1),采用Image-pro 5.1测量软件对各指标进行测量。各定点如下:耳轮上端尖点为A,耳垂尖点为B;耳轮脚上前方尖点为C,过C并与A、B连线的垂直线与耳轮后方交点为D;耳屏尖点为E,过E并与A、B连线的垂直线与耳轮后方交点为F;分别测量患侧耳郭A1B1、C1D1和E1F1,健侧耳郭A2B2、C2D2和E2F2,并分别计算R1=A1B1/A2B2,R2=C1D1/ C2D2和R3=E1F1/E2F2的比值,每张照片测量3次,取平均值。
.jpg)
1.7 统计学分析 数据采用SPSS17.0进行处理,分别对患侧与健侧3组数据进行配对t 检验;并对3组术后数据比值R进行单组样本均数t 检验。
.jpg)

.jpg)
.jpg)