设计:Logistic回归分析。
时间及地点:于1998年6月至2013年6月在新疆医科大学第一附属医院脊柱外科完成。
对象:回顾性分析1998年6月至2013年6月新疆医科大学第一附属医院脊柱外科收治的手术治疗脊柱结核患儿145例的临床资料,男76例,女69例;年龄1-14岁,平均6.8岁。
诊断标准: ①结核迁延不愈:患儿术后抗结核治疗,结核中毒症状仍未改善,反而出现全身症状加重,脓肿增大,伤口不愈合,窦道形成等。②结核复发:患儿术后脊柱结核病情缓解,但在6个月后再次出现结核中毒症状,血沉、C-反应蛋白增高,骨质破坏,植骨块吸收,脓肿集聚,窦道形成等。
纳入标准: ①年龄小于14岁并行手术治疗的脊柱结核患儿。②术后脊柱结核迁延不愈或复发者。③患儿监护人对治疗及试验方案知情同意,且得到医院伦理委员会批准。
排除标准: ①术后脊柱结核治愈,在其他脊柱节段再次发生脊柱结核患儿。②脊柱结核术后,因肺结核、淋巴结核等脊柱以外的结核再次治疗者。
术后出现脊柱结核迁延不愈或复发的患儿共29例,男13例,女16例;年龄1-13.5岁,平均6.7岁;病变部位胸椎13例,胸腰段8例,腰骶椎8例;术前血沉19-115 mm/h,平均72 mm/h;术前10例患儿合并肺部结核或胸膜结核,1例伴发髋关节结核,2例合并肾结核;术前19例患儿伴有脊柱后凸或侧后凸畸形,矢状位脊柱后凸Cobb角18.2°-97.4°,平均46.3°,其中8例患儿矢状位后凸Cobb角大于60°;术前21例患儿伴发冷脓肿形成,5例患儿脓肿延腰大肌远处扩散;术后2例患儿发生肺部感染,2例患儿低蛋白血症,1例患儿术后切口感染,4例患儿术后胸腔积液。
脊柱结核术后13例患儿窦道形成,10例在切口处形成,3例患儿在切口下方形成,间断脓液流出;3例患儿出现植骨块吸收,均在术后6个月以内;1例患儿植骨块向前移位同时伴有一侧连接棒断裂;8例患儿病灶部位冷脓肿形成或骨质破坏,未形成窦道,其中2例患儿脓肿延腰大肌远处扩散;3例患儿冷脓肿形成同时伴发脊柱后凸畸形;1例冷脓肿形成患儿伴发椎弓根螺钉脱出;本组29例患儿大多数伴有不同程度的低热、盗汗、乏力等结核中毒症状。
材料:使用材料为脊柱修复术中普遍应用的钛合金金属内固定钉棒系统。金属内固定材料符合国际标准化组织和中国卫生部规定,材料具有良好的抗疲劳性,良好的组织相容性,并且材料不被腐蚀且对生物体不产生毒副作用的特性,是临床广泛应用的生物医学材料。
方法:
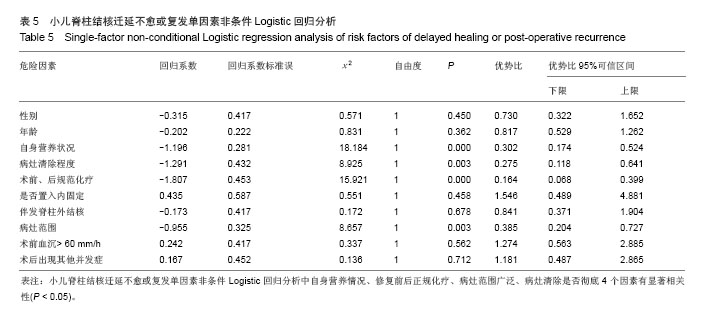
相关因素观察指标:包括年龄、性别、自身营养情况、病灶发生部位、修复前后正规化疗、是否置入内固定、伴发脊柱外结核、病灶范围、术前血沉> 60 mm/h、术后出现并发症10项指标。
营养状况:患儿自身营养状况评估采用Kaup指数法:2岁以下小儿计算公式:体质量(g)/身长(cm)2×10;2岁以上小儿计算公式:体质量(kg)/身长(cm)2×104。Kaup指数界值点参照标准见表1。
.jpg)
修复前、后正规化疗:异烟肼(INH)、利福平(RFP)、乙胺丁醇(EMB)、和链霉素(SM)联合应用。强化治疗3个月后停用链霉素,继续异烟肼、利福平、乙胺丁醇治疗6-15个月,即3SHRE/6-15HRE,总疗程12-18个月。
伴发脊柱外结核:患儿除了患有脊柱结核外,同时伴有其他部位的结核,例如肺或胸膜结核、肠结核,或其他部位骨结核。
病灶范围:通过术前X射线片、CT、MRI等影像学检查计算患儿病灶累及椎体个数,如L1,2椎体各累及一半,则计数为累及1个椎体。
修复后出现其他并发症:患儿术后出现由于手术原因引起的并发症,例如:手术切口的感染、低蛋白血症、坠积性肺炎等。
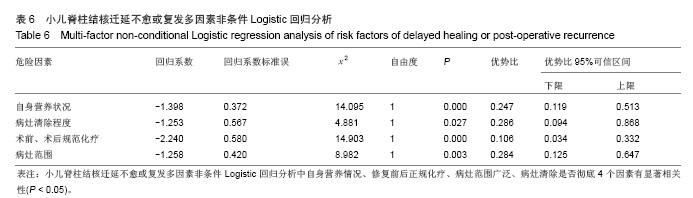
所有临床病例按脊柱结核术后是否发生结核迁延不愈或者复发分为两组。小儿脊柱结核术后迁延不愈或复发的可能危险因素以及两组患儿的量化赋值结果见表2,3。
.jpg)
.jpg)
修复情况:29例患儿中有17例患儿经保守治疗,脊柱结核逐渐治愈,余12例患儿行再次手术治疗,再手术率为8.3%。其中手术原因为4例患儿窦道形成,3例患儿植骨块吸收或移位,5例患儿脓肿形成。
初次手术方式:①一期前路病灶清除植骨融合2例(表4编号1、9)。②一期前路病灶清除植骨融合内固定5例(表4编号2、3、5、7、10)。③一期后路病灶清除植骨融合内固定2例(表4编号4、12)。④一期后路病灶清除截骨矫形内固定,前路病灶清除植骨融合1例(表4编号11)。⑤一期后路病灶清除截骨矫形内固定,二期前路病灶清除植骨融合2例(表4编号6、8)。
再次手术原则:再次手术治疗的难度较大,操作较复杂,术前分析脊柱结核迁延不愈或复发的原因,根据初次手术的方式结合患儿的病情以及影像学检查来制定个体化的再手术的方案。
修复入路尽量沿原切口进入,扩大病灶清除范围,彻底清除吸收破坏的植骨块、死骨、脓肿以及坏死组织,直至骨面有鲜血渗出,缺损中植入自体肋骨或髂骨。
初次前路修复的患儿,只要脊柱稳定性良好,均予以前路彻底病灶清除、植骨融合、内固定,而脊柱失稳的患儿可选择行后路内固定联合前路彻底病灶清除、植骨融合。
初次后路修复的患儿,只要脊柱稳定性良好,予以后路彻底病灶清除、植骨融合、内固定,而存在脊柱失稳的患儿可选择后路内固定联合前路彻底病灶清除、植骨融合。
初次前后路联合手术的患儿,只要脊柱稳定性良好,予以前路彻底病灶清除、植骨融合,而存在脊柱失稳的患儿行后路内固定调整联合前路彻底病灶清除、植骨融合。
再次修复方式:其中1例患儿行一期前路彻底病灶清除、植骨融合(表4编号11);2例患儿行一期前路彻底病灶清除、窦道切除、植骨融合(表4编号6、8);1例患儿行一期前路彻底病灶清除、植骨融合内固定(表4编号9); 2例患儿行一期前路彻底病灶清除、植骨融合、内固定调整(表4编号2、7);1例患儿行一期前路彻底病灶清除、窦道切除、植骨融合内固定(表4编号1);1例患儿行一期前路彻底病灶清除、窦道切除、植骨融合、内固定调整(表4编号5);2例患儿行一期后路内固定、前路彻底病灶清除、内固定取出、植骨融合(表4编号3、10,图1);2例患儿行一期后路彻底病灶清除、植骨融合、内固定调整(表4编号4、12)。
.jpg)
.jpg)
再次修复过程:①前路手术:对于初次行前路手术的患儿,术前仔细观看影像学资料,了解死骨、脓液的位置,如果在同侧沿原切口入路,如果大多聚集在对侧,则在对侧入路;充分暴露病灶区域,术中组织粘连较重,注意不要损伤到大的血管。取出原有的内固定或植骨块,用刮勺、咬骨钳清除病灶组织,直至骨面有新鲜血液渗出。在病灶区上下椎体置入螺钉,取自体髂骨或肋骨植入间隙中,植骨时椎间隙适当撑开,植入后在适当加压时拧紧钉尾,目的是使植骨块能与邻近椎体更好的骨性愈合;对于已经形成的窦道,剪出坏死的瘢痕组织,直至新鲜血液渗出;大量生理盐水冲洗伤口后,用明胶海绵蘸取链霉素,贴敷在植骨区。所有再次手术患儿均留置引流管。②后路手术:3例行后路手术的患儿初次手术入路亦为后路。此3例患儿均未见明显的脊柱失稳,再次手术的原因为脓肿聚集、窦道形成。沿原切口入路,手术原则与前路手术相同,彻底
清除病灶,切除窦道。③前后路联合手术:其中3例患儿行一期手术,1例患儿行分期手术。由于术后骨质继续破坏、植骨块的移位,脊柱已经出现明现后凸畸形,遂选择前后路联合的手术方式。患儿先行后路截骨矫形内固定,暴露是由远处向病灶处暴露,术中暴露后凸区域节段时,应小心误伤神经根,因为小儿结核累及节段较多,椎体破坏严重,应沿着椎板和椎弓根方向逐渐向外侧剥离。均采用全椎体切除截骨,在咬除后路附件后,截骨区上下各安装临时固定棒,对固定棒上下呈“X”加压,后凸畸形即可矫正。对于矫正张力较大的患儿,可沿一侧椎弓根向前剥离至椎体,暴露神经根加以保护后,用骨刀将前方椎体融合处打通即可。后路矫形固定后则行前路手术。
主要观察指标:随访记录所有患儿术后每月红细胞沉降率、C-反应蛋白、肝肾功能,直至结核治愈停止服药;术后1,3,6,12个月复查,以后每年1次复查,门诊随访并复查全脊柱X射线片,有必要者行CT、MRI检查。
脊柱结核治愈的标准[8]:①结核中毒症状和病椎痛消失6个月以上,结核窦道愈合6个月以上。②红细胞沉降率和C-反应蛋白持续正常6个月以上。③X射线片或CT显示病椎植骨愈合6个月以上。④抗结核化疗结束1年后结核病灶无复发。
统计学分析:采用SPSS 13.0(SPSS公司,美国)软件包进行统计分析,应用Logistic回归分析法进行单因素和多因素分析,逐步筛选法选取最优变量,P < 0.05为差异有显著性意义。
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)