2.1 后交叉韧带损伤临床流行病学、解剖学及损伤机制 据国内报道,后交叉韧带损伤多见于年轻人群,其中男性大于女性,以35-50岁为发病高峰;受伤方式以意外伤最为多见,其中以交通伤为主,其次为运动损伤,运动损伤中又以足球最为多见;损伤部位以实质部为主,膝关节作为复杂关节,在后交叉损伤过程中易合并前交叉韧带损伤、内侧副韧带及后外侧角损伤[1-2]。据国外报道,后交叉韧带损伤平均年龄为(27.5±9.9)岁,其中交通事故(45%)和运动伤害(40%)是最常见的损伤原因,其中以摩托车事故(28%)和足球运动损伤(25%)最为多见[3],但最新的流行病学结果显示,体育活动(38.8%)是构成后交叉韧带损伤的主要因素;其次才是交通性损伤(35%),由此可见在不同的地域之间后交叉韧带损伤的原因大同小异[4]。
KATO等[5]认为后交叉韧带是由相互缠绕的纤维构成,并不能明确分出具体的束,但目前主流观点仍认为后交叉韧带可分为两束,较为粗大的一束称为前外侧束(anterolateral Bundle,ALB),较为细小的一束称为后内侧束(posteromedial bundle,PMB),相对于股骨而言,两束的胫骨止点结合更为紧密且难以分开。Anderson等[6]发现两束韧带的股骨止点上,前外侧束几乎是后内侧束的2倍大小,在其胫骨止点上,前外侧束的胫骨附着点面积约为88 mm2,有一水平的骨突起将前外侧束与后内侧束分开;后内侧束的股骨止点附着面积在60-90 mm2之间,胫骨止点附着面积为105 mm2,其韧带较前外侧束更为致密,前外侧束在伸膝过程中处于松弛状态,而在半屈曲状态下达到最大张力,而后内侧束在伸膝和深屈膝过程中处于紧张状态[7],有证据表明前外侧束及后内侧束在活动过程中处于相互影响的状态,他们研究了后交叉韧带束的空间方向,并报告了屈伸膝过程中每束方向的变化阻止了另一束在约束胫骨向后运动中发挥完全优势[8];但Papannagari等[9]认为两束韧带在活动过程中不产生交互作用,他们认为前外侧束和后内侧束的方向表明,在高屈曲时,前外侧束可能在限制外侧平移中起重要作用,而后内侧束可能在限制胫骨前后平移中起重要作用。
目前研究表明,后交叉韧带不仅有防止胫骨后移的作用,也能限制胫骨的旋转,尤其是屈膝90°-120°之间[10]。有学者认为,在后交叉韧带上面还存在另外两种韧带,称为板股韧带(The meniscofemoral ligaments,MFLs),其包括前板股韧带(aMFL)和后板股韧带(pMFL),这2个韧带亦称为Humphrey韧带和Wrisberg韧带[7]。AMIS等[7]报道有93%的膝关节中至少存在一束板股韧带,在股骨上,前板股韧带附着在后交叉韧带的远端,靠近关节软骨,后板股韧带附着在后交叉韧带的近端,它们都在远端附接到外侧半月板的后角,其倾斜方向允许板股韧带抵抗胫骨后沉。刘平等[11]发现前、后板股韧带的出现率分别为3%与90%,二者横截面积均较小, 前者的紧张-松弛模式类似于后交叉韧带前缘纤维,后者则与后内侧束相一致, 二者均有维持胫骨后向稳定性的作用,后者还有在最大屈膝位防止后交叉韧带与股骨髁间窝后缘发生撞击的作用,对于后交叉韧带及板股韧带的理解有助于后交叉韧带韧带损伤后的重建过程。任何造成后交叉韧带受力的力皆可造成后交叉韧带损伤,其受伤机制通常是向胫骨过度施加了由前向后的力,其常在屈膝位发生;另外常见的损伤机制则是膝关节过伸性损伤,以及内外翻应力引起的膝关节旋转性损伤亦会导致后交叉韧带损伤[12];同时在焦晨等[1]的流行病学调查中显示胫前伤、屈曲内外翻损伤及过伸伤占所调查人数的90%以上。
2.2 诊断 后交叉韧带的损伤存在一定的漏诊性和误诊性,正确诊断后交叉韧带的损伤是及时治疗后交叉韧带损伤的前提,但值得注意的是,前文提及后交叉韧带损伤多为交通伤和运动伤所致,并一定概率上伴随着其他结构的损伤,对患者病史的熟悉、准确的体格检查方式、精密的辅助检查有助正确的识别后交叉韧带及其周围结构的损伤,以制定合理的诊疗方案。
2.2.1 病史 清晰完整的病史对于诊断后交叉韧带损伤至关重要。单纯后交叉韧带损伤患者很少感觉关节不稳或交锁,复合后交叉韧带损伤患者可能感觉膝关节不稳定,急性期患者多感觉膝关节肿痛,难以负重,而陈旧性后交叉韧带韧带损伤患者最常感觉疼痛,多表现在长时间行走后及下楼梯时,其疼痛部位多集中在髌骨后方及内侧间室区域,有些患者还可表现为伸膝负重受限、膝关节急变能力下降、下楼梯不稳等[13]。
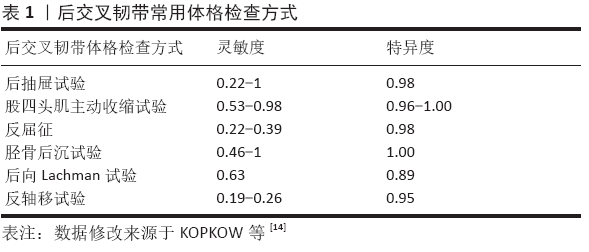
2.2.2 体格检查 KOPKOW等[14]对单纯后交叉韧带损伤的常见体格检查方式做了敏感性及特异性测试,以选出最优的体格检查方式(表1,2)。骨科查体分为视触动量加上专项检查,这里着重对常见专项检查进行详细说明。

2.2.3 辅助检查 在完整了解患者的病情及详细细致的体格检查之后,对疾病形成大概的初步印象,下一步就必须完善相关影像学检查,以判断患者有无复合结构的损伤,除了X射线平片之外,可以使用X射线应力位照片[15],若怀疑有X射片难以发现的细微骨折,应结合CT进行观察,对于韧带损伤最为重要的MRI有助于帮助确定韧带损伤,随着人们对后交叉韧带损伤的关注,其检查方法也在不断完善。WANG等[16]发现,二维超声在后交叉韧带厚度> 6.5 mm时对于后交叉韧带损伤的诊断有良好的敏感性,同样的,LEE等[17-18]也发现在急性膝关节创伤患者中使用超声技术能即时诊断,为诊断后交叉韧带或前交叉韧带损伤提供帮助。一项在急诊科的研究显示与MRI相比膝关节超声(point-of-care ultrasonographp,POCUS)在前交叉韧带及后交叉韧带损伤的诊断中显示出极好的效果,可为急性膝关节创伤的患者立即诊断[17]。
(1)X射线片:分为常规X射线片检查和X射线应力位照片,常规应用X射线平片检查是否存在由于后交叉韧带损伤而导致的撕脱性骨折碎片,包括腓骨头撕脱骨折、后交叉韧带胫骨附着点撕脱骨折。目前已有学者提出建议在后交叉韧带损伤时使用应力位X射线片[19-20],因其可以定量评估胫骨相对后移的程度,以判断后交叉韧带损伤的程度。
(2)MRI:目前而言,MRI是检测后交叉韧带损伤最敏感及最特异的方式,有研究表明MRI对于后交叉韧带损伤的敏感度约为1,对后交叉韧带损伤的特异度在0.97-1之间[21-23],但问题在于MRI的诊断与后交叉韧带损伤的松弛度不成正比,所以一般不作为手术指征,但依然无法抹去的是它仍然是目前诊断后交叉韧带韧带损伤最优的方式。KAM等[24]指出最好在矢状T2加权上评估后交叉韧带,正常完整的后交叉韧带在所有的脉冲序列中为低信号的连续条状带,在后交叉韧带完全断裂的情况下,后交叉韧带本身是不连续的,液体信号会完全穿透纤维,局部撕裂会使后交叉韧带增厚,出现周围水肿信号;而在慢性后交叉韧带损伤中,后交叉韧带的信号会变弱甚至消失,至于周围结构的损伤包括前交叉韧带、半月板、副韧带损伤可能皆与后交叉韧带损伤相关,它们的损伤在一定程度上揭示了受伤的过程及机制。
(3)其他:骨扫描因其放射性及费用一般不作为常规检查方式,但其对于早期的软骨下骨的退行性改变有良好的检测作用。关节镜检查,既是一种检查手段,也是一种治疗手段,探查后交叉韧带的时候需要将外面的滑膜切除才能看见韧带组织,且需要两个关节镜入路才能观察到后交叉韧带全长。
2.3 治疗方式 后交叉韧带损伤依据其松弛度,可将其分为3度,Ⅰ-Ⅱ度损伤目前大多学者达成统一意见建议保守治疗;而Ⅲ度损伤的治疗方式仍有争议,手术方认为及时手术能延缓骨关节炎的发生,而非手术方认为手术重建不一定能够防止骨关节炎的发生,但目前主流仍认为当后交叉韧带处于Ⅲ度损伤时应行手术重建[25]。有学者比较了后交叉韧带重建及保守治疗的不同临床预后,结果发现有后交叉韧带撕裂的患者发生半月板撕裂、骨关节炎和随后的全膝关节重建的风险明显高于无后交叉韧带撕裂的患者[26],后交叉韧带重建可以降低这些结果的累积发生率。结果提示,后交叉韧带损伤患者应尽早(1年内)进行重建,以降低进一步退变的风险。
2.3.1 非手术治疗 相关文献表明,后交叉韧带急性损伤时期具备自我愈合能力,单纯的后交叉韧带损伤即使MRI表现为完全性损伤,也不一定需要手术治疗[27]。单纯的后交叉韧带Ⅰ度及Ⅱ度损伤采取非手术治疗后可以获得不错的结果,后交叉韧带急性损伤治疗原则主要包括股四头肌肌力训练、早期活动及康复处理、进行性负重等。PIERCE等[28]总结经验制定了一份合理全面的康复指南推荐,总共分为4个阶段(表3)。

近来WANG等[29]亦在前人经验之上得出了后交叉韧带损伤的非手术治疗康复策略,与Pierce的策略有异曲同工之妙,他们也将康复分为4个阶段,分别是保护性阶段(1-6周)、过渡阶段(6-12周)、功能阶段(12-16周)、重归运动阶段(16-24周),但他们提出后交叉韧带的康复策略制定应继续完善及优化,才能给患者带来更多重归运动的希望。对于Ⅲ度的后交叉韧带损伤,目前研究表明保守治疗的效果不甚明了,目前方案建议支具伸膝固定2-4周,主要目的是保持下肢力线一致,胫骨和股骨对位良好,减少后交叉韧带张力,即让后交叉韧带处于松弛休息位,便于其愈合,过程中可进行股四头肌等长收缩锻炼,促进胫骨股骨对合,在保护性情况下可部分负重行走、骑车、上下楼等活动;若长期正规保守治疗下患者的情况仍无缓解或有加重的情况,应考虑手术治疗。
2.3.2 手术治疗 后交叉韧带损伤手术治疗包括后交叉韧带修复及后交叉韧带重建,这里着重阐述后交叉韧带重建技术。后交叉韧带重建指征:相关研究指出后交叉韧带重建与否在于后交叉韧带损伤的急慢性期,若为急性期损伤,后交叉韧带完全撕裂,应力位X射线片显示前后松弛度增加8 mm,半月板体部及根部为可修复性损伤,是后交叉韧带重建的指征[30-31],急性损伤一般在伤后10 d至2周内进行,防止瘢痕过度增生,韧带变性等问题出现;关于慢性后交叉韧带损伤,有症状的Ⅲ度单纯后交叉韧带损伤,包含后交叉韧带的复合韧带损伤,应力位X射线片前后松弛度增加8 mm,患者无相关韧带重建的禁忌证。
(1)自体肌腱移植 vs. 同种异体肌腱移植 vs.人工合成韧带:目前,自体移植和同种异体移植组织,以及人工韧带均可用于重建后交叉韧带和多发韧带损伤,其决策是基于解剖结构、功能束和不同生物力学要求之间的复杂相互作用。自体肌腱移植尽管理论上有更好的生物愈合和降低疾病传播的风险,但其与供体部位的发病率以及大小和数量的限制有关,而同种异体移植的使用消除了供体部位的发病率,但增加了成本和临床效果的问题,所以目前对于两者的选择仍存在矛盾。WANG等[32]在7年的随访中使用Lysholm评分、Tegner评分以及KT-2000比较了关节镜下自体腘绳肌腱和同种异体肌腱单束重建后交叉韧带的临床预后,最终两组并未观察到显著的差异。同样的,ANSARI等[33]认为目前研究表明后交叉韧带重建可改善膝关节功能评分和关节松弛程度,而与移植物来源无关,接受自体移植和同种异体移植治疗的患者术后功能结果没有显著差异。某些证据表明,与同种异体移植重建相比,自体移植重建可能导致减少后遗症,但这些证据偏倚过高应待进一步论证。WANG等[34]比较了32例自体和23例异体后交叉韧带重建的功能结果和临床结果,平均随访34个月,除移植物选择外,两组均采用相似的技术进行关节镜下单束后交叉韧带重建,最终结果显示自体和异体腱移植在后交叉韧带重建中同样有效。BELK等[35]也做了关于自体及异体肌腱重建的对比分析,在所有研究中,两组的IKDC,Lysholm和Tegner评分都有所改善,除了一项研究中,自体移植组的Lysholm评分明显提高(P < 0.01)外,两组之间的改善没有显著差异。TIAN等[36]系统评价显示,目前没有足够的证据表明同种异体肌腱在重建后交叉韧带方面明显优于自体肌腱,且由于现有研究的质量和数据有限,未来需要更多高质量的随机对照试验(RCT)来更明确地回答这个问题。另外,最新的系统评价比较了自体移植物与人工合成韧带重建后交叉韧带的长期结局,结果显示两者在移植失败率方面并无显著差异,且自体韧带移植在恢复关节稳定性和患者报告结局方面不如人工合成韧带,还与更多术后并发症相关[37];然而Saragaglia等[38]的研究却显示人工韧带更好地改善了胫骨的后向松弛性;CHIANG等[39]在为期10年的随访中为SARAGAGLIA证明了人工合成韧带的持久性,但是其临床结果没有改善,并不建议常规使用人工合成韧带作为日常选择。
(2)后交叉韧带单束重建vs.后交叉韧带双束重建:解剖上,后交叉韧带由2个束组成,即前外侧和后内侧束。单束后交叉韧带重建仍然是最受欢迎的重建方法,尽管双束后交叉韧带重建更具解剖学意义,单束后交叉韧带重建因在生物力学功能与解剖形态上前外侧束都是后交叉韧带的主要组成部分,因此前外侧束重建可以有效地恢复后交叉韧带的稳定作用,而双束后交叉韧带重建侧重于恢复后交叉韧带的解剖结构,以求术后膝关节更好的稳定性。目前SEKIYA等[40]报道后交叉韧带重建合并后外侧角结构的修复可以完整的恢复膝关节的运动,及分担移植物的压力。KIM等[41]对比了双束和单束重建后交叉韧带合并后外侧角的修复,结果表明双束重建合并后外侧角修复并不比单束更有价值。JAIN等[42]发现将后交叉韧带单束重建患者与双束重建患者进行术后Lysholm和IKDC评分进行功能评估,两组患者数据较术前值均有显著改善,但术后两组之间无显著差异,与单束重建组相比,应力X射线摄影显示双束重建组的胫骨后移后显著减少,尽管双束后交叉韧带重建术可减少韧带松弛,但单束和双束重建术的功能结局并无差异。但Ochiai等[43]对23例后交叉韧带重建患者进行了研究,所有患者都是在关节镜下使用自体腘绳肌腱进行了单束重建,使用主观及客观评分对患者进行为期2年的随访,结果显示虽然后交叉韧带重建对膝关节稳定性及运动功能的恢复是有帮助的,但对于主观评价来说,主观客观评价存在脱节情况,因此,他们建议有必要改进手术方式。
LEE等[44]认为就恢复前后稳定性而言,后交叉韧带的解剖双束重建优于单束的解剖重建。然而,尚不清楚哪种技术在外旋松弛度,内翻松弛度以及胫骨外旋与后抽屉力耦合方面会产生更好的改善,需要高质量的随机对照试验来证实和扩大这些结果。KOHEN、QI、TUCKER等[45-47]的生物力学研究发现:评估前后稳定性的生物力学比较表明,双束重建中无稳定性增加,且由于不同的移植物选择,不同韧带张力技术和隧道位置,比较这些结果非常复杂,移植物张力的生物力学研究表明,关于最佳重建技术的结果相互矛盾,最后他们认为单束或双束后交叉韧带重建的优越性仍不确定,而LI等[48]认为,虽然两种技术通过结果评估(Lysholm评分、Tegner活性评分、KT-1000)所得出的患者满意度相似,但双束重建可显著改善膝关节稳定性,Harner、Wijdicks、Nuelle等[49-51]研究者也通过尸体试验得出了相似的结论。有趣的是,在MESTRINER等[52]的研究中,对比了单纯或合并的后交叉韧带损伤的自体双束后交叉韧带重建,一组使用同侧股四头肌及半腱肌肌腱,另一组使用双侧腘绳肌腱,其研究结果显示两组的移植物结局之间没有统计学差异。
(3)Transtibial技术 vs. Tibial-inlay技术:两种技术的设计目的皆是为了更好地恢复后交叉韧带的功能,恢复膝关节的稳定性。关节镜下后交叉韧带重建手术是大多数医生所采用的手术技术,其中Transtibial技术需要在关节镜下制备股骨和胫骨2个骨隧道,胫骨隧道自胫骨前方皮质至后方后交叉韧带附着点,移植物依次置入两隧道内,两端分别固定,其最大的问题为“杀手转弯”效应,即胫骨隧道在后交叉韧带后方支点出口处与移植物直接形成锐角,导致移植物磨损,导致移植物稳定性降低。BERGFELD等[53]在使用尸体试验来验证两种技术的生物力学特性,他们认为与后交叉韧带重建的Transtibial技术相比,Inlay技术产生的胫骨后移更少,移植物降解也更少,MARKOLF等[54]也在不同应力不同角度下测试了两种手术技术,最终认为在移植失败、移植物变薄和移植物松弛度增加方面,后交叉韧带重建Inlay技术优于Transtibial技术,COOPER等[55],KIM等[56]的研究结果也支持上述理论。但PANCHAL,SONG,SEON,MACGILLIVRAY,MARGHERITINI等[57-61]发现,Inlay技术和Transtibial技术就生物力学参数测试而言,两种技术之间没有特别的差异,且临床评分及影像学结果差异不明显。有研究者的系统评价的结论也显示经胫骨技术及Inlay技术两者在膝关节临床评分及在恢复膝关节稳定性方面没有明显的差异[62]。DEVITT等[63]通过系统评价分析了单纯后交叉韧带损伤患者重建后重归运动的情况,然而虽然后交叉韧带重建能够改善功能评分及膝关节松弛度,但是能恢复到损伤前的运动水平的患者比例很低,并且从损伤到手术的时间延长可能会降低重建后的功能改善情况和重归运动的希望。
(4)术后康复策略:康复包括非手术患者的康复及手术患者的术后康复,术后康复的重点是保护移植物避免承受不良应力,后交叉韧带移植的愈合时间几乎是前交叉韧带移植愈合时间的2倍,因此建议后交叉韧带重建患者应保持不承重6周[64-65]。PIERCE等[28]综合多个康复策略,制定了一份专用于后交叉韧带损伤患者的康复策略(表4)。康复锻炼是所有韧带重建患者的一个必不可缺的重要环节,应加强重视,且在后交叉韧带重建术后患者康复中,应在康复锻炼的同时结合必要的影像学检查,以及时排除或治疗康复过程中带来的后交叉韧带移植物或者周边复合结构的损伤。

 文题释义:
文题释义: