中国组织工程研究 ›› 2017, Vol. 21 ›› Issue (15): 2395-2399.doi: 10.3969/j.issn.2095-4344.2017.15.018
• 数字化骨科 digital orthopedics • 上一篇 下一篇
基于3D打印技术行全膝关节置换治疗内翻畸形膝骨性关节炎
孙振国,朱佳俊,崔 岩,倪胜辉,张治宇
- 中国医科大学附属第四医院骨科,辽宁省沈阳市 110032
Three-dimensional printing technology-aided total knee arthroplasty for osteoarthritis with genu varum deformity
Sun Zhen-guo, Zhu Jia-jun, Cui Yan, Ni Sheng-hui, Zhang Zhi-yu
- Department of Orthopedics, the Fourth Affiliated Hospital of China Medical University, Shenyang 110032, Liaoning Province, China
摘要:
文章快速阅读:
.jpg)
文题释义:
3D打印技术:是在计算机控制下,根据物体的数字模型文件,运用粉末状金属或塑料等可黏合材料,逐层打印构建实体物件的数字化成型技术。3D打印技术在骨科领域为患者制定个体化的假体植入物,尤其在全膝关节置换的应用中,能够做到精确定位、截骨,具有节省手术时间,进一步降低创伤的优点。
后稳定型固定平台假体:又称后交叉韧带替代型假体,适用于后交叉韧带已破坏或切除的情况,改变股骨假体的曲率中心,增大膝关节的ROM和屈曲度,又可阻止其向后半脱位,有效改善患者上楼梯和从座位上站起时的稳定性、活动度,对严重膝关节畸形患者后稳定型固定平台假体效果更好。适用于原发的膝关节疾病及膝关节翻修术的患者。
摘要
背景:传统全膝关节置换因其复杂的髓内定位技术、过度依赖术者经验截骨而广为诟病,在3D打印技术辅助下行全膝关节置换能够更加精确的进行定位、截骨。
目的:比较在3D打印技术辅助下行全膝关节置换治疗膝内翻畸形与传统治疗方案临床疗效的差异。
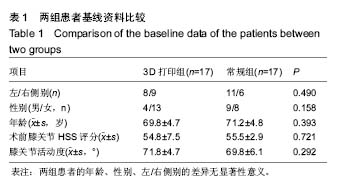
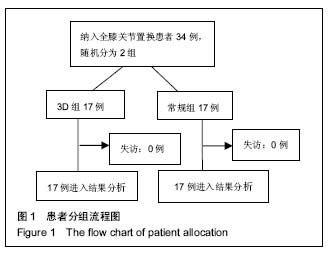
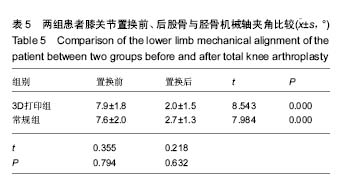
方法:收集接受初次单侧全膝关节置换治疗膝内翻畸形患者的临床资料34例,采用随机数字表法分为2组,每组17例。其中一组患者在3D打印截骨导板辅助下行全膝关节置换治疗(3D打印组);另外一组患者接受传统全膝关节置换治疗(常规组)。记录2组患者出血量(包括术中出血量及术后引流量)、手术时间,关节置换后2周时美国特种外科医院(Hospital for Special Surgery,HSS)膝评分、膝关节活动度及股骨与胫骨机械轴夹角。
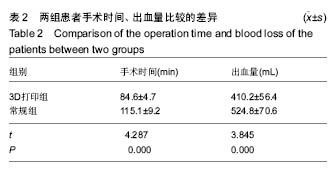
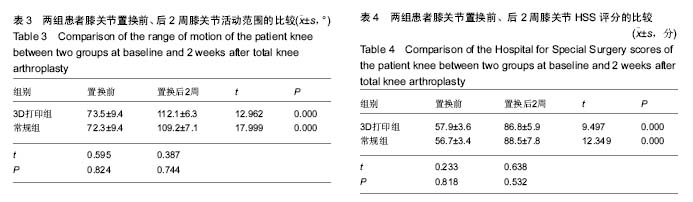
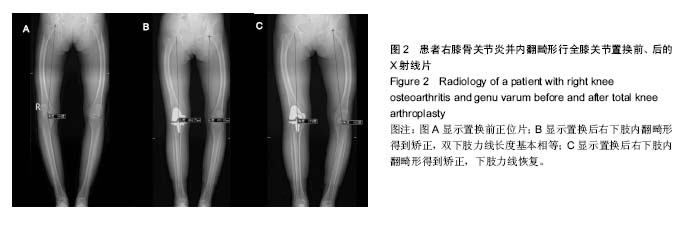
结果与结论:①3D打印组关节置换后2周膝关节活动范围大于常规组,但差异无显著性意义(P=0.744);②3D打印组关节置换后2周HSS膝关节评分2组差异无显著性意义(P= 0.532);③置换后股骨与胫骨机械轴夹角,2组差异无显著性意义(t=0.218,P=0.632);④3D打印组手术时间较常规组显著缩短(P=0.000);⑤3D打印组出血量较常规组显著减少(P=0.000);⑥结果表明,应用3D打印截骨导板辅助行全膝关节置换后2周膝关节活动范围、HSS评分及下肢力线恢复情况无显著差异,但具有手术时间短,出血量少,截骨更精确等优点,更适合于高龄、基础状态差、创伤承受能力小,要求迅速完成手术的患者。
中国组织工程研究杂志出版内容重点:人工关节;骨植入物;脊柱;骨折;内固定;数字化骨科;组织工程
ORCID: 0000-0003-0986-0026(孙振国)
中图分类号:
.jpg)