设计:回顾性病例分析。
时间及地点:于2008年9月至2011年12月在解放军第八十九医院关节外科进行。
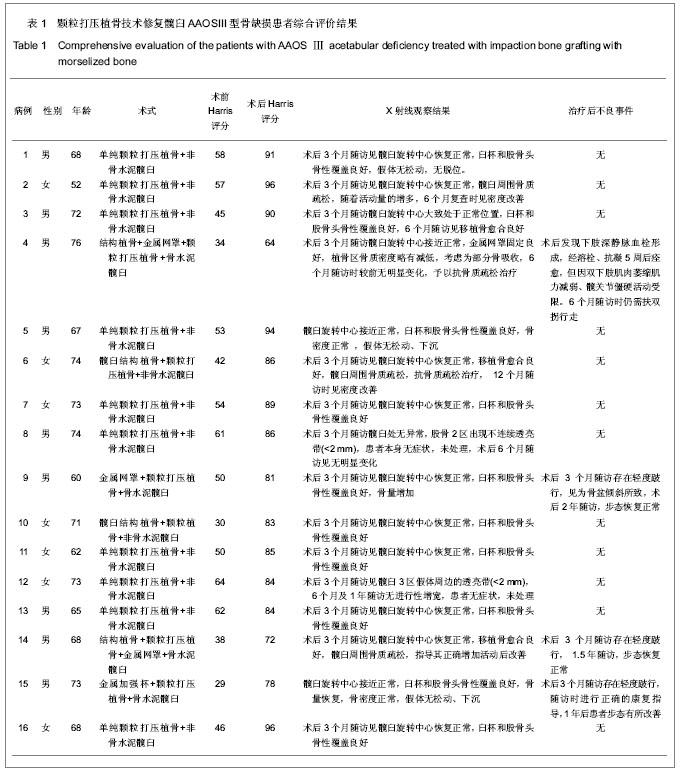
对象:16例髋臼翻修AAOSIII骨缺损患者;男7例,女9例;年龄52-76岁,平均68.5岁,术前髋关节功能按Harris评分29-64分,平均48分。
纳入标准:全髋关节置换后需进行翻修,且髋臼骨缺损类型为AAOSIII型骨缺损患者,术中均采用了颗粒打压植骨技术进行处理。
排除标准:有全髋翻修手术禁忌证或髋臼骨缺损类型非AAOSIII型患者,无论是否行颗粒打压植骨技术处理者。
内置材料:同种异体结构植骨和颗粒打压植骨材料为解放军第八九医院解剖实验室深低温冷冻骨。金属网罩、加强环及假体均为北京威联德骨科技术有限公司提供的德国Link公司产品。
方法:
全髋翻修围术期处理:评估髋臼骨缺损程度,术前应拍摄清晰骨盆前后位及侧位X射线平片[1],必要时行CT检查及三维重建。实验室检查排除感染。准备好所需骨缺损修复材料和假体及翻修工具。备血。调整内科系统疾患。
全髋翻修术操作要点:手术均由同一手术医师完成。硬腰联合麻醉或气管插管全身麻醉成功后,患者取健侧卧位,采用髋关节后外侧入路,依次切开臀大肌和阔筋膜,切断外旋肌群,髋关节后脱位。可在关节脱位前先在股骨近端进行软组织松解利于关节脱位。髋关节周围的关节囊及瘢痕组织要广泛切除,髂腰肌可在关节脱位后适当松解。松解完毕应清晰显露髋臼的前、上、后方以及下方的髋臼横韧带。此步骤非常重要,必要时进行大转子延长截骨。妥善取出髋臼和股骨假体,避免造成医源性骨折和新的骨缺损。髋臼内的纤维假膜组织用骨膜剥离器和刮匙从髋臼表面清理干净。可以用髋臼锉打磨骨面起到关节清理作用。髋臼完全清理后,仔细结合术前影像学资料和术中所见检查判断髋臼骨缺损的状况,髋臼的内壁和边缘是否存在节段型骨缺损。见图1。
本组16例患者皆为AAOSIII型即混合型骨缺损。根据骨缺损的情况确定骨缺损修复的材料,通过结构植骨或金属器械将节段型骨缺损转化为腔隙型骨缺损。用髋臼锉打磨髋臼直至硬化骨渗血,然后用细钻在硬化骨上钻孔,见图2。用髋臼试模或髋臼锉置于髋臼横韧带水平,判断需要重建的髋臼边缘大小,见图 3。
若需要使用金属网罩,则将金属网罩根据骨缺损重建需要修剪完毕覆盖骨缺损部位。保证金属网罩直接贴附骨面的前提下,用螺钉固定于髋臼的前后壁上。金属网罩固定可以用试模做参照,螺钉固定方向应与金属网罩受力方向垂直,通常需5枚以上的螺钉。特别是对于大的内壁缺损,螺钉固定时应尽量向上方的髂骨和下方的坐骨拧入。如朝向盆腔方向应选择短螺钉。内壁小缺损可金属网罩覆盖后直接进行颗粒打压植骨无需固定。取出冷冻的新鲜股骨头,用生理盐水复温,去除股骨头表面的软骨组织、软组织和骨皮质,用咬骨钳将股骨头修剪成8-10 mm直径大小颗粒骨块。用碘伏水浸泡 30 min,然后用含庆大霉素的生理盐水反复冲洗颗粒骨块,目的是减轻抗原性和脱脂。冲洗完毕用无菌干纱布吸水。掺入万古霉素或庆大霉素备用。髋臼锉处理凸出部分骨组织,硬化骨部位钻孔至渗血,将颗粒骨块植入髋臼。见图4。
用颗粒打压植骨器用力打压,打压紧密后再次植入颗粒骨块,重复上述打压过程,直至打压植骨后骨床恢复接近正常髋臼直径。打压植骨过程中要确保压紧打实恢复骨量,髋臼旋转中心位置正确,避免髋臼骨折。根据最后打压植骨器的直径选择骨水泥髋臼假体。用吸引器将骨床表面的渗血吸干。见图5。
将真空搅拌的抗生素骨水泥即将到面团期前注入髋臼,用髋臼骨水泥加压器加压骨水泥以使骨水泥更好地渗入骨床。骨水泥达到面团期后置入聚乙烯臼杯,用髋臼把持器加压臼杯直至骨水泥硬化,确保骨水泥有2.0-3.0 mm的厚度和臼杯位置正确。见图6。
股骨侧进行相应处理后复位髋关节,逐层缝合关闭组织,放置引流管后加压包扎。典型病例治疗前治疗后X射线见图7,8。
全髋翻修后处理:患者治疗后即开始进行下肢肌肉的收缩练习。治疗后使用静脉滴注抗生素5 d,口服利伐沙班5周预防深静脉血栓。治疗后第1天即可坐起,根据引流量48 h后拔除引流管。治疗后根据骨缺损类型和修复材料决定何时扶拐下地,患肢足趾点地部分负重。治疗后3个月开始增加负重量,每月增加10 kg直到完全负重,然后可弃拐行走。
评估标准:根据治疗前检查和治疗后3,6,12个月及1年后每半年随访结果,采用髋关节Harris功能评分(优:90-100分;良:80-89分;可:70-79分;差:<70分)及影像学资料进行对照评估。
主要观察指标:①髋关节功能评估结果。②影像学评估结果。③患者治疗后不良事件。
统计学分析:根据术前及术后最近一次的Harris评分结果,使用SPSS软件进行配对资料的t 检验。若P < 0.05,则表明术后髋关节功能得到明显改善。
.jpg)

.jpg)
.jpg)
.jpg)
