随着交通事故的日益增多,下颌骨骨折的发生率也在逐年上涨。骨折后面部容貌与咬合功能的损伤一直以来困扰着患者,影响患者的日常生活。传统的外固定手术方式虽然存在限制患者的颞下颌关节功能,但固定后并发症较多,患者还需二次手术,复位与固定的效果并不理想等缺陷
[20],但不能否认这种固定方法是一种简单易行、价廉有效的方法,现今适用于一些单纯线型骨折,无明显的骨折错位或有手术禁忌证的患者。内固定技术是新发展起来的新型骨折固定方式,是指在暴露骨折处后进行解剖复位,将内固定物置于骨折两端的骨质上用螺钉进行固定利于骨折的修复,植入的内固定物对人体无不良影响,不会产生不良反应,可以长期留置人体无需取出
[21]。钛板坚强内固定术治疗下颌骨骨折具有创伤小、易操作、对颞颌关节功能影响小、具有良好的稳定性、易获得良好的解剖复位及咬合关系等优点而在临床的广泛使用。但有临床研究表明,金属内固定物尽管对身体无组织学反应,但由于金属在体内长期存在,影像学检查时均可检测到,许多患者不能接受而常要求再次手术取出;内固定物本身的金属成分,在体内可以影响骨折处骨组织的离子浓度,金属离子浓度的增高会使骨折处产生炎性反应不利于骨折的愈合;金属板固定于骨上对骨的力学有一定的遮挡作用,不利于骨的受力,骨长期所受力受限会导致骨质疏松
[22-23]。这些缺陷的本质都是由于金属本身的性质决定的,那存不存在一种既可以替代金属又可以将骨断端连接在一起的物质呢?有学者就此问题进行探索研究最终找到了另一种对人体无明显影响的可用于内固定的物质——生物可吸收性微型接骨板。生物可吸收性微型接骨板是一种由人工合成的高分子物质,可以在骨折愈合后在体内经过氧化水解最终转为CO
2和H
2O
2,经机体代谢随其他代谢废物一起排出体外而不存在留置体内对机体带来潜在不利影响的风险
[24-25]。
生物可吸收性内固定最初多在动物下颌骨骨折中实验(多为猴或狗),研究骨的应力学变化及对其进行组织学检测,结果表明生物可吸收性内固定可以在不需要辅助固定的情况下使骨折对位良好,并能控制下颌骨所承受的应力,可以有效防止骨折两端受力影响而移位对骨的稳定性有明显作用;组织学研究表明内固定后4周断骨间已有新生骨小梁存在而8周后骨断端有较密致的骨痂形成,20周后骨小梁进一步改建变为致密的板状骨
[26-27]。动物实验表明生物可吸收性物质内固定术对促进下颌骨骨折的愈合及维持骨折处骨的稳定性都有明显作用,为以后的临床研究奠定了良好的基础。
生物可吸收性内固定临床应用以来,其降解反应过程也是研究的重点
[28]。体内降解研究发现,聚乳酸的降解速率在植入早期较快,而后其速率逐渐减慢,最后在骨折愈合过程中降解成结晶样小片段而脱离固定处骨质,随体内代谢废物排出体外,螺钉排出后的空洞可完全被新生的骨小梁取代,最终骨折缺损处完全形成新骨
[29]。这表明生物可吸收性微型接骨板在体内随骨折的愈合而降解,不会出现类似金属内固定的遮挡骨质应力现象,对骨折愈合后骨的应力作用没有影响而且可以促进骨折的愈合。生物可吸收性内固定的这些优点使得临床开始关注,但由于其强度较低而且随着材料的吸收其稳定性会相应下降,因此其应用的适应证受限,有研究指出其只适合于无明显移位的单发性骨折,本次试验在可吸收内固定基础上联合颌间牵引以解决这一缺陷。
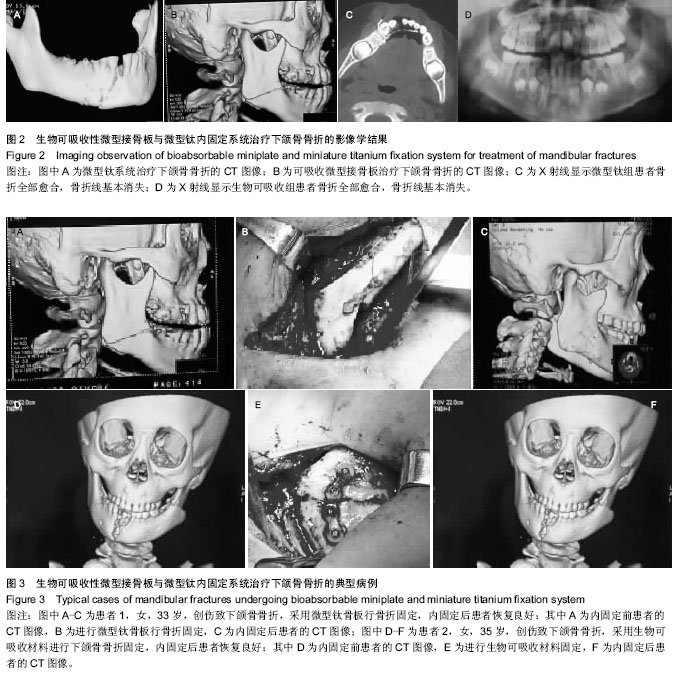
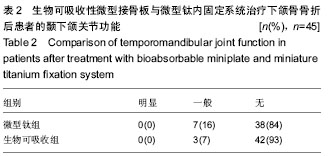
本试验表明两组患者内固定后术区皮肤均无红肿、渗出,无发热,无植入后的过敏反应及排斥反应,切口恢复良好,红肿基本退去后正常拆线,微型钛组45例患者中有2例出现拆线后切口感染,生物可吸收组45例患者中有1例出现拆线后切口感染,3例切口感染处有脓液流出,进行细菌培养,未检测到致病菌,治愈后留有瘢痕,所有患者均无内固定后切开引流,无咬合异常,接骨板无外露,无需进行二次手术取出,提示微型钛板与生物可吸收性接骨板在术后患者的恢复及并发症方面疗效相似; 微型钛组患者内固定后半年时影像学检查显示骨折全部愈合,骨折线基本消失,微型钛板及钛钉清晰可见;生物可吸收组患者内固定后半年影像学检查显示骨折全部愈合,骨折线基本消失,微型接骨板及螺钉模糊,提示两组对于骨折的愈合情况作用相似,而生物可吸收性接骨板已经开始吸收溶解,完全溶解需16-30个月;生物可吸收性接骨板对骨折的稳定性有显著影响,但对颞下颌关节的活动功能影响甚
微
[30-34]。综上所述,生物可吸收性微型接骨板内固定与微型钛内固定治疗下颌骨骨折均有临床疗效良好,微型钛内固定操作简单、稳定性较好;可吸收性内固定较微型钛内固定可以减少异物对机体的反应防止骨质疏松,联合颌间牵引后其稳定性也较为理想可以对此进行进一步研究,临床具体使用哪一种材质进行固定应视患者的情况及意愿决定。
中国组织工程研究杂志出版内容重点:生物材料;骨生物材料; 口腔生物材料; 纳米材料; 缓释材料; 材料相容性;组织工程