3.1 人体冠状面概念引入对髋臼参数CT测量的意义 所谓人体冠状面,是指人体左右对称点连接所形成的平面(图3)。在行CT扫描时可能由于人为因素或患者强迫体位,使受检者未完全平卧于扫描床,即人体冠状面与扫描床形成一定角度(图4,5),因此当受检者体位不正时左右髋臼相对于床面的位置有所不同,在此情况下以扫描床为参照面行任何测量,左右侧髋臼测值会有所差异。但是,双侧髋臼随躯体移动而移动,双侧髋臼相对于人体没有移动,基于此设想,所以,试验拟寻找不受人为因素影响的CT测定髋臼参数的客观指标。
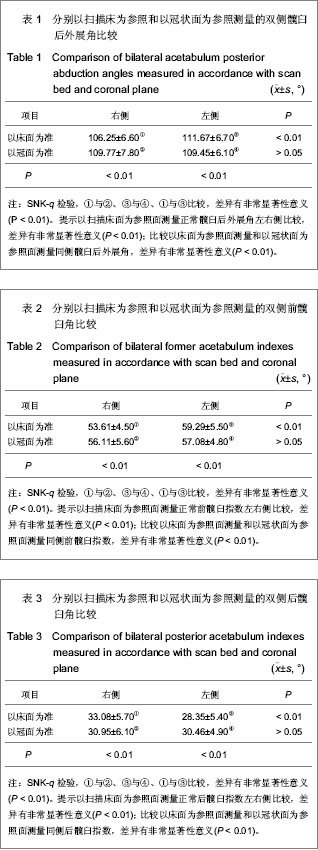
反映髋臼前后关系的后外展角是髋臼外上缘至内下缘连线与人体冠状面所形成的夹角。以床面为参照测量(图7,9),右侧后外展角为(106.25±6.60)°、左侧后外展角为(111.67±6.70)°,右侧前髋臼角(53.61±4.50)°,左侧前髋臼角(59.29±5.50)°,右侧后髋臼角(33.08±5.70)°,左侧后髋臼角(28.35±5.40)°,这几项指标左、右侧比较,P < 0.05,说明以床面为参照平面测量时,后外展角、前髋臼角、后髋臼角左、右侧测量值差异有显著性意义。
而以人体冠状面为参照平面测量(图6,8,10),右侧后外展角为(109.77±7.80)°、左侧后外展角为(109.45±6.10)°,右侧前髋臼角(56.11±5.60)°,左侧前髋臼角(57.08±4.80)°,右侧后髋臼角(30.95±6.10)°,左侧后髋臼角(30.46±4.90)°,这几项指标左、右侧比较,P > 0.05。说明以人体冠状面为参照平面测量时,后外展角、前髋臼角、后髋臼角左、右侧测量值差异无显著性意义。比较以床面为参照平面测量值与以冠面为参照平面测量值,差异有显著性意义(P < 0.01)。
因为种族、身高体质量和性别不同,人体各项生理指标在一个正常范围,但对每一个正常个体而言,双侧是基本对称的,每一个体双侧指标差异不会很显著,否则会引起活动和受力不对称,影响外观和功能。实验结果显示,以冠状面为参照平面测量双侧后外展角和前、后髋臼角更为可靠,可客观反映髋臼情况,不受检查者和受检者人为因素影响。如果在放置患者时使患者平卧于床面,即让患者冠状面与床面平行(此时冠状面与床面夹角为零),可视髋臼外上缘至内下缘连线与床面所形成的夹角为后外倾角,这样可极大地方便外科医生在行髋关节手术时进行定位和测量。
3.2 髋臼几何参数测量及其临床意义 髋臼为髋骨外侧面中部的倒杯形深窝,杯口面向前、外、下方,由于其结构和位置特殊性,文章分别从描述其方位的参数和描述其形态的参数进行探讨。
3.2.1 描述髋臼方位的CT参数测量 用于描述髋臼方位的参数主要是体现其上下缘关系的髋臼上外倾角和其前后缘关系的后外展角,对它们的正确认识和把握具有重要的临床意义。髋臼上外倾角又称髋臼角或髋臼外展角度,是髋臼外上缘至内下缘连线延长线与人体横断面(即两侧坐骨结节下缘连线或耻骨联合中线的垂线)的交角(图1,2)。后外展角是髋臼外上缘至内下缘连线与人体冠状面所形成的夹角(图6)。文章对这2项指标在CT上测量进行了研究。另外还有1项描述髋臼方位的指标是髋臼前倾角,此项指标国内外学者已进行了大量研究[2-4],故未列入课题范围。
东西方学者分别对男女的髋臼方位角作了测量与统计。亚洲学者测量结果显示,当骨盆前倾60°时,男女外展角分别为(44.0±2.4)°和(43.2±3.0)°,男女性别间差异无显著性意义。单涛等[5]测量137套成人骨盆及股骨发现髋臼前倾角男性为(42.83±3.75)°,女性为(42.07±4.12)°,西方学者则发现男女性别间有显著性差异,男女外展角分别为38.90°(均值)和37.80°(均值)[6]。东西方学者的测量结果有差异,系测量方法不一所致,提示不同人种之间髋臼形态有差异。另外,在术中、X射线片和解剖3种不同情形下测量髋臼方位角时,因参照面的不同,将导致最后测量结果的差异,由此产生了对髋臼方位角的3种定义[7]:术中定义、X射线片定义(又称平片定义)和解剖定义。术中定义的前倾角为患者纵向轴与髋臼中心轴在矢状面上的投影之间的夹角,外展角为患者髋臼中心轴与矢状面之间的夹角;X射线片定义的前倾角为髋臼中心轴与它在冠状面上投影之间的夹角,外展角为髋臼中心轴在冠状面上的投影与患者纵向轴之间的夹角;解剖定义的前倾角为髋臼中心轴在横断面上投影与患者横向轴之间的夹角,外展角为患者纵向轴与髋臼中心轴之间的夹角。通常通过患者的X射线正、侧位片获得X射线片定义下的髋臼方位,通过患者的CT获得解剖定义下的髋臼方位。Murray等[7]比较了根据此3种定义下测得的髋臼外展角和前倾角,推出了三者间的换算公式和图表。由于定义多而复杂,给临床医生带来不便,试验所进行的CT指标的测量基于受检者平卧于床面时进行,与术中患者体位一致,便于医生在术中安放假体或行骨折复位时进行相应测量。
文章测量的髋臼上外倾角是髋臼外上缘至内下缘连线延长线与人体横断面的夹角,髋臼上倾角冠状位均数和标准差为(39.99±6.10)°,三维测值均数和标准差为(40.13±5.80)°,两组比较差异无显著性意义(P > 0.05),由于冠状位测量简单准确,在高、中、低档机型上均可进行,所以,文章结果显示,在冠状位髋臼切面上行髋臼上外倾角的测量即可,没有必要再进行三维图像上的测量。在发育性髋关节脱位时,髋臼变浅是髋脱位最基本的病理变化,髋臼呈碟形,文章结果显示,小儿先天性髋关节脱位正常侧上倾角(48.95±3.80)°,脱位侧(63.56±6.35)°,二者之间差异有非常显著性意义(P < 0.01),提示先天性髋关节脱位侧髋臼的上外倾角明显增大,其原因在于臼内充填脂肪纤维组织,髋臼盂唇由于缺乏股骨头在臼内的支撑,加上脱位股骨头的压力而使其向内翻转,妨碍复位。髋臼前上方和臼顶被股骨头挤压形成假臼,股骨头移位于臼外,由于缺乏正常刺激,股骨头小,髋臼正常的发育需要臼内股骨头的刺激,只有股骨头在臼内正常运动才能得到正常的发育,尤其是在新生儿期有着惊人的生长速度和塑形能力。因此早期复位,只需非常短的时间即可使脱位的关节恢复到接近正常的位置。相反,维持脱位的时间越长髋关节周围将发生一系列继发的病理变化,脱位时间越长,病理变化越严重。
反映髋臼前后关系的后外展角是髋臼外上缘至内下缘连线与人体冠状面所形成的夹角。实验后外展角,在人体冠状面图像上测量右侧(109.77±7.80)°、左侧(109.45±6.10)°。就髋关节结构来说,髋臼上缘外倾和后缘外展使髋臼对股骨头的覆盖增多,增加了关节负重功能和稳定性。相反,如果上外倾和后外展过大,髋臼对股骨头的覆盖过少,关节则不稳定,长期负重活动将损害关节,因而,正常髋臼外倾角和后外展角的存在对保持髋关节的长期稳定是至关重要的。所以在人工髋关节置换术中,应注意保证臼杯的外倾、前倾和后方外展。髋臼外展的合理位置20年前认为以60°为合理,但经过一段时间观察,发现髋臼向上或向后脱位率高达3.4%-8.9%[8],因此假体位置是影响术后关节稳定的关键因素之一,文章结果显示髋臼上外倾角(39.99± 6.10)°,后外展角(109.77±7.80)°,此范围是保证人工髋关节有一个较大的活动范围,又有助于臼假体的稳定,减少术后脱位等并发症的发生,另外,对每一个体而言,尽可能保证臼杯假体与对侧正常髋臼角度一致,这样能使双侧髋臼受力一致,从而减少假体的脱位、断裂等并发症的发生。
3.2.2 髋臼角 髋臼角亦称髋臼指数,通常即髋臼顶的斜度,髋关节正位,髋臼上外缘的切线与两侧Y形软骨连线所形成侧方夹角。国内外学者已就此进行了大量研究,多基于X射线平片测量髋臼上外缘的切线与两侧Y形软骨连线所形成侧方夹角。发育过程中的髋臼形态是随年龄不断变化的[9-10],Anda等[11]报道新生儿小于34°,1岁以后小于25°,此角如增大,表示髋臼浅在,髋臼发育不良者,此角可达50°-60°,是髋脱位的标志之一。一般认为髋臼指数超过30°,可以为髋臼发育不良。Sharp测定髋臼角的上限为39°-42°,若大于45°为髋臼发育不良。有学者对成人225例(450髋)、小儿266例(532髋)进行髋臼角测量后提出,女性髋臼角大于48°,儿童大于50°时才考虑髋臼发育不良,测量结果显示正常男性髋臼角为32°-44°,正常女性为34°-47°,男女间差异有显著性意义。Genda等[12]对41例成年女性和15例成年男性测量后发现:髋臼角的平均值女性为(39.3±4.6)°,男性为(38.9±3.2)°,统计学显示不同性别或年龄之间差异无显著性意义,赵黎等[13]对骨性髋臼指数的三维测量与分析。众学者所测得的髋臼角差异较大,可能由于测量方法不一所致,并提示不同人种之间髋臼形态可能有差异。
以上髋臼角是基于X射线平片测量髋臼上外缘的切线与两侧Y形软骨连线所形成侧方夹角,而髋臼是一杯口状结构,所以试验利用CT能够显示髋臼前后缘的优势,进行了前、后髋臼指数的研究,以完善对髋臼形态的综合描述指标。
前髋臼角(前髋臼指数)是在髋臼最大横断面的最前缘和髋臼中心(相当于“Y”形软骨中心)的连线,与人体冠状面(相当于双侧“Y”形软骨中心连线)所形成的夹角(图8);同样,后髋臼角(后髋臼指数)髋臼最大横断面最后缘与髋臼中心的连线,与人体冠状面所形成的夹角(图10),分别反映髋臼前后骨化边缘的倾斜度,文章结果显示,在人体冠状面成人组测量,右侧前髋臼角(56.11±5.60)°,左侧前髋臼角(57.08±4.80)°,二者比较,
P > 0.05;右侧后髋臼角(30.95±6.1)°,左侧后髋臼角(30.46±4.9)°,二者比较,
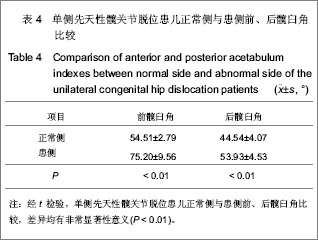
P > 0.05。说明以冠状面为参照位测量时,双侧后外展角测量值差异无显著性意义。前、后髋臼角分别反映髋臼前后骨化边缘的倾斜度,试验测定1-8岁先天性髋关节脱位患儿前髋臼角:正常侧(54.51±2.79)°、患侧(75.20±9.56)°,二者比较,
P < 0.01,差异有显著性意义;后髋臼角:正常侧(44.54±4.07)°、患侧(53.93±4.53)°,二者比较,差异有显著性意义(
P < 0.01),说明在髋关节发育不良时可出现前、后髋臼角增大,从而导致股骨头不稳定甚至脱位可能。另外,前、后髋臼角在正常人群有较大的生理范围,但对每一个体而言,手术侧髋臼指标应尽可能与对侧保持一致,因此,提倡在术前行双侧髋关节CT扫描并进行包括髋臼前、后髋臼指数的测量,以保证髋臼骨折复位及人工髋臼置位与对侧一致,从而减少因双侧髋关节不对称引起的关节负重应力不均匀分布,以减少患侧关节磨损所致的创伤性关节炎、假体脱位等并发症。
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)