2.1 前交叉韧带重建中对移植物的要求 前交叉韧带移植物的选择对临床治疗方案及临床治疗效果都有着重要影响
[1]。但由于多方面因素的限制,医生在进行临床决策时并未对移植物进行过多的筛选。膝关节多发韧带损伤经常会累及到前交叉韧带和后叉韧带,同时还可能合并侧副韧带及后外侧副韧带的损伤。因此,在膝关节多发韧带损伤的手术重建中,同样涉及到移植物的选择问题
[2]。目前对于前交叉韧带移植物的研究主要集中于自体移植物与同种异体移植物之间,临床医生对于移植物的选择依据多种多样
[3],主要集中在潜在二次手术风险、膝关节重建后的活动度及稳定性
[4]、潜在的感染风险等。人工合成移植物由于其临床效果及安全性等因素并未得到验证,并未被临床医生充分信任,因此未放在此处讨论。目前对于自体和异体移植物韧带重建优劣势的比较尚无定论
[5],但是2种移植物良好的临床效果均已被证明
[6]。
虽然从目前的研究及临床经验上看,自体移植物依然是多数临床医生在膝关节韧带重建上的首选,但对于急性膝关节多发韧带损伤,考虑到患者韧带受损的程度、受伤肢体血管状态、肢体皮肤状态等,同种异体移植物是首选的韧带移植物[7]。
2.2 同种异体移植物的优点及潜在问题 目前,一些学者主张将使用自体移植物进行前交叉韧带重建作为“金标准”[8]。但由于选择同种异体移植物没有供腱区并发症及获取自体移植物的一些其他风险,同时在客观和主观临床效果相同的前提下,患者疼痛和关节僵硬的发生率更低,因此其依然被许多外科医生所选择,同时同种异体肌腱具有移植物尺寸更多样化选择、手术及使用止血带时间较短及手术切口少等优点[9]。但同种异体移植物本身也存在一系列的并发症,诸如传播传染性疾病的潜在风险、移植物愈合速度慢及潜在可能的发生免疫排斥反应等[10]。同种异体移植物植入后,发生传染病传播的风险实际上是极低的,但依然有许多案例报道了此类情况的发生,甚至发生过患者死亡案例。细菌和病毒都有可能成为潜在的传染源[11]。而潜在的免疫排斥反应被认为影响重建前交叉韧带后的愈合过程,虽然同种异体移植物与自体移植物的愈合过程无明显区别[12],但是自体移植物的愈合速度相校同种异体移植物来说更快。在这里需要指出的是,同种异体移植物与自体移植物的愈合结果并无明显差异,目前尚不明确愈合速度差异存在的原因,只是有学者认为与移植物的免疫排斥相关,但自体移植与同种异体移植最终的临床效果并未因为免疫排斥问题产生差别[13]。
对于移植物选择的另一个重要参考标准就是潜在二次手术风险,而更长的使用寿命亦是潜在规避二次手术风险的重要影响因素。目前的研究更多指向于“自体移植物相比同种异体移植物具有更长的使用寿命,潜在的二次手术风险亦较小”这一推论上。但是同样的,膝关节韧带重建后膝关节活动度及稳定性的功能恢复也是移植物选择的重要考评标准[14],从这点来看同种异体移植物与自体移植物并未展示出潜在差异。
2.3 同种异体移植物的手术效果
2.3.1 同种异体移植物与自体移植物术后效果对比 同种异体移植物的使用现在仍然是前交叉韧带重建研究的重点和难点。相对于使用自体移植物进行前交叉韧带重建,由于同种异体肌腱的取材、处理[15]、重建方式等影响因素的不同[16],其手术效果及手术预后中也有所不同。而在目前对于使用同种异体移植物进行的膝关节前交叉韧带重建手术的研究中,学者多以自体移植物进行重建的膝关节功能评分进行对比,这样的对比方式更加突出了各类影响因素对于同种异体肌腱重建手术的手术效果的作用[17],见表1。
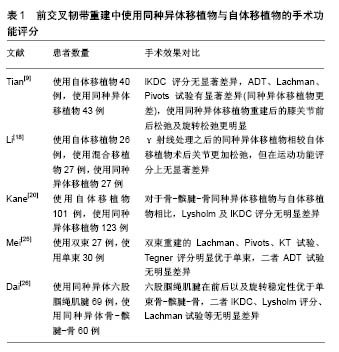
根据Tian等
[9]研究显示,使用自体移植物进行前交叉韧带重建在手术时间上比种异体移植长9 min(
P < 0.05)。使用2种移植物术后均有1例感染和复发,而在膝关节功能评分上,同种异体移植的轴移试验、前抽屉试验、Lachman试验及胫骨前移试验均差于同体移植,差异有统计学效应。有研究显示,相较于通过γ射线处理之后的同种异体移植物,自体移植物的术后膝关节更稳定,二者其他运动评分上无显著差异
[18-19]。而Kane等
[20]得出了不同的结论,通过随访224例年龄<25岁的前交叉韧带重建患者,认为同种异体移植组与自体移植物组术后膝关节Lysholm及IKDC评分均无统计学差异。
所以在不同的研究中,同种异体移植与自体移植用于重建前交叉韧带的手术效果差异较大,不同研究得出的结论不一,但可得知目前多数研究均指向自体移植物行膝关节前交叉韧带重建[21],其术后评分及患者自主感官均优于同种异体移植物[22]。同种异体移植的主要优点在于来源广、取材方便。而对于同种异体移植来说,手术方式、移植物处理方式、移植物来源等因素也决定了其术后效果[23]。
2.3.2 同种异体移植物手术中其他因素对手术效果的影响 骨-髌腱-骨是前交叉韧带重建常用的移植物[24]。Mei等[25]对采用同种异体骨-髌腱-骨重建前交叉韧带(其中双束重建27例,单束30例)的57例患者进行为期3年的前瞻性研究,发现双束重建在前伸及旋转2个方面的运动评分高于单束(P < 0.05),而KT-1000、肌肉力量、Tegner活动评分均没有显著差异。在关节退变及膝关节稳定性2个方面[22],双束重建拥有着比单束更低的膝关节骨关节炎发生率和更低的骨道扩张率,差异具有显著性意义。故双束重建在对于前交叉韧带功能恢复上优于单束重建,在骨关节炎发生率及骨道扩张方面均低于单束重建,因此在这点上说双束重建在目前的重建治疗方式中占优势。
Dai等[26]的研究将六股腘绳肌腱和单束骨-髌腱-骨进行了前瞻性对照试验,对129例患者进行平均52个月的随访,通过IKDC评分、Lysholm评分、Lachman试验发现:2组术后功能明显改善,六股腘绳肌腱在前后运动及旋转稳定性优于单束骨-髌腱-骨,其余评分无明显差异。
2.4 同种异体移植物与自体移植物潜在二次手术风险的对比 对于移植物的选择,其中一个重要的参考标准就是潜在的二次手术风险
[27]。功能恢复及感染率是影响二次手术与否的决策中的重要一环,而更长的使用寿命亦是潜在规避二次手术风险的参考指标。因此目前的研究更多指向于“自体移植物相比同种异体移植物具有更长的使用寿命,潜在的二次手术风险亦较小”这一推论上
[28],见
表2。但对于膝关节韧带重建术后膝关节的功能恢 复
[18](主要是活动度及稳定性),同种异体移植物与骨-髌腱-骨自体移植物之间没有明显差别。
通常认为造成前交叉韧带重建后的二次重建,与隧道错位、高强度运动、患者年龄较小及重建时使用移植物类型等因素有关[29]。一项包含1 355例前交叉韧带重建患者的研究表明,前交叉韧带修复的平均时间为术后4.9年,术后第1,5,10,15,20,25年内的植物完整率预计为99.7%,96%,94%,93%,92%及91%。前交叉韧带延迟手术(损伤1年后手术)的发生率比早期手术(损伤1年内手术)高10%[27]。
有研究表明,应用骨-髌腱-骨同种异体移植物进行前交叉韧带重建手术的二次手术风险高于自体移植。一项相关试验显示,骨-髌腱-骨同种异体移植物用于前交叉韧带重建后的修复风险(二次手术率)为骨-髌腱-骨自体移植物的4.54倍[5]。该试验共收入5 586例患者,其中进行自体移植4557例(81.6%),异体移植1 029例(18.4%),术后2年随访,骨-髌腱-骨同种异体移植二次手术修复37例(3.6%),自体移植二次手术修复85例(1.9%)。在对年龄、性别及种族进行校正之后,从以上数据可得出,骨-髌腱-骨异体移植修复风险显著高于骨-髌腱-骨自体移植。
在一项有关于25岁或更年轻成年患者使用骨-髌腱-骨自体移植物或同种异体移植物进行前交叉韧带重建的研究中,使用自体骨-髌腱-骨移植物123例,异体骨-髌腱-骨移植物101例,重建后的2年随访中,13例(6%)患者进行了重建术后修复,其中12例(12/123,9.8%)为使用异体移植物重建患者,仅1例(1.0%)为使用自体移植物重建患者[27]。
在一项9 817例前交叉韧带重建患者的研究中,对年龄、性别、种族及体质量指数校正后,结果显示:异体移植早期无菌二次手术发生率为骨-髌腱-骨自体移植的3.02倍,腘绳肌自体移植早期无菌二次手术发生率为BPTB自体移植的1.82倍[30]。因此使用异体移植物及腘绳肌自体移植物可能是导致前交叉韧带重建术后早期二次手术发生率的危险因素。
此外,针对不同年龄段患者的同种异体移植二次手术率和自体移植二次手术率,有研究进行了比较[5],结果显示在年龄≤21岁患者中,同种异体移植修复率为自体移植的4.17倍;若患者年龄>21岁,则同种异体移植修复率为自体移植的5.29倍。尽管2组结果之间不存在显著性差异,但数据表明同种异体移植的修复率明显较高,更多的文献支持在临床上判定自体移植肌腱的再损伤率较低[31],这对指导临床选择移植物起了重要作用。

.jpg)


.jpg)
.jpg)