2.1 文献检索和筛选结果 通过搜索各大数据库近10年相关文献93篇,最终纳入13篇英文文献[4,11-22],文献筛选流程见图2。
2.2 纳入文献基本信息 根据Cochrane手册建议分别提取纳入文献作者姓名、发表年限、组别、HIIT组和MICT组样本量、干预方案、干预周期和结局指标等,13篇纳入文献基本信息见表1。

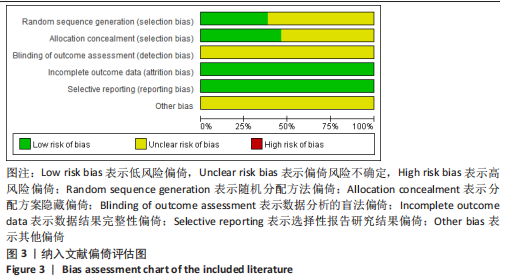
2.3 纳入研究方法学质量评价结果 对所纳入的13篇文献进行了6个方面的偏倚风险评估的文献质量评价。该研究由于运动疗法无法做到双盲,试验组受试者需知晓干预手段的方案、目的、可能存在的风险以及注意事项,并提供参与该干预手段的书面知情同意书,故纳入文献的双盲试验标准均评价为不清楚。具体风险偏倚评估见图3,4。

2.4 Meta分析结果
2.4.1 HIIT与MICT对2型糖尿病超重或肥胖患者体质量的影响 HIIT与MICT对2型糖尿病超重或肥胖患者体质量的影响共纳入9项随机对照试验[4,11-14,16-17,19,22],包括265例患者。图5显示,纳入9项随机对照试验具有高度异质性,I2=88%,P < 0.1,采用随机效应模型分析。该项研究Meta分析结果显示,总体合并效应量:WMD=2.44,95%CI:-3.01-7.89,P > 0.05。
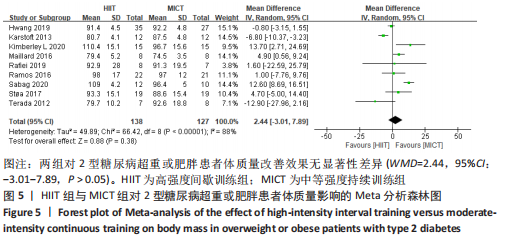
文章进一步探究异质性较高的原因,对体质量结局指标进行敏感性及亚组分析,结果见表2。由于2型糖尿病超重或肥胖患者结局指标可能受到干预周期及干预频率的影响,对上述影响因素进行亚组分析。对纳入9项随机对照试验根据训练周期、训练频率分组,训练周期分为≥12周与< 12周,训练频率分为≤3次/周与> 3次/周。训练周期≥12周纳入文献包括7篇[4,11,13-14,16-17,22],剔除2篇异质性较高的研究[14,16],异质性下降,I2=53%,P < 0.1,采用随机效应模型分析。Meta分析结果显示,总体合并效应量:WMD=4.25,95%CI:0.90-7.59,P=0.01。训练周期< 12周纳入文献2篇[12,19],I2=0%,P=0.85,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=-0.78,95%CI:-3.11-1.58,P=0.51。结果表明,当训练周期≥12周,MICT能显著减轻2型糖尿病超重或肥胖患者体质量,P < 0.05;当训练周期< 12周时,HIIT与MICT对2型糖尿病超重或肥胖患者体质量的改善效果无显著性差异,P > 0.05。
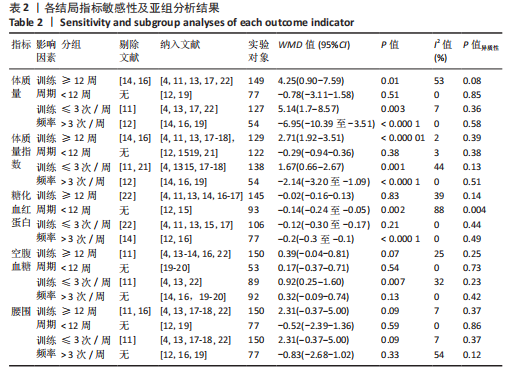
训练频率≤3次/周纳入文献5篇[4,11,13,17,22],剔除1篇研究[11],异质性显著下降,I2=7%,P=0.36,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=5.14,95%CI:1.7-8.57,P=0.003。训练频率>3次/周纳入文献4篇[12,14,16,19],剔除1篇文献[12],异质性显著下降,I2=0%,P=0.58,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=-6.95,95%CI:-10.39至-3.51,P < 0.000 1。因此,当训练频率≤3次/周时,MICT能显著减轻2型糖尿病超重或肥胖患者体质量;当训练频率> 3次/周时,HIIT能显著减轻2型糖尿病超重或肥胖患者体质量。
2.4.2 HIIT与MICT对2型糖尿病超重或肥胖患者体质量指数的影响 HIIT与MICT对2型糖尿病超重或肥胖患者体质量指数的影响共纳入11项随机对照试验[4,11-19,21],包括290例患者。纳入11项随机对照试验具有高度异质性,I2=85%,P < 0.1,采用随机效应模型分析。Meta分析结果显示,总体合并效应量:WMD=0.28,95%CI:-1.21-1.77,P > 0.05,见图6。
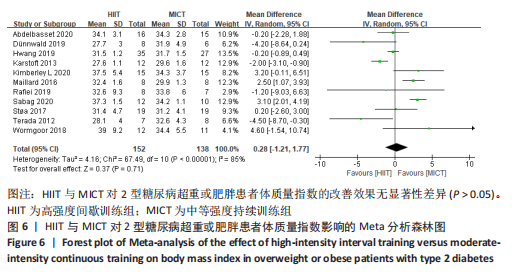
文章进一步探究异质性较大的原因,对体质量指数结局指标进行敏感性及亚组分析,见表2。训练周期≥12周纳入文献7篇[4,11,13-14,16-18],剔除2篇异质性较高的文献[14,16],异质性显著降低,I2=2%,P=0.39,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=2.71,95%CI:1.92-3.51,P < 0.000 01。训练周期< 12周纳入异质性极低的4篇文献[12,15,19,21],I2=3%,P=0.38,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=-0.29,95%CI:-0.94-0.36,P=0.38。因此,当训练周期≥12周时,MICT能显著降低2型糖尿病超重或肥胖患者体质量指数;当训练周期< 12周时,HIIT与MICT对2型糖尿病超重或肥胖患者体质量指数的改善效果无显著性差异。
训练频率≤3次/周纳入7篇文献[4,11,13,15,17-18,21],剔除2篇异质性较高的文献[11,21],异质性显著降低,I2=44%,P=0.13,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=1.67,95%CI:0.66-2.67,P=0.001。训练频率> 3次/周纳入4篇文献[12, 14, 16, 19],剔除1篇文献[12],异质性显著降低,I2=0%,P=0.51。Meta分析结果显示, 合并效应量:WMD=-2.14,95%CI:-3.20至-1.09,P < 0.000 1。表明:训练频率≤3次/周时,MICT能显著降低2型糖尿病超重或肥胖患者体质量指数,P < 0.05;训练频率> 3次/周时,HIIT能显著降低2型糖尿病超重或肥胖患者体质量指数,P < 0.05。
2.4.3 HIIT与MICT对2型糖尿病超重或肥胖患者腰围的影响 HIIT与MICT对2型糖尿病超重或肥胖患者腰围的影响共纳入文献9篇[4,11-13,16-19],包括264例患者。高度异质性,I2=82%,P < 0.1,采用随机效应模型。Meta分析结果显示,两组合并效应量显示差异无显著性意义(WMD=2.16,95%CI:-2.04-6.35,P > 0.05),见图7。
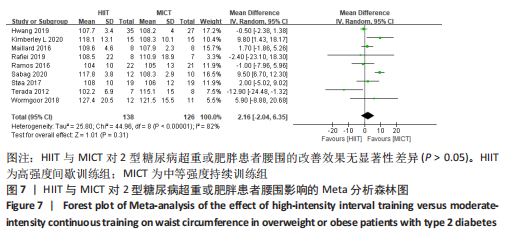
文章进一步探究异质性较大的原因,对腰围结局指标进行敏感性及亚组分析,结果见表2,训练周期≥12周纳入文献7篇[4,11,13,16-18,22],剔除文献2篇[11,16],异质性显著下降,I2=7%,P=0.37,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=2.31,95%CI:-0.37-5.00,P=0.09。训练周期< 12周纳入2篇文献[12,19],异质性极低,I2=0%、P=0.86,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=-0.52,95%CI:-2.39-1.36,P=0.59。表明HIIT与MICT训练周期的长短对改善2型糖尿病超重或肥胖患者腰围的效果影响不大,二者对腰围的改善效果无显著差异,P > 0.05。
训练频率≤3次/周纳入6篇文献[4,11,13,17,18,22],剔除1篇文献[11],异质性显著降低,I2=7%,P=0.37,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=2.31,95%CI:-0.37-5.00,P=0.09。训练频率> 3次/周纳入文献3篇[12,16,19],异质性降低,I2=54%,P=0.12,采用随机效应模型。Meta分析结果显示,总体合并效应量:WMD=-0.83,95%CI:-2.68-1.02,P=0.38。结果显示,HIIT与MICT训练频率多少对改善2型糖尿病超重或肥胖患者腰围的效果影响不大,二者对腰围的改善效果无显著差异(P > 0.05)。
2.4.4 HIIT与MICT对2型糖尿病超重或肥胖患者体脂百分比的影响 HIIT与MICT对2型糖尿病超重或肥胖患者体脂百分比的影响共纳入5项研究[4,12,16,17,22],包括174例患者,见图8,结果异质性较高,I2=85%,P < 0.1,采用随机效应模型,Meta分析结果显示,WMD=0.47,95%CI:-2.11-3.05,P > 0.05。
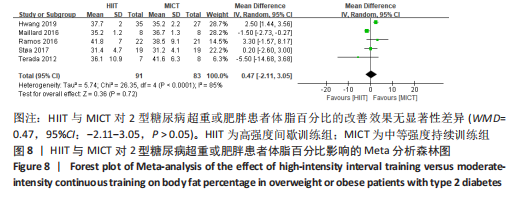
该分析结果剔除1篇文献后[4],结果见表3,异质性显著降低,I2=42%,P=0.16,采用固定效应模型。Meta分析结果显示,WMD=2.17,95%CI:1.20-3.14,P < 0.000 1,表明MICT能显著降低2型糖尿病超重或肥胖患者体脂百分比,P < 0.05。
2.4.5 HIIT与MICT对2型糖尿病超重或肥胖患者空腹血糖的影响 HIIT与MICT对2型糖尿病超重或肥胖患者空腹血糖的影响共纳入8篇文献[4,11,13-14,16,19-20,22],包括203例患者,图9显示,研究结果呈中度异质性,I2=55%,P < 0.1,采用随机效应模型。Meta分析结果显示,总体合并效应量:WMD=0.31,95%CI:-0.17-0.79,P > 0.05。
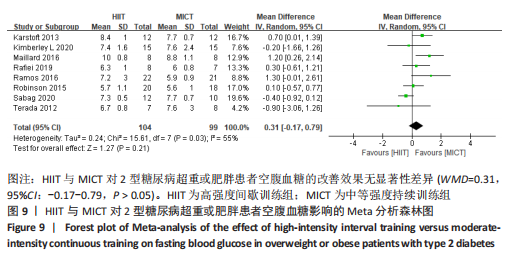 文章进一步探究异质性较大的原因,对空腹血糖结局指标进行敏感性及亚组分析,结果见表2。训练周期≥12周纳入文献6篇[4,11,13-14,16,22],剔除1篇文献[11],研究结果呈轻度异质性,I2=25%,P=0.25,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=0.39,95%CI:-0.04-0.81,P=0.07。训练周期< 12周纳入文献2篇[19-20],I2=0%,P=0.73,采用固定效应模型。Meta结果显示,总体合并效应量:WMD=0.17,95%CI:-0.37-0.71,P=0.54。因此,当训练周期对HIIT与MICT对2型糖尿病超重或肥胖患者空腹血糖的改善效果影响不大,二者无显著性差异,P > 0.05。
训练频率≤3次/周纳入文献4篇[4,11,13,22],剔除文献1篇[11],轻度异质性,I2=32%,P=0.23,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=0.92,95%CI:0.25-1.60,P=0.007。训练频率> 3次/周纳入4篇文献[14,16,19,20],异质性极低,I2=0%、P=0.42,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=0.32,95%CI:-0.09-0.74,P=0.13,表明当训练频率≤3次/周,MICT能显著降低2型糖尿病肥胖或超重患者空腹血糖,P < 0.05;当训练频率> 3次/周,二者对2型糖尿病超重肥胖或患者空腹血糖改善效果无显著差异性,P > 0.05。
2.4.6 HIIT与MICT对2型糖尿病超重或肥胖患者糖化血红蛋白的影响 HIIT与MICT对2型糖尿病超重或肥胖患者糖化血红蛋白的影响共纳入9篇研究[4,11-17,22],包括281例患者。
纳入9项随机对照试验显示中度异质性,I2=69%,P < 0.1,采用随机效应模型。Meta分析结果显示,总体合并效应量:WMD=0.01,95%CI:-0.19-0.20,P > 0.05,见图10。
文章进一步探究异质性较大的原因,对空腹血糖结局指标进行敏感性及亚组分析,结果见表2。训练周期≥12周纳入文献6篇[4,11,13-14,16,22],剔除1篇文献[11],研究结果呈轻度异质性,I2=25%,P=0.25,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=0.39,95%CI:-0.04-0.81,P=0.07。训练周期< 12周纳入文献2篇[19-20],I2=0%,P=0.73,采用固定效应模型。Meta结果显示,总体合并效应量:WMD=0.17,95%CI:-0.37-0.71,P=0.54。因此,当训练周期对HIIT与MICT对2型糖尿病超重或肥胖患者空腹血糖的改善效果影响不大,二者无显著性差异,P > 0.05。
训练频率≤3次/周纳入文献4篇[4,11,13,22],剔除文献1篇[11],轻度异质性,I2=32%,P=0.23,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=0.92,95%CI:0.25-1.60,P=0.007。训练频率> 3次/周纳入4篇文献[14,16,19,20],异质性极低,I2=0%、P=0.42,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=0.32,95%CI:-0.09-0.74,P=0.13,表明当训练频率≤3次/周,MICT能显著降低2型糖尿病肥胖或超重患者空腹血糖,P < 0.05;当训练频率> 3次/周,二者对2型糖尿病超重肥胖或患者空腹血糖改善效果无显著差异性,P > 0.05。
2.4.6 HIIT与MICT对2型糖尿病超重或肥胖患者糖化血红蛋白的影响 HIIT与MICT对2型糖尿病超重或肥胖患者糖化血红蛋白的影响共纳入9篇研究[4,11-17,22],包括281例患者。
纳入9项随机对照试验显示中度异质性,I2=69%,P < 0.1,采用随机效应模型。Meta分析结果显示,总体合并效应量:WMD=0.01,95%CI:-0.19-0.20,P > 0.05,见图10。
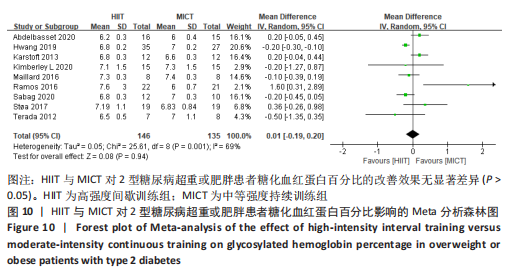
文章进一步探究异质性较大的原因,对糖化血红蛋白百分比结局指标进行敏感性及亚组分析,结果见表2。训练周期≥12周纳入文献7篇[4,11,13-14,16-17,22],剔除1篇[22],研究结果显示异质性下降,I2=39%,P=0.14,采用固定效应模型。Meta分析结果,合并效应量:WMD=-0.02,95%CI:-0.16-0.13,P=0.83;训练周期< 12周纳入文献2篇[12,15],研究结果显示异质性较高,I2=88%,P=0.004,不做Meta亚组分析。当训练周期≥12周,HIIT与MICT对2型糖尿病超重或肥胖患者糖化血红蛋白百分比的改善效果无显著差异,P > 0.05。
训练频率≤3次/周纳入文献6篇[4,11,13,15,17,22],剔除文献1篇[22],异质性显著降低,I2=0%、P=0.44,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=-0.12,95%CI:-0.3-0.06,P=0.21;训练频率> 3次/周纳入文献3篇[12,14,16],剔除1篇文献[14],异质性显著降低,I2=0%,P=0.49,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=-0.2,95%CI:-0.3至-0.1,P < 0.000 1。表明:当训练频率≤3次/周时,HIIT与MICT对2型糖尿病超重或肥胖患者糖化血红蛋白百分比的改善效果无显著差异,P > 0.05;当训练频率> 3次/周,HIIT能显著降低2型糖尿病超重或肥胖患者糖化血红蛋白百分比,P < 0.05。
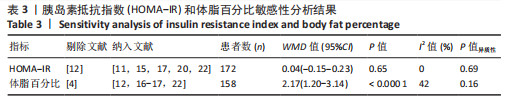
2.4.7 HIIT与MICT对2型糖尿病超重或肥胖患者HOMA-IR的影响 HIIT与MICT对2型糖尿病超重或肥胖患者HOMA-IR的影响共纳入文献6篇[11-12,15,17. 20,22],包括234例患者,结果见图11,异质性较高I2=90%,P < 0.1,采用随机效应模型。Meta分析结果显示,总体合并效应量:WMD=-0.14,95%CI:-0.71-0.42,P > 0.05。
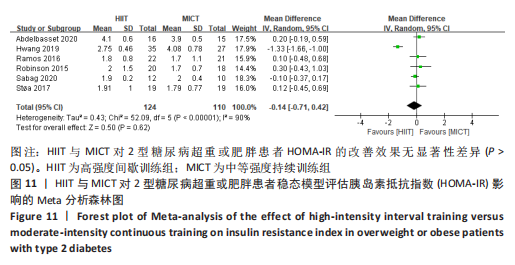
该研究结果剔除1篇文献[12],结果见表3,异质性显著降低,I2=0%,P=0.69,采用固定效应模型。Meta分析结果显示,总体合并效应量:WMD=0.04,95%CI:-0.15-0.23,P=0.65。因此,HIIT与MICT对2型糖尿病超重或肥胖患者HOMA-IR的改善效果无显著性差异(P > 0.05)。
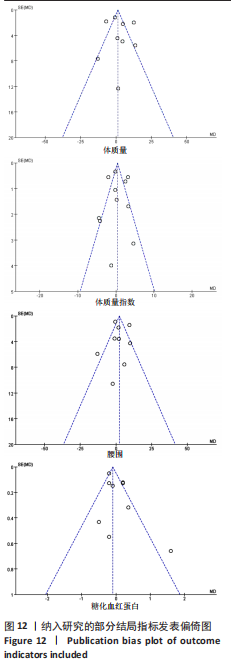
2.5 发表偏倚分析 由于体脂百分比、空腹血糖、HOMA-IR等指标纳入文献数量过少,故对体质量、体质量指数、腰围及糖化血红蛋白指标进行发表偏倚检测,见图12,所纳入研究大部分分布于漏斗图中上部,但不是十分对称地分布在漏斗图两侧,表明研究结果可能存在一定的发表偏倚。