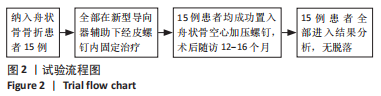
中国组织工程研究 ›› 2024, Vol. 28 ›› Issue (12): 1885-1889.doi: 10.12307/2024.007
• 骨科植入物 orthopedic implant • 上一篇 下一篇
新型导向器用于经皮螺钉固定治疗舟状骨骨折
白江博1,高瑞姣1,张阿茹1,于昆仑1,张春欢2,田德虎1
- 河北医科大学第三医院,1手外科,2科研处,河北省石家庄市 050051
Percutaneous screw fixation with a novel guide for the treatment of scaphoid fractures
Bai Jiangbo1, Gao Ruijiao1, Zhang Aru1, Yu Kunlun1, Zhang Chunhuan2, Tian Dehu1
- 1Department of Hand Surgery, 2Office of Academic Research, Third Hospital of Hebei Medical University, Shijiazhuang 050051, Hebei Province, China
摘要:

文题释义:
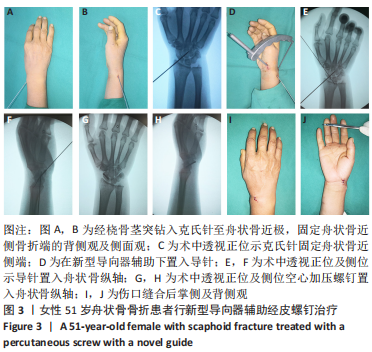
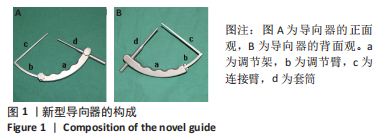
新型导向器:包括调节架、调节臂、连接臂以及套筒。在调节架上开有滑槽,滑槽为弧形,且滑槽位于调节架的一端,调节臂从该端穿接于滑槽内。连接臂固定在调节臂的端部,在连接臂的端部设有尖钩,滑槽与调节臂为圆弧形,滑槽与调节臂的圆心相同,且尖钩位于滑槽与调节臂的圆心处。在调节架的另一端开有穿接孔,套筒穿接于穿接孔内,套筒方向始终指向尖钩。舟状骨骨折主要损伤机制:摔倒时手掌着地,腕关节极度背屈,轻度桡偏;或直接打击造成轴向负荷增大引起。在外力作用下,腕关节过度背伸使舟状骨受到大多角骨、小多角骨及桡骨远端关节背侧缘的压力,引起舟状骨骨折。
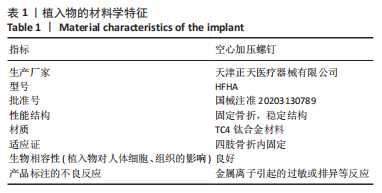
背景:舟状骨骨折是临床上常见的腕部骨折,主要采用经皮螺钉治疗,首先闭合复位骨折端,然后将空心加压螺钉精准置于舟状骨轴心并加压固定骨折端,能够促进骨折愈合,使腕关节获得良好功能。
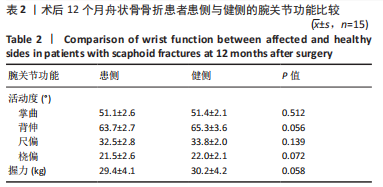
目的:评价一种新型克氏针导向器辅助经皮空心加压螺钉治疗舟状骨骨折的临床疗效。方法:回顾性分析2015年1月至2020年12月河北医科大学第三医院手外科收治的15例舟状骨骨折患者的临床资料。所有患者均采用新型导向器辅助经皮空心加压螺钉固定治疗。统计患者的骨折愈合时间、手术时间、透视次数、重返工作的时间及并发症。术后12个月采用改良Mayo腕关节评分对腕关节功能进行评估,测量患侧及健侧腕关节掌屈、背伸、尺偏、桡偏活动度及握力。
结果与结论:所有患者均完成了12个月随访。术后X射线片示:空心压力螺钉位于舟状骨轴心位置。所有舟状骨骨折均获骨性愈合,平均愈合时间10.0周。手术平均历时55.7 min,术中平均透视次数10.9次,平均10.3周重返工作岗位。腕关节功能:优9例,良5例,可1例,优良率93.3%。患侧及健侧的腕关节掌屈、背伸、尺偏、桡偏活动度及握力相比较,差异无显著性意义(P > 0.05)。所有患者均未发生伤口感染、骨折畸形愈合、螺钉松动及断裂等并发症。结果表明,应用新型导向器可以缩短手术时间,减少术中透视次数,提高螺钉精准度,缩短重返工作时间,腕关节功能恢复良好。该导向器使空心加压螺钉治疗舟状骨骨折手术更容易。
https://orcid.org/0000-0001-9119-168X (白江博)
中国组织工程研究杂志出版内容重点:人工关节;骨植入物;脊柱;骨折;内固定;数字化骨科;组织工程
中图分类号: