Chinese Journal of Tissue Engineering Research ›› 2023, Vol. 27 ›› Issue (16): 2602-2608.doi: 10.12307/2023.132
Previous Articles Next Articles
Application and research strategy of all-ceramic cantilever bonded bridge for anterior teeth
Hu Jiaxin1, 2, Shi Qianhui2, Yang Jing2, Pang Qiyuan3, Bai Jingjing1, Liu Jing2, Luo Yi1, 2
- 1Zunyi Medical University, Zunyi 563099, Guizhou Province, China; 2Department of Prosthodontics, Guiyang Hospital of Stomatology, Guiyang 550002, Guizhou Province, China; 3Department of Periodontology, Guiyang Hospital of Stomatology, Guiyang 550002, Guizhou Province, China
-
Received:2022-03-14Accepted:2022-05-06Online:2023-06-08Published:2022-11-11 -
Contact:Luo Yi, Master, Chief physician, Master’s supervisor, Zunyi Medical University, Zunyi 563099, Guizhou Province, China; Department of Prosthodontics, Guiyang Hospital of Stomatology, Guiyang 550002, Guizhou Province, China -
About author:Hu Jiaxin, Master candidate, Zunyi Medical University, Zunyi 563099, Guizhou Province, China; Department of Prosthodontics, Guiyang Hospital of Stomatology, Guiyang 550002, Guizhou Province, China -
Supported by:Guiyang Science and Technology Plan Project, No. [2019]9-7-13 (to LY); Guizhou Provincial Health Commission Science and Technology Fund Project, No. gzwkj2022-161 (to LY)
CLC Number:
Cite this article
Hu Jiaxin, Shi Qianhui, Yang Jing, Pang Qiyuan, Bai Jingjing, Liu Jing, Luo Yi. Application and research strategy of all-ceramic cantilever bonded bridge for anterior teeth[J]. Chinese Journal of Tissue Engineering Research, 2023, 27(16): 2602-2608.
share this article
Add to citation manager EndNote|Reference Manager|ProCite|BibTeX|RefWorks
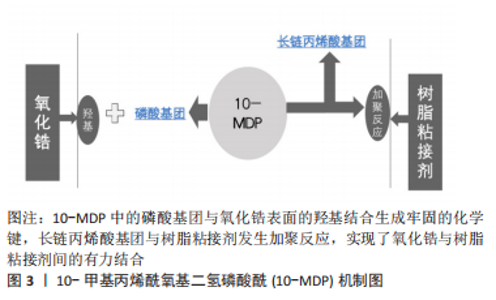
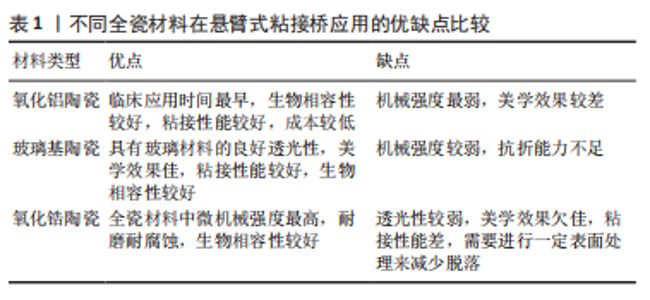
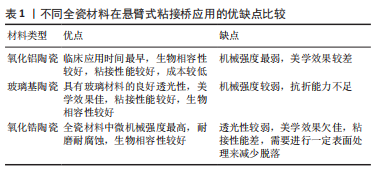
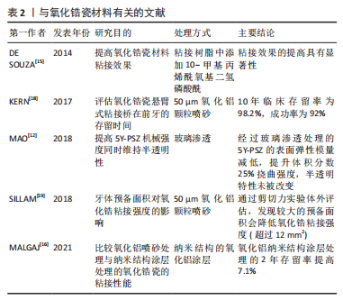
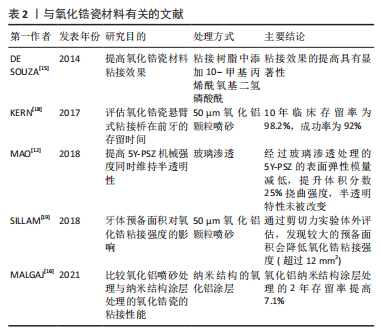
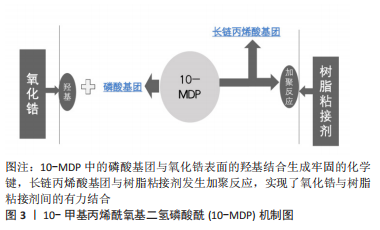
2.1.1 氧化铝陶瓷 全瓷悬臂式粘接桥最早应用的陶瓷材料是氧化铝陶瓷,由于传统氧化铝瓷机械性能上的缺陷,早期的全瓷粘接桥多因脆性问题易折裂失败。因此,近年来,临床中悬臂式粘接桥普遍选择氧化铝瓷材料的情况逐渐减少。现有一种玻璃渗透氧化铝瓷[9],也称作玻璃渗透氧化锆,是在氧化铝陶瓷中加入少量氧化锆的成分,利用氧化锆高强度的机械性能对氧化铝强度进行改进。然而有研究证实,运用玻璃渗透氧化铝未能明显减少断裂率[10],因此,高居不下的失折裂率使得氧化铝瓷逐渐退出粘接桥的应用。 2.1.2 玻璃基陶瓷 是由一定量晶体结构和玻璃基体构成的多晶材料,在前牙区具有出色的美学性能,其颜色和半透明性可以很好地模拟天然牙的外观。玻璃基陶瓷中以二硅酸锂增强型玻璃陶瓷强度最高,并且表面所含的硅成分提高了预处理后的粘接效果,减少了脱落率,是目前国内常用的全瓷悬臂式粘接桥及贴面修复的材料之一。然而硅酸锂基瓷的挠曲强度是215-350 MPa,断裂韧度为3.4 MPa·m1/2,抗折性能上依旧未达到理想状态[11]。 2.1.3 氧化锆陶瓷 氧化锆陶瓷多是从锆矿石中提取而来,目前临床使用的氧化锆挠曲强度达到900-1 345 MPa,断裂韧度达到9.0 MPa·m1/2,是当前牙科全瓷材料中机械强度最高的,其优异的机械性能,从很大程度解决了断裂的问题[9,11]。然而其色泽以及粘接性能是弱项,稳定剂氧化钇的摩尔百分比为1%/3%的部分稳定氧化锆(Traditional Zirconia,Y-PSZ/3Y-PSZ)通透性较差,美学效果欠佳,因此在前牙区运用较少。 近年来,随着氧化锆美学性能的不断提升,在前牙全瓷悬臂式粘接桥的应用变得广泛。目前主要是采用提高氧化钇含量将光学各向同性立方相引入四方氧化锆中的方法,改善氧化锆全瓷材料半透明性。其中稳定剂氧化钇的摩尔百分比为5%的部分稳定氧化锆瓷(Ultra-Translucent Zirconia,5Y-PSZ)的透光性得到改善,抗折性能却有所降低;Mao等[12]学者在超半透氧化锆5Y-PSZ基础上进行玻璃渗透处理,使其同时具备高强度和半透明特性,由于这种改良的玻璃渗透式氧化锆是近年的改良瓷材料,其远期效果还需进行长期的临床随访观察,一方面需要体外通过剪切力实验验证其粘接能力是否与玻璃基陶瓷相近,另一方面临床研究也需区别讨论不同工艺处理的氧化锆粘接桥的临床效果。 虽然氧化锆瓷材料机械性能得到普遍认可,但氧化锆却是最易发生脱粘的瓷材料[13],提升氧化锆的粘附力一直是近些年的研究热点。大量学者通过研究已证实氧化锆进行表面处理或对粘接剂改进都可获得粘附力的有效提升[14-17],如;基于10-甲基丙烯酰氧基二氢磷酸酰(10-methacryloyloxydecyl dihydrogen phosphate,10-MDP)的粘接剂与各种涂层底漆的联合运用,运用有机磷酸磷酸酯或羧酸单体做底漆,用纳米结构氧化铝做涂层处理。10-甲基丙烯酰氧基二氢磷酸酰机制,见图3。与氧化锆瓷材料有关的文献[12,15-16,18-19],见表2。"

同样,临床研究中使用经过有效表面处理的氧化锆悬臂式粘接桥的存留率往往较高,其5年和10年存留率最高能达到100%[18,20]。从另一方面来说,由于其高强度机械性能和化学惰性,应力集中通常只会造成脱粘而非折裂,只需将脱落修复体重新处理后粘接,不用重新取模制作。 2.2 设计方式的选择 虽然全瓷悬臂式粘接桥作为微创修复方式更为现代人接受,但其对于咬合关系的要求较高,因此在选择时有一定局限性[20]。对于深覆牙合、对颌牙过度伸长、咬颌关系不佳以及有夜磨牙等不良习惯者,不适宜选择全瓷悬臂式粘接桥作为修复缺牙的方式。在保证咬牙合良好的同时还需保证基牙健康,如牙髓健康、无龋坏或龋坏较少、无明显松动以及牙槽骨吸收度不超过根尖1/3。因此全瓷悬臂式粘接桥在开始设计前,首先就是检查上述条件是否都满足,然后才开始辅助固位形的选择。 当前临床上制作的全瓷悬臂式粘接桥多数使用辅助固位形,在前牙区通常选择在基牙舌侧预备以下辅助固位形:固位沟、盒状洞形及钉洞形等;单纯使用固位沟作为辅助固位形,其数目的多少和位置的不同对粘接力的影响不大。ABUZAR等[21]20年的随访结果发现,增加平行于牙长轴的固位沟数目或者改变其所在位置只在短期内显示差异,但从长期看,对固位能力的影响几乎可以忽略不计,这可能是平行于牙长轴的固位沟缺乏纵向固位力。盒状洞形与固位沟不同,四周侧壁与洞底平行,同时具有横纵向固位力,现有的研究中发现在近缺隙侧使用盒状洞形,能提高全瓷悬臂式粘接桥的粘接能力[21],预备形设计是值得科研人员研究的方向。 临床研究中使用较多的设计方案如下[6]:在基牙舌腭侧沿牙颈部预备凹槽,近缺隙侧预备盒状洞形,不越过边缘嵴,舌隆突处预备浅的钉洞固位,预备范围在牙釉质内,钉洞大小约为2 mm×2 mm×0.5 mm;原则上预备量不得达到牙本质,在健康的釉质上可粘接面积最好30 mm2以上,固位体设计多是舌腭侧翼板,厚度至少有0.7 mm。 虽然随着粘接剂的发展,逐渐也有学者主张不对全瓷悬臂式粘接桥进行预备,从而最大化减少对牙体的损失。然而从目前多数临床文献研究结果看,现有的粘接技术还未发展到能脱离辅助固位形的程度,降低全瓷悬臂式粘接桥脱落率仍需进行少量预备 [22-23]。 2.3 辅助定位导板 通过辅助定位减少技术敏感性一直是一个值得探讨的问题,由于缺牙区域的软组织容易阻挡悬臂式粘接桥的就位,可在模型上提前准备定位辅助的导板,避免未正确就位的情况。 悬臂式粘接桥定位导板通过在口腔模型上使用流动树脂依次覆盖近桥体邻牙、桥体及同侧远桥体邻牙的切端,将这3部分连接成一个整体,基牙覆盖范围为切1/2-1/3,桥体为全覆盖但不能越过颈缘;由于要确保定位导板、桥体及基牙间就位情况可视以及需要预留粘接剂溢出通道,所以要在定位导板的颊侧及切端上预留两三个孔 [24-25]。 虽然制作导板会增加准备时间,但比起修复体因错位而反复重新安装增加就诊时间来说,这种精确操作的辅助装置值得继续研究改进,有助于规范医师操作、减少操作误差,达到精确化,降低全瓷悬臂式粘接桥技术上的难度以及就诊操作的时间。并且模型最好应用数字化技术进行口腔扫描3D打印,从而避免因传统印模模型不精确导致导板的就位失败。 2.4 全瓷悬臂式粘接桥与其他修复体的对比 2.4.1 双固位粘接桥 悬臂式和双固位设计的选择是全瓷粘接桥研究领域中主要争议的问题之一,在传统固定桥的设计观念上,悬臂式固定桥在咀嚼过程中会出现杠杆力,长期下来对基牙和其牙周造成许多损伤。粘接面积更小固位力更弱的粘接桥,悬臂式粘接桥似乎是个不可行的设计方案,然而随着大量粘接桥相关研究的增加,学者们发现悬臂式全瓷粘接桥的应用大幅度降低了修复体故障率。 有研究建立了上颌骨三维模型,使用有限元方法模拟下颌运动,测试了悬臂式和双固位全瓷桥的力学性能[13],研究结果表明双固位全瓷粘接桥预后最差;不过体外研究存在一定局限性,并未成功模拟口腔环境中的复杂情况,如口腔内的温度、湿度和pH值等。在KERN[26]的临床随访研究中印证了悬臂式的优越性,悬臂设计组的5年存留率为 92.3%,双固位设计组的5年存留率为73.9%,当视单侧折裂为失败时,双固位组的存留率只能达到67.3%。 双固位设计存留率的降低与各基牙的运动方向不一致有关,固位翼板上易产生剪切力最终致使双固位全瓷粘接桥折裂;对于悬臂式设计而言,桥体的运动方向只受一个基牙影响,因此极大减少了应力集中和剪切力的产生。当双固位全瓷粘接桥因应力集中发生断裂时,患者常因不觉牙体功能有障碍而长期忽视不做处理,因此继发龋常会发生在断裂处[27]。此外,双固位全瓷粘接桥使用牙线清洁不方便,所以患者使用过程中的自洁度也不如悬臂式设计[28]。 2.4.2 传统固定桥 传统固定桥通过对缺隙两侧的天然牙进行预备,以全冠形式将两侧基牙与桥连成一个整体。虽然全瓷悬臂粘接桥具有微创的特性,但传统观点认为只依靠粘接固位的悬臂式粘接桥的固位远期效果无法与传统固定桥相比[8]。BOTELHO等[28]首次对悬臂粘接桥和传统固定桥进行远期评估对比,通过前瞻性研究进行18年的随访观察,发现上颌前牙的悬臂式粘接桥修复体使用期间,除牙周维护以外没有需要进行治疗的并发症出现,反而传统固定桥的使用期间90%会出现基牙松动、牙周炎及继发龋等并发症。虽然目前研究的样本量不大,但打破了过往对固定桥和悬臂式全瓷粘接桥的远期临床效果不佳的传统观念。 2.4.3 种植义齿 种植义齿、粘接桥作为当代热门的修复方式,近年在前牙上的选择出现争议。不过毋庸置疑的是牙科医生应该根据患者情况量身定制选择最佳的治疗方案[29]。不少学者认为种植体修复方式是发生牙齿缺失时最优的选择,随着全瓷悬臂式粘接桥的发展,全瓷悬臂式粘接桥为不适宜或不愿接受种植体修复的人群提供另一种方案[30]。 有研究首次对悬臂式粘接桥和种植体的并发症进行区分[31-32],其中好发于种植体的“生物并发症”是种植体周围炎(PD≥5 mm)和骨结合失败等,好发于悬臂式粘接桥的“生物并发症”是牙周炎(PD≥5 mm)、继发龋和咬合创伤等;研究结果发现10年内种植体与悬臂式粘接桥有同等表现优异的存留率,但种植体修复的“生物并发症”发生率高出悬臂式粘接桥17.9%。且该项研究进行评估的悬臂粘接桥使用的是金属材料,使用全瓷材料具有更好的生物相容性表现。此外,有研究用口腔健康影响程度量表对口腔健康影响概况进行评分,对比发现两种修复体之间并无显著差异,患者们都给予了相同的满意度[31]。 在青少年病例中,其发育期间每年还拥有垂直向的生长,此时植入种植体随着年岁增长可能会造成种植体切缘与邻牙的不平齐,引起美观的不足[30];若使用全瓷悬臂式粘接桥方式修复,即使后期出现增龄性变化如牙龈萎缩及基牙颜色改变等,进行再治疗的破坏性也更小[33]。 2.4.4 隐形义齿 是一种树脂活动义齿,1995年引入至中国[34]。因利用弹性树脂卡环固位,所以又叫做弹性义齿。由于无金属卡环,比起传统活动义齿有美观上的提升,适用于前牙缺失的患者。隐形义齿和悬臂式全瓷粘接桥都可作为过渡修复体应用到临床上,隐形义齿虽具有无需预备以及成本低廉的优点,其缺点也显而易见;如,软组织压痛感,口腔不适感以及有限的美学效果[35]。疏新红等[36]通过对使用隐形义齿的基牙龈沟液进行细胞培养,发现戴入隐形义齿后菌落数和专性厌氧菌都显著提高,而且隐形义齿仅依靠黏膜支持,会有牙龈萎缩牙槽骨吸收的风险。 虽然目前还未有应用全瓷悬臂式粘接桥和隐形义齿作为过渡修复体的临床对照研究,但考虑到隐形义齿存在许多对舒适感、牙周软组织以及牙槽骨的不利影响,患者经济条件允许的情况下,应首选悬臂式树脂粘接桥做过渡性修复或使用悬臂式全瓷粘接桥做长期修复。 2.4.5 全瓷悬臂式粘接桥应用情况 不同年龄人群的应用:青中年人群(18-40岁)发生前牙牙体缺失时,余留牙数目状态以及牙槽骨条件多数情况下较佳,可供选择的修复方式较多。然而,未满18岁的青少年以及老年人群在发生前牙牙体缺失时,可供修复的方式选择有限。一方面由于青少年美观需求较高、自觉性较差,一般不选择可摘活动义齿的修复方式;另一方面牙体髓腔较大髓角较高,如果采用传统固定桥修复在预备牙体时有穿髓风险。同时,青少年处于骨骼发育期,种植体修复也需等待成年以后。为减少因前牙缺失而造成的青春期儿童生理和心理上的负面影响,粘接桥可作为过渡甚至长期的修复方案。 双固位设计的粘接桥对两侧基牙形成夹板作用,随着儿童颌骨变宽牙间隙变宽,可能会出现修复体脱落甚至可能对基牙形成一定矫治力,因此从长远角度最好选用悬臂式设计,并且若后期出现牙间隙增宽也便于置换。对于颌骨发育接近成熟的青少年,可直接选用全瓷材料而非容易变色的树脂材料。目前青少年使用粘接桥的临床研究中,若无出现牙外伤的情况,三四年内几乎不会出现修复体脱落的情况[37]。 老年人群最关注的是咀嚼能力的恢复情况,因此降低义齿对正常饮食的影响获得足够的营养是极其重要的。WALLACE等[38]对89名65岁以上的老年人进行随机对照研究,已证实粘接桥用来修复前磨牙恢复的咀嚼能力与可摘局部义齿无差异;该研究通过咀嚼双色口腔糖观察混合颜色的情况以此评估咀嚼能力的差异,这种方法也可用来评估悬臂式粘接桥恢复前牙切割的能力。有学者进行3年随访研究,证实老年人上牙弓使用粘接桥的成功率达到100%[39]。在老年人群中,当桥体是上颌切牙或上颌尖牙的全瓷悬臂式粘接桥容易出现脱落情况,并且老年人群的牙多见松动,对于受力面积较大的上颌中切牙及尖慎选粘接桥修复[40]。总体而言,全瓷悬臂式粘接桥大幅度改善了因可摘义齿带来的不适,但在老年人群的应用有限。目前文献中临床随访的粘接桥使用的多是金属合金做翼缘,全瓷悬臂式粘接桥在老年人群的研究仍有很大空白。 复杂病例中的应用:全瓷悬臂式粘接桥可以根据患者不同的情况灵活的个性化定制,目前有研究者将粘接桥应用到一些复杂病例里取得美学改善。对于前牙区域有软硬组织缺损的患者[41-43],可将传统粘接桥的形态及颜色进行调改,如慢性牙周炎导致的撕脱性软组织缺损、唇腭裂缺损致使的牙槽骨缺损以及牙龈萎缩。 对于缺牙区的牙龈萎缩而言,可直接采用改良盖嵴式桥体,将唇颊侧的接触区扩大至龈嵴顶,通过桥体对软组织的按摩作用,1年左右能恢复部分龈乳头形态,不过远期的效果还需临床长期随访调查。当软硬组织出现较大缺损,可考虑利用延长的全瓷桥体对软硬组织缺损部分进行填补,超过正常牙体形态大小的桥体颊侧部分可使用仿龈色饰瓷,成功恢复患者健康心理状态及基本咀嚼功能[44]。虽然全瓷悬臂式粘接桥推荐舌侧翼板固位,但遇到唇侧釉质发育不全、要求改善牙齿颜色的患者,可采用唇侧翼板,同时起到贴面遮色效果。 目前的问题是全瓷悬臂式粘接桥在复杂病例上应用的长期随访记录和复杂病例很少,而另一问题是仿龈色饰面瓷尚未有专用的比色板,容易造成与原本牙龈的明显色差,精细化仿龈色比色板的研发是一个值得探讨的研究。 全瓷悬臂式粘接桥预后效果:系统评价显示的粘接桥5年龋坏率为1.5%[45],但若只纳入前牙区域应用的全瓷悬臂式粘接桥,其发生继发龋的概率非常小;继发龋多是因为患者长期忽视修复体折裂问题导致,而悬臂式设计一旦发生折裂便会脱落,因此患者能及时去医院复诊,避免龋坏出现。文章归纳了常用全瓷悬臂式粘接桥研究方法,见表3。"

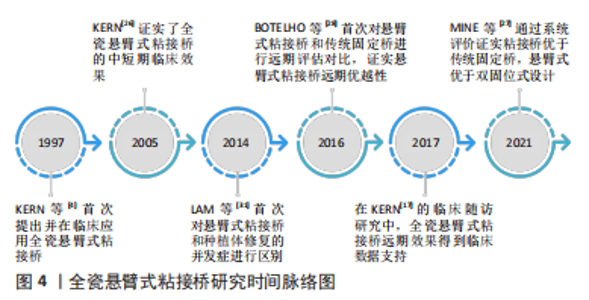
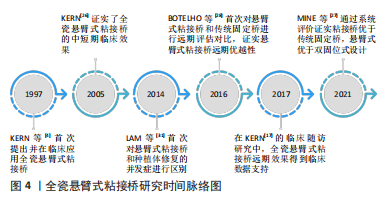
在前牙区牙周炎的发生以及牙龈的退缩都容易造成美学上明显的缺陷,导致患者对粘接桥修复效果的满意度降低。悬臂式粘接桥粘接面基本都是在舌侧,采取龈上设计既不会对美学效果产生负面影响,也不会对牙龈牙周有较多的刺激。URABA等[46]在系统性研究中发现粘接桥5年内发生牙周炎的概率为0.8%,不过该回顾未排除使用金属框架以及双固位设计的粘接桥研究。有研究通过对前牙使用悬臂式全瓷粘接桥的区域进行牙周检查、印模并数字化扫描制作模型来对比桥体软组织的10年变化,期间并未发现黏膜高度显著变化,牙周各项指标与对照牙也并无明显差异:在桥体基牙区域进行过结缔组织移植术的病例中,远期软组织轮廓也并无过多变化[47-50]。 值得注意的是,全瓷悬臂式粘接桥对桥体软组织区域可能还有积极的美学作用。SAILER等[45]的4年相关研究中显示,在使用期间桥体区域软组织的体积平均增加3.2 mm2,并且软组织的形状比修复前更加美观。这可能是因为桥体在功能运动期间对牙龈有按摩作用,促进了软组织的增长。此外,对于有前牙区域整体龈缘不齐且美学追求高的患者,若附着宽度合适、全身情况并且能接受牙周手术者,在进行前牙全瓷粘接桥修复前可以先行冠延长手术,以此达到良好的美学效果。全瓷悬臂式粘接桥研究时间脉络图,见图4。"

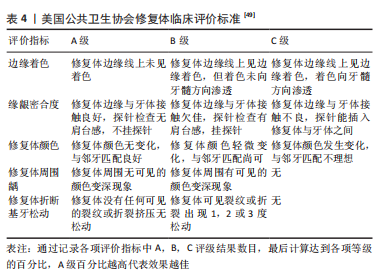
2.5 随访评价的方法选择 目前,关于全瓷悬臂式粘接桥的研究主流是用存留率和成功率来进行临床效果评价。文献中使用定义多为:成功是指除牙周维护以外并不存在任何需要医生干预的并发症,存留是指原始修复体依旧在口内使用。但目前存在的问题是,存留和成功的定义无统一标准,导致了一定的统计困难及数据偏倚。 在近些年的研究中可以注意到,除了单一的存留率与成功率的评价方式,还增加了其他的效果评价形式,比早期的研究结果更全面。有学者通过问卷对粘接桥舒适度、咀嚼言语功能、口腔清洁是否便利、是否持续使用、外观自然度以及基牙牢固性对临床效果调查,研究中发现前牙的全瓷悬臂式粘接桥在上述方面达到良好的临床效果[28]。最近逐渐有研究增加了口腔健康相关生活质量的指标进行粘接桥的效果评估,其中应用较全面的表一共有49条项目,从功能限制、生理疼痛、生理功能理受限、心理不适、社交能力丧失、心理能力受限和身心缺陷方面进行5个等级的评价,意义在于,评估个人口腔功能对生活质量有多少程度的影响力,并且可直观体现使用全瓷悬臂式粘接桥的患者满意度。 在相关报道中,全瓷悬臂式粘接桥的口腔健康相关生活质量评分较高[28],能与种植体修复的评分相当,只是目前仍需从并发症数目和类型等方面设计前瞻性研究,并且使用口腔健康相关生活质量作为主要粘接桥评价指标的文献数量尚需增加[47]。应注意的是,无论采用何种临床效果评价,为尽可能减少患者之间的差异性,应在修复前做好牙周系统维护[48]。 随着现代人对口腔美学要求的提高,尤其发生在前牙的缺失,美学效果成为患者最关注的评价指标。现今临床上出现了各种不同的美学评估方法,如微笑美学参数、红白美学指数以及牙齿的微观美学等;这些评估方法成功对贴面修复、种植体以及全冠修复等的口腔美学效果进行了量化。美国公共卫生协会修复体临床评价标准是目前中国口腔修复领域常用的临床美学效果评价表,该表在全瓷悬臂式粘接桥国内的研究较广泛[49], 见表4。"
| [1] LASWELL HR, WELK DA, REGENOS JW. Attachment of resin restorations to acid pretreated enamel. J Am Dent Assoc. 1971;82(3):558-563. [2] ROCHETTE AL. Attachment of a splint to enamel of lower anterior teeth. J Prosthet Dent. 1973;30(4 Pt 1):418-423. [3] BUONOCORE MG. A simple method of increasing the adhesion of acrylic filling materials to enamel surfaces. J Dent Res. 1955;34(6):849-853. [4] KERN M, GLASER R. Cantilevered all-ceramic, resin-bonded fixed partial dentures: a new treatment modality. J Esthet Dent. 1997;9(5):255-264. [5] CHEN J, CAI H, REN X, et al. A systematic review of the survival and complication rates of all-ceramic resin-bonded fixed dental prostheses. J Prosthodont. 2018; 27(6):535-543. [6] BOTELHO MG, YON MJY, MAK KCK, et al. A randomised controlled trial of two-unit cantilevered or three-unit fixed-movable resin-bonded fixed partial dentures replacing missing molars. J Dent. 2020;103:103519. [7] BEIKLER T, FLEMMING TF. EAO consensus conference: economic evaluation of implant-supported prostheses. Clin Oral Implants Res. 2015;26 Suppl 11:57-63. [8] 朱松. 全瓷粘接桥进展及临床回顾 [J]. 口腔材料器械杂志,2019,28(3):1-6. [9] 骆小平.牙科陶瓷材料及修复体制作技术的新进展 [J]. 口腔材料器械杂志, 2016,25(1):1-4. [10] SAKER S, GHAZY M, ABO-MADINA M, et al. Ten-year clinical survival of anterior cantilever resin-bonded fixed dental prostheses: a retrospective study. Int J Prosthodont. 2020;33(3):292-296. [11] 郝爽, 熊成立, 李娴静,等. 二硅酸锂玻璃陶瓷的研究进展及其口腔临床应用 [J]. 口腔颌面修复学杂志,2019,20(4):247-251. [12] MAO L, KAIZER MR, ZHAO M, et al. Graded Ultra-Translucent Zirconia (5Y-PSZ) for Strength and Functionalities. J Dent Res. 2018;97(11):1222-1228. [13] DAL PIVA AMO, TRIBST JPM, SAAVEDRA G, et al. Short communication: Influence of retainer configuration and loading direction on the stress distribution of lithium disilicate resin-bonded fixed dental prostheses: 3D finite element analysis. J Mech Behav Biomed Mater. 2019;100:103389. [14] BLATZ MB, VONDERHEIDE M, CONEJO J. The effect of resin bonding on long-term success of high-strength ceramics. J Dent Res. 2018;97(2):132-139. [15] DE SOUZA G, HENNING D, AGGARWAL A, et al. The use of MDP-based materials for bonding to zirconia. J Prosthet Dent. 2014;112(4):895-902. [16] MALGAJ T, ABRAM A, KOCJAN A, et al. Influence of nanostructured alumina coating on the clinical performance of zirconia cantilevered resin-bonded fixed dental prostheses: up to 3-year results of a prospective, randomized, controlled clinical trial. J Prosthet Dent. 2021. doi: 10.1016/j.prosdent.2021.07.003. [17] KERN M. Fifteen-year survival of anterior all-ceramic cantilever resin-bonded fixed dental prostheses. J Dent. 2017;56:133-135. [18] KERN M, PASSIA N, SASSE M, et al. Ten-year outcome of zirconia ceramic cantilever resin-bonded fixed dental prostheses and the influence of the reasons for missing incisors. J Dent. 2017;65:51-55. [19] SILLAM CE, CETIK S, HA TH, et al. Influence of the amount of tooth surface preparation on the shear bond strength of zirconia cantilever single-retainer resin-bonded fixed partial denture. J Adv Prosthodont. 2018;10(4):286-290. [20] THOMA DS, SAILER I, IOANNIDIS A, et al. A systematic review of the survival and complication rates of resin-bonded fixed dental prostheses after a mean observation period of at least 5 years. Clin Oral Implants Res. 2017;28(11):1421-1432. [21] ABUZAR M, LOCKE J, BURT G, et al. Longevity of anterior resin-bonded bridges: survival rates of two tooth preparation designs. Aust Dent J. 2018. doi: 10.1111/adj.12612. [22] GOODACRE CJ, BERNAL G, RUNGCHARASSARNG K, et al. Clinical complications in fixed prosthodontics. J Prosthet Dent. 2003;90(1):31-41. [23] KOODARYAN R, HAFEZEQORAN A, POURSOLTAN S. Effect of dentin surface roughness on the shear bond strength of resin bonded restorations. J Adv Prosthodont. 2016;8(3):224-228. [24] STIMMELMAYR M, STANGL M, KREZOW-STANGL J, et al. Precise placement of single-retainer resin-bonded fixed dental prostheses with an innovative splint design. J Prosthodont. 2017;26(5):359-363. [25] YAZIGI C, ELSAYED A, KERN M. Secure and precise insertion of minimally invasive resin-bonded fixed dental prostheses after ridge augmentation by means of a positioning splint. J Esthet Restor Dent. 2021;33(3):415-421. [26] KERN M. Clinical long-term survival of two-retainer and single-retainer all-ceramic resin-bonded fixed partial dentures. Quintessence Int. 2005;36(2):141-147. [27] MINE A, FUJISAWA M, MIURA S, et al. Critical review about two myths in fixed dental prostheses: full-coverage vs. resin-bonded, non-cantilever vs. cantilever. Jpn Dent Sci Rev. 2021;57:33-38. [28] BOTELHO MG, CHAN AW, LEUNG NC, et al. Long-term evaluation of cantilevered versus fixed-fixed resin-bonded fixed partial dentures for missing maxillary incisors. J Dent. 2016;45:59-66. [29] PRIEST G. The treatment dilemma of missing maxillary lateral incisors-Part I: canine substitution and resin-bonded fixed dental prostheses. J Esthet Restor Dent. 2019;31(4):311-318. [30] KERN M. Single-retainer resin-bonded fixed dental prostheses as an alternative to orthodontic space closure (and to single-tooth implants). Quintessence Int. 2018;49(10):789-798. [31] LAM WY, MCGRATH CP, BOTELHO MG. Impact of complications of single tooth restorations on oral health-related quality of life. Clin Oral Implants Res. 2014;25(1):67-73. [32] ALRAHEAM IA, NGOC CN, WIESEN CA, et al. Five-year success rate of resin-bonded fixed partial dentures: a systematic review. J Esthet Restor Dent. 2019; 31(1):40-50. [33] ZITZMANN NU, BUREN AV, GLENZ F, et al. Clinical outcome of metal- and all-ceramic resin-bonded fixed dental prostheses. J Prosthodont Res. 2021;65(2):243-248. [34] 何国强,李建文,张雪华. 弹性义齿(隐形义齿)[J]. 临床口腔医学杂志, 1996(2):126-127. [35] 赵祥宇, 张桂荣, 吴刘中,等.前牙缺失应用隐形义齿修复的临床评价 [J].中国现代药物应用,2015,9(1):61-62. [36] 疏新红, 黄睿, 高宁.隐形义齿对基牙龈沟内菌群的影响[J].中国微生态学杂志,2018,30(5):541-544. [37] 唐婉娴, 刘桂英. 青少年前牙缺失的粘接桥修复研究 [J] .临床口腔医学杂志, 2019,35(3):173-175. [38] WALLACE S, SAMIETZ S, ABBAS M, et al. Impact of prosthodontic rehabilitation on the masticatory performance of partially dentate older patients: can it predict nutritional state? Results from a RCT. J Dent. 2018;68:66-71. [39] MCKENNA G, TADA S, MCLISTER C, et al. Tooth replacement options for partially dentate older adults: a survival analysis. J Dent. 2020;103:103468. [40] QIU HY, WU SY, FU L. Clinical performance of cantilevered resin-bonded fixed partial dentures for single tooth replacement in elderly patients. J Int Med Res. 2020;48(10):300060520956810. [41] VASQUES WF, MARTINS FV, MAGALHAESa JC, et al. A low cost minimally invasive adhesive alternative for maxillary central incisor replacement. J Esthet Restor Dent. 2018;30(6):469-473. [42] MALGAJ T, PLUT A, EBERLINC A, et al. Anterior esthetic rehabilitation of an alveolar cleft using novel minimally invasive prosthodontic techniques: a case report. Cleft Palate Craniofac J. 2021;58(7):912-918. [43] CLARK WA, YARBOROUGH AB, GARBER DA, et al. A novel, minimally invasive approach to replacing missing teeth: two case reports. Compend Contin Educ Dent. 2019;40(10):660-667. [44] 霍静怡,侯樱子,吴效民,等. 窝洞固位的前牙单端全瓷树脂粘接桥修复1例报告[J].中国实用口腔科杂志,2020,13(2):127-128. [45] SAILER I, HAMMERLE CH. Zirconia ceramic single-retainer resin-bonded fixed dental prostheses (RBFDPs) after 4 years of clinical service: a retrospective clinical and volumetric study. Int J Periodontics Restorative Dent. 2014;34(3):333-343. [46] URABA A, NEMOTO R, NOZAKI K, et al. Biomechanical behavior of adhesive cement layer and periodontal tissues on the restored teeth with zirconia RBFDPs using three-kinds of framework design: 3D FEA study. J Prosthodont Res. 2018;62(2):227-233. [47] HOYLE P, PATEL K, BENSON PE. Does replacement of missing dental units with resin-retained bridges improve oral health-related quality of life? A systematic review. J Dent. 2019;91:103209. [48] ZHANG X, LI T, WANG X, et al. Glass-ceramic resin-bonded fixed partial dentures for replacing a single premolar tooth: a prospective investigation with a 4-year follow-up. J Prosthet Dent. 2020;124(1):53-59. [49] NAENNI N, MICHELOTTI G, LEE WZ, et al. Resin-bonded fixed dental prostheses with zirconia ceramic single retainers show high survival rates and minimal tissue changes after a mean of 10 years of service. Int J Prosthodont. 2020;33(5):503-512. [50] ABD ALRAHEAM I, NGUYEN NGOC C, OLIVEIRA G, et al. Clinical performance of a modified Resin-Bonded fixed partial denture (Carolina bridge): a retrospective study. J Esthet Restor Dent. 2021;33(3):480-486. [51] GOTFREDSEN K, ALYASS NS, HAGEN MM. A 5-year, randomized clinical trial on 3-unit fiber-reinforced versus 3- or 2-unit, metal-ceramic, resin-bonded fixed dental prostheses. Int J Prosthodont. 2021;34(6):703-711. [52] KARL M. Outcome of bonded vs all-ceramic and metal- ceramic fixed prostheses for single tooth replacement. Eur J Oral Implantol. 2016;9 Suppl 1:S25-S44. [53] KITANI J, KOMINE F, KUSABA K, et al. Effect of firing procedures and layering thickness of porcelain on internal adaptation of zirconia cantilever resin-bonded fixed dental prostheses. J Prosthodont Res. 2022;66(2):333-338. [54] NODA M, OMORI S, NEMOTO R, et al. Strain analysis of anterior resin-bonded fixed dental prostheses with different thicknesses of high translucent zirconia. J Dent Sci. 2021;16(2):628-635. [55] EINY S, KRIDIN K, KAUFMAN AY, el at. Immediate post-operative rehabilitation after decoronation. A systematic review. Dent Traumatol. 2020;36(2):141-150. [56] NAGUIB A, FAHMY N, HAMDY A, et al. Fracture resistance of different designs of a resin-bonded fixed dental prosthesis: an in vitro study. Int J Prosthodont. 2021;34(3):348-356. [57] PENTEADO MM, TRIBEST JPM, JUREMA ALB, et al. Influence of resin cement rigidity on the stress distribution of resin-bonded fixed partial dentures. Comput Methods Biomech Biomed Engin. 2019;22(10):953-960. [58] SASSE M, KERN M. Survival of anterior cantilevered all-ceramic resin-bonded fixed dental prostheses made from zirconia ceramic. J Dent. 2014;42(6):660-663. [59] DEVJI T. Low-certainty evidence suggests high 5-year survival rate of all-ceramic resin-bonded fixed dental prostheses, and framework design and ceramic material may be associated with survival and complication rates. J Am Dent Assoc. 2018;149(2):e51. [60] YOSHIDA T, KUROSAKI Y, MINE A, et al. Fifteen-year survival of resin-bonded vs full-coverage fixed dental prostheses. J Prosthodont Res. 2019;63(3):374-382. |
| [1] | Nong Fuxiang, Jiang Zhixiong, Li Yinghao, Xu Wencong, Shi Zhilan, Luo Hui, Zhang Qinglang, Zhong Shuang, Tang Meiwen. Bone cement augmented proximal femoral nail antirotation for type A3.3 intertrochanteric femoral fracturalysis [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(在线): 1-10. |
| [2] | Pan Zhongjie, Qin Zhihong, Zheng Tiejun, Ding Xiaofei, Liao Shijie. Targeting of non-coding RNAs in the pathogenesis of the osteonecrosis of the femoral head [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(9): 1441-1447. |
| [3] | Cai Zhihao, Xie Zhaoyong. Femoral neck anteversion measurement assessment: how to establish a unified method and standard [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(9): 1448-1454. |
| [4] | Dang Yi, Du Chengyan, Yao Honglin, Yuan Nenghua, Cao Jin, Xiong Shan, Zhang Dingmei, Wang Xin. Hormonal osteonecrosis and oxidative stress [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(9): 1469-1476. |
| [5] | Wang Ji, Zhang Min, Yang Zhongya, Zhang Long. A review of physical activity intervention in type 2 diabetes mellitus with sarcopenia [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1272-1277. |
| [6] | Nie Chenchen, Su Kaiqi, Gao Jing, Fan Yongfu, Ruan Xiaodi, Yuan Jie, Duan Zhaoyuan, Feng Xiaodong. The regulatory role of circular RNAs in cerebral ischemia-reperfusion injury [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1286-1291. |
| [7] | Gao Yu, Han Jiahui, Ge Xin. Immunoinflammatory microenvironment after spinal cord ischemia-reperfusion injury [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1300-1305. |
| [8] | Zhu Lin, Gu Weiping, Wang Can, Chen Gang. Biomechanical analysis of All-on-Four and pterygomaxillary implants under different maxillary bone conditions [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(7): 985-991. |
| [9] | Xu Xingxing, Wen Chaoju, Meng Maohua, Wang Qinying, Chen Jingqiao, Dong Qiang. Carbon nanomaterials in oral implant [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(7): 1062-1070. |
| [10] | Li Cheng, Zheng Guoshuang, Kuai Xiandong, Yu Weiting. Alginate scaffold in articular cartilage repair [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(7): 1080-1088. |
| [11] | Chen Shisong, Liu Xiaohong, Xu Zhiyun. Current status and prospects of bioprosthetic heart valves [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(7): 1096-1102. |
| [12] | Lu Di, Zhang Cheng, Duan Rongquan, Liu Zongxiang. Osteoinductive properties of calcium phosphate ceramic bone repair materials [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(7): 1103-1109. |
| [13] | Shi Yehong, Wang Cheng, Chen Shijiu. Early thrombosis and prevention of small-diameter blood vessel prosthesis [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(7): 1110-1116. |
| [14] | Tang Haotian, Liao Rongdong, Tian Jing. Application and design of piezoelectric materials for bone defect repair [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(7): 1117-1125. |
| [15] | Bai Siqi, Xiao Zhen, Liu Jing. Application potential of adipose-derived stem cells in female pelvic floor dysfunction diseases [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(6): 921-927. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||