Chinese Journal of Tissue Engineering Research ›› 2023, Vol. 27 ›› Issue (26): 4246-4253.doi: 10.12307/2023.572
Previous Articles Next Articles
Exercise intervention strategies for frailty syndrome in the elderly
Zhao Yongjun1, 2, Wang Wei3, Bai Tao4, Li Jianying2
- 1Department of Physical Education, Lyuliang University, Lyuliang 033000, Shanxi Province, China; 2Institute of Sports Science, Shanxi University, Taiyuan 030000, Shanxi Province, China; 3Department of Neurology, Lyuliang People’s Hospital, Lyuliang 033000, Shanxi Province, China; 4Department of Internal Medicine, Lyuliang Hospital of Traditional Chinese Medicine, Lyuliang 033000, Shanxi Province, China
-
Received:2022-08-15Accepted:2022-10-24Online:2023-09-18Published:2023-01-28 -
Contact:Zhao Yongjun, Department of Physical Education, Lyuliang University, Lyuliang 033000, Shanxi Province, China; Institute of Sports Science, Shanxi University, Taiyuan 030000, Shanxi Province -
About author:Zhao Yongjun, PhD, Associate professor, Master’s supervisor, Department of Physical Education, Lyuliang University, Lyuliang 033000, Shanxi Province, China; Institute of Sports Science, Shanxi University, Taiyuan 030000, Shanxi Province -
Supported by:the Key Research and Development Program of Lyuliang Science and Technology Bureau, No. 2021SHFZ-1-30 (to ZYJ); the Postdoctoral Special Grant of Shanxi Province in 2022 (to ZYJ)
CLC Number:
Cite this article
Zhao Yongjun, Wang Wei, Bai Tao, Li Jianying. Exercise intervention strategies for frailty syndrome in the elderly[J]. Chinese Journal of Tissue Engineering Research, 2023, 27(26): 4246-4253.
share this article
Add to citation manager EndNote|Reference Manager|ProCite|BibTeX|RefWorks

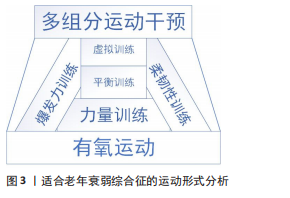
2.1 适合老年衰弱综合征的运动形式分析 2.1.1 有氧运动 有氧能力就是心肺系统为骨骼肌提供氧气的能力,其与死亡率、心血管疾病、活动受限及残疾密切相关。有氧能力通常用最大摄氧量和峰值摄氧量表示,成人从30岁开始有氧能力逐渐下降,进而影响日常生活活动能力。有氧运动/耐力运动最显著的效果就是提高峰值摄氧量,而峰值摄氧量也是老年人衰弱的重要决定因素。此外,骨骼肌不断对耐力运动的适应可以显著提高机体氧化能力,并相应的提高机体抗疲劳能力和肌肉耐力素质。 目前心肺功能运动试验是测定运动不耐受或运动呼吸困难症状及评估心肺适能的最佳工具,同时对于老年人来说,可以作为运动能力下降潜在的诊断工具[12]。因心肺功能运动试验测量手段众多,通常采用两项亚极量运动测试作为评价老年人步速和活动能力的工具,即6 min步行测试(6 min walking test,6MWT)和400 m步行测试(400 m walking test,400MWT)。 6 min步行测试是让患者采用步行运动的方式,测试其在6 min内承受的最快速度行走距离,根据步行距离可以将心肺功能分为4个等级,1级:< 300 m;2级:300-374.9 m;3级:375-449.5 m;4级:> 450 m,级别越低心肺功能越差。400 m步行测试则是在20 m的直线两边18.5 m处放置2个锥形桶,受试者绕过两端锥形桶常速步行10圈,总步行距离400 m,记录每圈用时及总用时,计算平均步速[13]。这两项测试所需设备简易,操作简单,只需约30 m的走廊和一块秒表,但建议测试时沿走廊放置椅子,并有专业人员密切关注和陪同。此外,400 m步行测试也是行走无障碍老年人心血管疾病、活动受限和身体残疾的预测因子。另通过更短距离评价老年人健康也已得到验证,即从站立位开始步行4 m,如果步行速度能达到1.4 m/s及以上,则提示老年人能够独立地进行日常生活,然而,如果步行速度在0.8 m/s以下,则表明老年人可能发生衰弱和跌倒的风险增加,工具性日常生活活动(instrumental activity of daily living,IADL)增加[14]。 虽然处于衰弱状态的老年人无法完成美国运动医学学会推荐的至少进行150 min/周的中等强度有氧训练或至少60 min/周的剧烈活动[15],但大量研究已证实老年人适度增加活动和加强锻炼可对功能改善产生积极影响[16]。目前针对老年人的有氧运动形式有健步走、慢跑、水中有氧运动、游泳、爬楼梯、跳舞及蹬功率自行车等,且最近一项研究显示老年人从事适度的高强度间歇训练也能对有氧能力产生益处[17]。当然,这其中步行是最简单、最经济、最可行的有氧锻炼手段,且步行与日常生活活动能力关系密切,也是最便于评估的活动方式。虽然根据患者不同功能状态可以选择不同的练习方法[18],但遗憾的是,衰弱老年人的有氧运动处方仍没有统一的标准和普遍接受的规则。值得注意的是中国传统功法八段锦作为特殊的有氧运动方式在改善老年衰弱,特别是对伴有心力衰竭及高血压的老年衰弱患者效果显著,可以有效降低衰弱评分,并能提高握力值和步速值[19-20]。 2.1.2 力量训练 肌肉力量是肌肉或肌群产生的张力,而增龄、损伤、失用等原因可造成骨骼肌力量下降,其下降程度取决于神经肌肉活化损伤程度和肌肉体积的减少程度[21]。已有研究表明,无论是健康人还是衰弱的老年人,力量训练均能提高骨骼肌力量[22]。因此,进行力量锻炼是预防骨骼肌衰减症和跌倒的重要途径,同时也是维持老年人功能能力的关键因素[23-24]。 目前已有多种可靠且简单易行的肌肉力量测试方法,其中临床和研究中最常用的是测量优势臂握力,即采用测力计重复测量2次,取最好成绩作为最终成绩。同时,为了评价力量训练强度(即个体可以负荷的最大强度百分比),通常采用一次最大重复力量(1 repetition maximum,1-RM)作为衡量指标,即个体使用正确的技术动作一次可以完成的最大质量。衰弱老年人采用力量训练时,要遵循循序渐进的原则,并在训练的过程中提供简单的操作说明,同时建议使用触觉支持和镜像技术作为辅助[25]。如HAIDER等[26]在对衰弱前期老年人进行力量训练干预的研究时,其强度由30% 1RM(10-15次×3组)逐渐过渡至65%1RM(6-8次×3组),隔天进行,一次运动全程耗时约 50 min,结果显示老年人握力显著增加,步行速度和身体活动能力显著增强。但MARSHALL-MCKENNA等[27]研究显示无论是低重复负荷(30% 1RM)还是高重复负荷(70% 1RM)的抗阻训练,对老年衰弱及老年人日常活动能力均有效,但无差异。同时,最近研究显示低速抗阻力运动和高速抗阻力运动均可逆转衰弱和衰弱前期老年人的衰弱状态,且低速抗阻力运动比高速抗阻力运动更有效[28]。 2.1.3 爆发力训练 骨骼肌爆发力是肌肉收缩力量和收缩速度的综合表现,即骨骼肌单位时间内收缩所能产生的最大张力,通常用肌肉单位时间的做功量表示。50岁以后,爆发力每年丢失约3%,这比肌肉力量的丢失要快3倍,特别是腿部肌肉爆发力与老年人的身体表现密切相关[29]。 任何身体活动及运动都可以用于测量肌肉爆发力,对于老年人而言,常见的下肢肌肉活动,如伸膝、腿举在测量爆发力时均具有良好的信度和效度[30]。其中,5次坐立试验(5 times sit to stand,5TSTS)是最简单经济的测试方法,测试者仅需要一把椅子和一块秒表,要求受试者在凳面高度为46 cm且无扶手的椅子上,身体不靠椅背,双手交叉置于胸前,尽可能快的不用手臂支撑从椅子上站立,连续5次,10 s内完成为正常,超过10 s 5次坐立试验则需进一步评估跌倒风险。5次坐立试验作为有效测量工具已应用于临床测量[31]。 爆发力训练强度一般在30%-60% 1RM之间,因为在此强度范围内,骨骼肌才能有最大的输出功率,且训练时应以最快的速度进行向心运动。对于衰弱老年人应优先进行爆发力训练,因为研究显示爆发力训练可以提高老年人步态速度、站立测试和爬楼梯能力[32],且可以明显提高简易体能状况量表(short physical performance battery,SPPB)得分,SPPB是用于评估老年人下肢功能的简易客观工具,可用于确定老年人行动能力或体适能水平,包括3项测试:站立平衡、行走速度、坐立实验,每项得分0-4分,综合得分0-12分。其中站立平衡要求在双脚并拢、半串联、串联姿势时保持站立,每次保持10 s;步行测试要求测量4 m步行速度;坐立实验要求受试者双臂交叉抱于胸前,以最快的速度从椅子上起立5次[33]。此外,一项元分析研究显示较低训练量也可以改善骨骼肌爆发力[34]。 2.1.4 柔韧性训练 柔韧性是指一个或多个关节的活动范围(range of motion,ROM),其大小取决于运动环节的结构、关节构造及关节周围肌腱、肌肉、韧带的伸展性,同时,神经支配系统及肌肉协作关系也在一定程度上影响肢体柔韧性性[35]。作为影响衰弱老年人功能能力的关键因素,遗憾的是目前在关于衰弱老年人的研究中较少有关于柔韧性的测量,因此暂没有普适性的柔韧性测量量表,但采用测角仪对特定关节进行柔韧性测量是评估关节活动度变化的最佳选择。 柔韧性训练的目的在于提升关节静态或动态运动范围,其中静态拉伸是指在环节运动范围末端保持静态姿势的能力,而动态拉伸是指通过身体运动环节的渐进性、周期性活动逐渐增加关节运动范围的训练方式[36]。动态拉伸可以包含在热身活动中,静态拉伸练习可以在运动结束时进行,作为整理放松阶段的一部分[37]。相对而言,衰弱老年人进行静力性拉伸练习比较安全可行[38],且研究显示同属静态拉伸范畴的本体感觉神经肌肉促进法(proprioceptive neuromuscular facilitation,PNF)对发展衰弱老年人柔韧性效果显著[39]。 2.1.5 平衡性训练 平衡能力是身体基本素质的重要组成部分,是指身体在运动或受到外力作用时,能够动员神经肌肉系统、感觉系统(即前庭、视觉、躯体感觉)和认知系统(即小脑、海马、前额和顶叶皮质)等器官自动调整并维持某种姿态的能力。但随着年龄的增长,上述系统会逐渐退化,同时,伴随关节间的协调性和肌肉收缩时机等能力下降,从而增加跌倒风险[40]。 Romberg平衡测试是评估老年人平衡能力的最常用方法,此方法通过直接观察老年人的活动表现来评估老年人跌倒的风险[41],具有很强的信度和效度。然而,这种测试方法非常耗时,而通过SPPB评价平衡能力的速度则更快,也是临床实践中更方便的测量工具。 研究表明,平衡性训练和功能性锻炼可以使老年人跌倒率降低24%,同时可以使有过跌倒经历的老年人数量减少13%[42],此外,若结合力量训练可以使老年人跌倒率降低34%,使有过跌倒经历的老年人数量减少22%[42]。同时研究发现,在专业人员严格监督的情况下开展平衡训练效果更好[43],且每周需至少进行3次同时包括动态练习和静态练习的平衡性训练[43],对于SPPB评分较低患者可通过提高平衡训练的频率获得更显著的锻炼收益[44]。 根据衰弱老年人机体平衡能力的基础,可选择多种运动方式来提高平衡能力,包括单腿站立、两腿前后站立、双人单脚站立、脚趾行走、脚跟行走、踵趾步态、平衡板上行走、手眼和手腿协调训练等,在训练的同时可以选择睁眼或闭眼、手臂与身体相连或张开、在不稳定的表面上做练习或者同时增加认知训练等。此外,平衡性训练应包括静态任务与动态任务、支撑面的变化及重心高度的变化[40],遵循循序渐进原则,逐步增加运动和认知任务难度和数量[40]。 2.1.6 虚拟运动训练 近年来,随着虚拟仿真技术的发展与进步,虚拟运动训练也日渐成为潮流。最近综述研究显示虚拟运动训练可以用于提高衰弱老年人的平衡能力和力量素质,其中运动想象(motor imagery,MI)和动作观察(action observation,AO)就是典型虚拟运动方式[45]。运动想象是对一个运动动作进行心理模拟,全程没有任何相应的运动输出,但这样仍然可以激活相应神经元[45];动作观察则是一种基于神经科学和镜像神经元系统的训练手段[46],可用于加强心智练习诱导的神经元激活[45]。因为正常衰老本身就涉及中枢和外周神经功能的逐渐衰退,而衰弱老年人更甚,因此通过运动想象和动作观察干预促进神经元激活既有效又安全,且在与其他干预方式联合使用时并不会增加额外的神经肌肉疲劳,这对衰弱老年人尤其适用[45]。需要注意的是,虽然关于虚拟运动训练的研究结果越来越丰富,但其干预效果仍有待更多研究证据加以证实。 2.1.7 多组分干预(MCI) 多组分干预就是衰弱干预过程中不局限于某一种干预手段,而是融合多种干预方式,如有氧运动、力量训练、平衡训练及功能训练等融合使用[4]。多组分干预的干预效果要显著优于任何一种单模式干预,因为多组分干预可以刺激和促进机体众多生理系统产生良性适应,进而改善老年衰弱综合征,这些生理系统包括神经肌肉系统、心血管系统等[4]。众所周知,体育锻炼的基本原则是特异性,因此,为了使骨骼肌、心肺及中枢系统产生良好的适应,就必须制定适用于这些器官系统的锻炼计划。所以当老年人出现衰弱或者衰弱前期的症状时,就必须制定合理有效并由多种干预内容构成的锻炼方案,以使机体各器官系统产生良好的适应[47],详见表1。研究证实当老年人参与多组分干预或者基于家庭的防跌倒运动锻炼时可以显著降低跌倒引起的损伤,同时,融合中等强度平衡训练、力量训练、耐力训练、步态训练及功能训练的干预策略对于减少跌倒相关损伤及骨折最为有效[4]。 表1虽然展示了大量衰弱综合征运动控制策略的有效性,但鉴于衰弱综合征的复杂性和综合性,目前理想的运动方案仍难以确定[53]。可以明确的是,运动必须作为治疗增龄性衰弱的处方之一[54],并且像其他任何治疗一样,必须调整至合适的剂量。运动处方的制定需根据个体实际情况渐进性增加(或减少)运动量,且结合运动各个变量(持续时间、类型、强度和频率)逐渐调整至个体的最佳运动剂量,最终形成在临床上有证可循且可行的执行方案。因此,针对不同功能状态老年人制定个性化、多样化、综合化的多组分干预措施显得尤为重要。 因此,在适合老年衰弱综合征的运动形式中,有氧运动是基础,力量训练是核心,爆发力训练和柔韧训练是辅助,平衡训练和虚拟训练是补充,综合运用多种训练方式的多组分运动干预策略是衰弱老年人运动防治的最佳选择,见图3。"
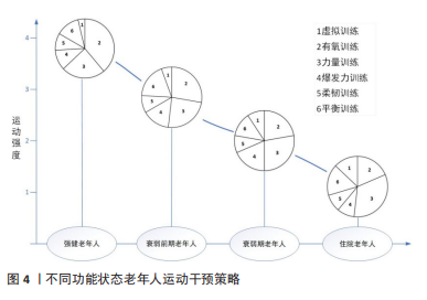
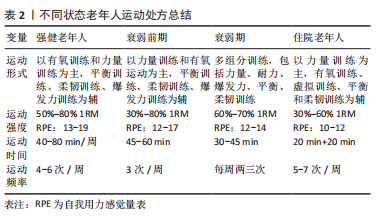
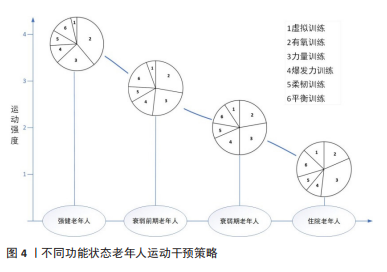
2.2 不同功能状态老年人运动干预策略分析 2.2.1 强健老年人 研究显示,老年人每周运动超过180 min可显著提高健康水平,提升生命质量[55]。且无论身体基础状况水平怎样,若身体活动水平显著增加,包括从久坐不动到中等强度身体活动或从中等身体活动到剧烈身体活动,都能改善骨骼肌衰减症,提升骨骼肌质量及功能[56]。再进一步讲,随着年龄增长,骨骼肌力量的丢失最为明显,而力量水平的下降会损害整体功能,进而造成衰弱、残疾和死亡率升高[57]。因此,建议强健老年人多组分干预运动形式应以力量练习为主,有氧运动、平衡训练、灵活性练习、爆发力训练、柔韧训练及虚拟运动训练为辅。同时,应尽量使运动强度达到老年人能够承受的上限,以符合运动超量负荷原理[11]。通常,老年人宜采用自我用力感觉量表(rating of perceived exertion,RPE)来确定运动强度,因为RPE评价运动强度时无关运动形式,此外,研究显示大多数强健老年人运动干预时RPE 值在12-17分之间,个人主观感受介于“有点用力”到“很用力”之间[58],运动频率以4-6次/周为宜。 2.2.2 衰弱前期老年人 衰弱前期老年人群占65岁以上人群的35%-50%[59-60],对衰弱前期老年人群及时进行运动干预同样重要,因为该类人群最有可能受益于运动锻炼。衰弱前期老年人多策略运动干预中,力量训练仍然是关键,因为肌力丢失是衰弱最常见的表现之一,也是造成衰弱的主要因素之一[61]。KWON等[22]研究报道每周仅一次力量锻炼就可改善衰弱前期老年女性的肌肉力量,然而此锻炼频率并不足以改善身体功能能力,且力量的改善往往在运动干预结束后3个月就会消失。为了证明长期训练的有益效果,RODRIGUEZ-MA?AS等[10]对合并2型糖尿病的衰弱前期老年人进行每周2次并持续16周的多种力量训练,结果显示可以显著改善受试者身体活动功能(SPPB得分)。此外,综述研究显示衰弱前期老年人力量训练强度为30%-80%1RM为宜,耐力和柔韧训练强度控制RPE介于12-17之间,每次45-60 min,3次/周[11]。 2.2.3 衰弱期老年人 目前,针对处于不同护理环境中(居家、门诊、养老院等)的衰弱期老年人,已有大量研究设计并验证了多种运动干预的有效性。一项为期24周针对70岁以上老年人的多策略运动干预研究显示可以有效改善衰弱老年人步态速度、平衡能力、SPPB功能分数、ADL表现以及衰弱状态,且至少50%的受试者在后续康复实践中可以恢复至强健状态[52]。需要强调的是,该研究中多策略运动干预的频率及运动量要普遍高于大多数运动方案,其中包括5 d/周,65 min/d的干预,而干预方式主要包括弹性带的力量练习、伸展运动和有氧运动(包括步行、手臂运动和爬楼梯等)。同时也有证据显示,每周进行2 d的上下肢力量训练也可以改善腿部力量和SPPB得分。此外,力量练习同时补充蛋白质可以使骨骼肌质量获得额外收益[62]。 老年衰弱常伴随多种并发症,其中最常见的就是糖尿病,RODRíGUEZ-MA?AS等[10]对合并糖尿病的衰弱老年人进行了多策略干预研究,其中多策略干预由3个项目组成,包括抗阻训练项目、营养和教育项目及一个标准化的由研究者跨区域执行的增强训练项目,其中抗阻训练在严格监督下进行,包括为期2周的赛前训练和学习阶段,然后是为期16周的正式训练,运动方式是腿推举和双边膝关节伸展,训练时间和频率为2次/周,45 min/次,训练强度为40%-80%1RM,重复次数为8-10次,结果显示,与日常护理组相比,综合干预不仅能提高受试者SPPB分值及功能状态,同时证明具有成本效益,每位参与者每年平均节省428.02欧元。 最近一项系统综述发现,肌力的改善程度随着运动方案的不同而有差异[63],研究中发现,训练频率从每周1-6次不等,每次训练由1-3组构成,每组的重复次数为6-15次之间,训练强度通过RPE或者%1RM(30%-100% 1RM)来控制,结果发现力量训练,无论是单独进行还是与其他训练方式相结合,都能显著提高骨骼肌质量、力量、功率和/或功能活动能力。但值得注意的是,使用RPE控制运动强度并不能有效反映肌肉力量的改善,表明在此类人群中RPE会低估运动的有益作用。 因此,衰弱期老年人的综合多组分运动干预措施中建议仍以力量训练为主,同时辅以耐力、平衡、柔韧训练。力量训练遵循渐进递增负荷原则,一般从30%1RM起,逐级递增至60%-80%1RM,特别要强调的是,在专业指导下,强度达80%1RM的伸膝力量训练同样安全且效果更好[64]。训练时间和频率以每次30-45 min,每周两三次为宜,通常干预周期在3-12个月,但建议衰弱老年人应按照运动处方长期规律坚持运动。 2.2.4 住院老年人 久坐不动是住院老年人出现的日常现象,此状态下骨骼肌质量每天减少0.5%,肌肉力量每天减少0.3%-4.2%[65],这通常会导致功能状态的明显恶化,相应的造成生活质量下降。研究证实通过多组分运动干预提高住院老年患者的功能活动能力是可行的[18],且由于住院患者长期久坐不动,进行高频干预的效果要好于低强度干预,如5-7 d/周,2次/d的运动干预,第1次干预可以在全程监护下完成,持续约20 min,包括平衡、步态重塑和抗阻练习,第2次干预可以在无监督下完成,包括使用0.5–1.0 kg的脚链和握力球进行力量训练,结果显示该训练策略可以明显改善患者SPPB得分、巴氏指数和认知能力[18]。 抗阻训练仍然是提高住院患者肌肉力量的最佳运动方式,且可以带来其它众多有益结果,如可以提高肌肉质量、改善神经传导和减轻骨质疏松等[66]。此外,抗阻训练结合振动训练(局部或整体)、血流限制,特别是结合神经肌肉电刺激可以使训练效果最优化[66]。尤其是对于无法进行高强度运动的住院患者而言,血流限制和振动训练结合有氧训练或者低强度的力量训练(< 20%) 其效果与高强度训练相当。 此外,如前文所述,借助于AI技术的虚拟运动训练亦是住院老年人提高平衡能力和力量素质的重要手段,特别是对于住院卧床患者而言,虚拟运动训练不但能有效激活神经肌肉活性,而且也被证明是最安全的训练手段[45]。不同状态老年人运动干预策略见图4和表2。"

由于老年人口体质具有异质性,因此关于功能活动能力评价的金标准尚未形成,同时再加上各运动方案间的差异,就造成了研究结果很难转化为临床应用。目前,临床上常用主观和客观量表来测量老年人身体活动能力,特别是SPPB量表,因与日常活动能力丧失显著相关,所以不仅可以用于评估患者步态速度,而且可以测量患者平衡能力和下肢肌肉力量。同时SPPB也是评估运动干预效果的良好工具。针对衰弱老年人,基于SPPB评分及基础身体活动能力,制定不同的多组分运动干预计划,已成为一种防治衰弱行之有效的策略。但在制定运动干预计划时仍需注意:①对于下肢力量差、握力低及5次坐立试验差的患者宜采用力量训练,同时力量训练对于踝肱指数高且伴有外周血管疾病的患者更为有效;②对于步态速度低、5次坐立试验差和平衡测试分数低的患者强调爆发力的训练干预;③对平衡测试检查分数低(闭目直立检查分数)的患者强调采用平衡干预;④通过双任务和多组分运动干预计划可以提高患者言语的流畅性;⑤对于久坐人群、步态速度低或者身体条件差的患者可强调有氧训练,同样对于踝肱指数分数高的患者也可推荐有氧运动。 2.3 老年衰弱综合征运动干预策略其他因素分析 2.3.1 运动依从性 运动方案必须坚持执行才能有效,但由于不同研究报告形式的差异性,造成不同研究之间难以比较,尽管如此仍有研究发现老年人运动计划的坚持率并不理想[67]。因此衰弱老年人应遵循以下运动建议进而改善运动计划的依从性。 (1)锻炼计划开始之前,必须告知老年人锻炼计划可能存在的风险和益处,并尽可能详细的向参与者描述训练计划,从而增加锻炼的积极性和依从性[68]。 (2)运动专家需向参与者说明体育锻炼对身体功能、幸福感和生活质量等方面的重要性,并关注衰弱老年人的运动偏好和接受程度[69]。 (3)必须为老年人营造友好亲近的训练环境,同时须密切监控训练的正确执行[25]。 (4)交通不变、无固定收入或恶劣天气,都会使参与锻炼的可能性减少,因此老年人坚持运动还需克服社会经济因素。虽然在运动专家监督的情况下锻炼效果会更佳[43],但居家练习或基于远程视频的运动干预对于老年人来说也是不错的选择[70]。 (5)研究证实老年人社会孤独对衰弱也会产生影响,因此,建议老年人组团参与运动锻炼,这可为老年人在社会化方面带来额外的益处[71]。 2.3.2 运动不良反应 通常衰弱老年人药物干预会带来诸如肝肾功能异常、心律失常等不良反应,而与药物干预相比,运动干预相对比较安全,且几乎没有不良反应[72],不良事件也鲜有发生。但对于衰弱老年人而言仍推荐在制定运动锻炼方案时,由多学科专家(如老年病学、物理治疗学、护理学等)共同参与设计,特别是对于身体极度衰弱的老年人尤为重要。"

| [1] ORGANIZATION WH. WHO Study on global AGEing and adult health (SAGE),Health Statistics and Information Systems [website][EB/OL] 2022 [Available from: https://www.who.int/healthinfo/sage/en/. [2] 国家卫生健康委. 我国预计2035年左右进入重度老龄化阶段 60岁及以上老年人口将突破4亿[EB/OL] 2022 [Available from: http://health.people.com.cn/n1/2022/0920/c14739-32530182.html. [3] ANGULO J, EL ASSAR M, ÁLVAREZ-BUSTOS A, et al. Physical activity and exercise: Strategies to manage frailty. Redox Biology. 2020;35(2020): 101513. [4] KWAK D, THOMPSON LV. Frailty: Past, present, and future? Sports Med Health Sci. 2021;3(1):1-10. [5] ZHANG T, REN Y, SHEN P, et al. Prevalence and Associated Risk Factors of Cognitive Frailty: A Systematic Review and Meta-Analysis. Front Aging Neurosci. 2021;13:755926. [6] HE B, MA Y, WANG C, et al. Prevalence and Risk Factors for Frailty among Community-Dwelling Older People in China: A Systematic Review and Meta-Analysis. J Nutr Health Aging. 2019;23(5):442-450. [7] 郝秋奎,李峻,董碧蓉,等.老年患者衰弱评估与干预中国专家共识[J].中华老年医学杂志,2017,36(3):251-256. [8] 董冰茹,顾杰.社区老年人衰弱评估方法的研究进展[J].中国全科医学,2021,24(10):1302-1308. [9] HOOGENDIJK EO, AFILALO J, ENSRUD KE, et al. Frailty: implications for clinical practice and public health. Lancet. 2019;394(10206):1365-1375. [10] RODRIGUEZ-MANAS L, LAOSA O, VELLAS B, et al. Effectiveness of a multimodal intervention in functionally impaired older people with type 2 diabetes mellitus. J Cachexia Sarcopenia Muscle. 2019;10(4):721-733. [11] 魏胜敏,高前进,王二利.老年衰弱患者康复运动处方研究进展[J].中国老年学杂志,2021,41(2):443-447. [12] GUAZZI M, BANDERA F, OZEMEK C, et al. Cardiopulmonary Exercise Testing. J Am Coll Cardiol. 2017;70(13): 1618-1636. [13] LINDEMANN U, KRUMPOCH S, BECKER C, et al. The course of gait speed during a 400m walk test of mobility limitations in community-dwelling older adults. Z Gerontol Geriatr. 2021;54(8):768-774. [14] STUDENSKI S, PERERA S, PATEL K, et al. Gait speed and survival in older adults. JAMA. 2011;305(1):50-58. [15] LORBERGS AL, PROROK JC, HOLROYD-LEDUC J, et al. Nutrition and Physical Activity Clinical Practice Guidelines for Older Adults Living with Frailty. J Frailty Aging. 2022;11(1):3-11. [16] FIELDING RA, GURALNIK JM, KING AC, et al. Dose of physical activity, physical functioning and disability risk in mobility-limited older adults: Results from the LIFE study randomized trial. PloS One. 2017;12(8): e0182155. [17] LOSA-REYNA J, BALTASAR-FERNANDEZ I, ALCAZAR J, et al. Effect of a short multicomponent exercise intervention focused on muscle power in frail and pre frail elderly: A pilot trial. Exp Gerontol. 2019;115:114-121. [18] MARTíNEZ-VELILLA N, CASAS-HERRERO A, ZAMBOM-FERRARESI F, et al. Effect of Exercise Intervention on Functional Decline in Very Elderly Patients During Acute Hospitalization: A Randomized Clinical Trial. JAMA Intern Med. 2019;179 (1):28-36. [19] 郑丽维,范维英,邹连玉,等.八段锦对老年高血压伴衰弱患者的影响[J].护理学杂志,2021,36(24):90-93+97. [20] 方淑玲,姚桐青,方翠霞,等.八段锦对老年心力衰竭伴衰弱患者的生活质量及运动耐量的影响[J].中国康复医学杂志,2022,37(1): 108-111. [21] INOUE A, KUZUYA M, CHENG X. Aging-related frailty and sarcopenia. Frailty - Sarcopenia and biomarker. Clin Calcium. 2018;28(9):1191-1200. [22] KWON J, YOSHIDA Y, YOSHIDA H, et al. Effects of a combined physical training and nutrition intervention on physical performance and health-related quality of life in prefrail older women living in the community: a randomized controlled trial. J Am Med Dir Assoc. 2015;16(3):263. [23] CADORE EL, CASAS-HERRERO A, ZAMBOM-FERRARESI F, et al. Multicomponent exercises including muscle power training enhance muscle mass, power output, and functional outcomes in institutionalized frail nonagenarians. Age (Dordr). 2014;36(2):773-785. [24] BOSAEUS I, ROTHENBERG E. Nutrition and physical activity for the prevention and treatment of age-related sarcopenia. Proc Nutr Soc. 2016;75(2):174-180. [25] CADORE EL, IZQUIERDO M. Muscle Power Training: A Hallmark for Muscle Function Retaining in Frail Clinical Setting. J Am Med Dir Assoc. 2018;19(3):190-192. [26] HAIDER S, DORNER TE, LUGER E, et al. Impact of a Home-Based Physical and Nutritional Intervention Program Conducted by Lay-Volunteers on Handgrip Strength in Prefrail and Frail Older Adults: A Randomized Control Trial. PLoS One. 2017;12(1):e0169613. [27] MARSHALL-MCKENNA R, CAMPBELL E, HO F, et al. Resistance exercise training at different loads in frail and healthy older adults: A randomised feasibility trial. Exp Gerontol. 2021;153:111496. [28] COELHO-JúNIOR HJ, UCHIDA MC. Effects of Low-Speed and High-Speed Resistance Training Programs on Frailty Status, Physical Performance, Cognitive Function, and Blood Pressure in Prefrail and Frail Older Adults. Front Med (Lausanne). 2021;8:702436. [29] BEAN JF, KIELY DK, HERMAN S, et al. The relationship between leg power and physical performance in mobility-limited older people. J Am Geriatr Soc. 2002;50(3):461-467. [30] RADAELLI R, TRAJANO GS, FREITAS SR, et al. Power Training Prescription in Older Individuals: Is It Safe and Effective to Promote Neuromuscular Functional Improvements? Sports Med. 2022. doi: 10.1007/s40279-022-01758-0. [31] KIM M, WON CW. Cut Points of Chair Stand Test for Poor Physical Function and Its Association With Adverse Health Outcomes in Community-Dwelling Older Adults: A Cross-Sectional and Longitudinal Study. J Am Med Dir Assoc. 2022;23(8):1375-1382 e3. [32] B R ORSSATTO L, CADORE E, ANDERSEN L, et al. Why Fast Velocity Resistance Training Should Be Prioritized for Elderly People. Strength Cond J. 2019;41:105-114. [33] PARK C, SHARAFKHANEH A, BRYANT MS, et al. Toward Remote Assessment of Physical Frailty Using Sensor-based Sit-to-stand Test. J Surg Res. 2021;263:130-139. [34] STRAIGHT CR, LINDHEIMER JB, BRADY AO, et al. Effects of Resistance Training on Lower-Extremity Muscle Power in Middle-Aged and Older Adults: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Sports Med. 2016;46(3):353-364. [35] KIM H, SUZUKI T, KIM M, et al. Effects of exercise and milk fat globule membrane (MFGM) supplementation on body composition, physical function, and hematological parameters in community-dwelling frail Japanese women: a randomized double blind, placebo-controlled, follow-up trial. PLoS One. 2015;10(2):e0116256. [36] VIEIRA DCL, OPPLERT J, BABAULT N. Acute effects of dynamic stretching on neuromechanical properties: an interaction between stretching, contraction, and movement. Eur J Appl Physiol. 2021;121(3):957-967. [37] SCHWELLNUS M. Flexibility and Joint Range of Motion. U.S.: John Wiley & Sons, Ltd; 2008. [38] HOFMANN M, SCHOBER-HALPER B, OESEN S, et al. Effects of elastic band resistance training and nutritional supplementation on muscle quality and circulating muscle growth and degradation factors of institutionalized elderly women: the Vienna Active Ageing Study (VAAS). Eur J Appl Physiol. 2016;116(5):885-897. [39] WATT JR, JACKSON K, FRANZ JR, et al. Effect of a supervised hip flexor stretching program on gait in frail elderly patients. PM R. 2011; 3(4):330-335. [40] DUNSKY A. The Effect of Balance and Coordination Exercises on Quality of Life in Older Adults: A Mini-Review. Front Aging Neurosci. 2019;11:318. [41] GINE-GARRIGA M, GUERRA M, MANINI TM, et al. Measuring balance, lower extremity strength and gait in the elderly: construct validation of an instrument. Arch Gerontol Geriatr. 2010;51(2):199-204. [42] FAN C. Exercise for preventing falls in older people living in the community: Summary of a cochrane review. Explore (NY). 2020; 16(4):274. [43] LACROIX A, HORTOBAGYI T, BEURSKENS R, et al. Effects of Supervised vs. Unsupervised Training Programs on Balance and Muscle Strength in Older Adults: A Systematic Review and Meta-Analysis. Sports Med. 2017;47(11):2341-2361. [44] KARAHAN AY, TOK F, TASKIN H, et al. Effects of Exergames on Balance, Functional Mobility, and Quality of Life of Geriatrics Versus Home Exercise Programme: Randomized Controlled Study. Cent Eur J Public Health. 2015;23 Suppl:S14-18. [45] MARUSIC U, GROSPRETRE S. Non-physical approaches to counteract age-related functional deterioration: Applications for rehabilitation and neural mechanisms. Eur J Sport Sci. 2018;18(5):639-649. [46] SHIH TY, WU CY, LIN KC, et al. Effects of action observation therapy and mirror therapy after stroke on rehabilitation outcomes and neural mechanisms by MEG: study protocol for a randomized controlled trial. Trials. 2017;18(1):459. [47] CADORE EL, RODRIGUEZ-MANAS L, SINCLAIR A, et al. Effects of different exercise interventions on risk of falls, gait ability, and balance in physically frail older adults: a systematic review. Rejuvenation Res. 2013;16(2):105-114. [48] BERNABEI R, LANDI F, CALVANI R, et al. Multicomponent intervention to prevent mobility disability in frail older adults: randomised controlled trial (SPRINTT project). BMJ. 2022;377:e068788. [49] 叶明,李书国,朱正庭,等.多组分运动处方对认知衰弱老年人的影响研究[J].中国全科医学,2021,24(4):460-466. [50] YU R, TONG C, HO F, et al. Effects of a Multicomponent Frailty Prevention Program in Prefrail Community-Dwelling Older Persons: A Randomized Controlled Trial. J Am Med Dir Assoc. 2020;21(2):294.e1-294.e10. [51] CORCORAN MP, NELSON ME, SACHECK JM, et al. Efficacy of an Exercise and Nutritional Supplement Program on Physical Performance and Nutritional Status in Older Adults With Mobility Limitations Residing at Senior Living Facilities. J Aging Phys Act. 2017;25(3):453-463. [52] TARAZONA-SANTABALBINA FJ, GóMEZ-CABRERA MC, PéREZ-ROS P, et al. A Multicomponent Exercise Intervention that Reverses Frailty and Improves Cognition, Emotion, and Social Networking in the Community-Dwelling Frail Elderly: A Randomized Clinical Trial. J Am Med Dir Assoc. 2016;17(5):426-433. [53] GINE-GARRIGA M, ROQUE-FIGULS M, COLL-PLANAS L, et al. Physical exercise interventions for improving performance-based measures of physical function in community-dwelling, frail older adults: a systematic review and meta-analysis. Arch Phys Med Rehabil. 2014;95(4):753-769 e3. [54] VIñA J, SALVADOR-PASCUAL A, TARAZONA-SANTABALBINA FJ, et al. Exercise training as a drug to treat age associated frailty. Free Radical Biology and Medicine. 2016;98:159-164. [55] KAUSHAL N, LANGLOIS F, DESJARDINS-CREPEAU L, et al. Investigating dose-response effects of multimodal exercise programs on health-related quality of life in older adults. Clin Interv Aging. 2019;14:209-217. [56] SáNCHEZ-SáNCHEZ JL, MAñAS A, GARCíA-GARCíA FJ, et al. Sedentary behaviour, physical activity, and sarcopenia among older adults in the TSHA: isotemporal substitution model. J Cachexia Sarcopenia Muscle. 2019;10(1):188-198. [57] LEGRAND D, VAES B, MATHEï C, et al. Muscle Strength and Physical Performance as Predictors of Mortality, Hospitalization, and Disability in the Oldest Old. J Am Geriatr Soc. 2014;62(6):1030-1038. [58] 赵永军,何玉秀.估计模式下RPE与抗阻运动强度问题研究述评[J].体育研究与教育,2017,32(6):104-112. [59] SERGI G, VERONESE N, FONTANA L, et al. Pre-frailty and risk of cardiovascular disease in elderly men and women: the Pro.V.A. study. J Am Coll Cardiol. 2015;65(10):976-983. [60] FERNANDEZ-GARRIDO J, RUIZ-ROS V, BUIGUES C, et al. Clinical features of prefrail older individuals and emerging peripheral biomarkers: a systematic review. Arch Gerontol Geriatr. 2014;59(1):7-17. [61] DANON-HERSCH N, RODONDI N, SPAGNOLI J, et al. Prefrailty and chronic morbidity in the youngest old: an insight from the Lausanne cohort Lc65+. J Am Geriatr Soc. 2012;60(9):1687-1694. [62] TIELAND M, VAN DE REST O, DIRKS ML, et al. Protein supplementation improves physical performance in frail elderly people: a randomized, double-blind, placebo-controlled trial. J Am Med Dir Assoc. 2012; 13(8):720-726. [63] LOPEZ P, IZQUIERDO M, RADAELLI R, et al. Effectiveness of Multimodal Training on Functional Capacity in Frail Older People: A Meta-Analysis of Randomized Controlled Trials. J Aging Phys Act. 2018;26(3):407-418. [64] SEYNNES O, FIATARONE SINGH MA, HUE O, et al. Physiological and functional responses to low-moderate versus high-intensity progressive resistance training in frail elders. J Gerontol A Biol Sci Med Sci. 2004; 59(5):503-509. [65] WALL BT, VAN LOON LJ. Nutritional strategies to attenuate muscle disuse atrophy. Nutr Rev. 2013;71(4):195-208. [66] VALENZUELA PL, CASTILLO-GARCIA A, MORALES JS, et al. Physical Exercise in the Oldest Old. Compr Physiol. 2019;9(4):1281-1304. [67] PICORELLI AMA, PEREIRA LSM, PEREIRA DS, et al. Adherence to exercise programs for older people is influenced by program characteristics and personal factors: a systematic review. Journal of Physiotherapy. 2014;60(3):151-156. [68] DALLE GRAVE R, CALUGI S, CENTIS E, et al. Cognitive-behavioral strategies to increase the adherence to exercise in the management of obesity. J Obes. 2011;2011:348293. [69] RIVERA-TORRES S, FAHEY TD, RIVERA MA. Adherence to Exercise Programs in Older Adults: Informative Report. Gerontol Geriatr Med. 2019;5:1-10. [70] VAZQUEZ FL, OTERO P, GARCIA-CASAL JA, et al. Efficacy of video game-based interventions for active aging. A systematic literature review and meta-analysis. PLoS One. 2018;13(12):e0208192. [71] MAKIZAKO H, SHIMADA H, DOI T, et al. Social Frailty Leads to the Development of Physical Frailty among Physically Non-Frail Adults: A Four-Year Follow-Up Longitudinal Cohort Study. Int J Environ Res Public Health. 2018;15(3):490. [72] KIDD T, MOLD F, JONES C, et al. What are the most effective interventions to improve physical performance in pre-frail and frail adults? A systematic review of randomised control trials. BMC Geriatr. 2019;19(1):184. |
| [1] | Du Xueting, Zhang Xiaodong, Chen Yanjun, Wang Mei, Chen Wubiao, Huang Wenhua. Application of compressed sensing technology in two-dimensional magnetic resonance imaging of the ankle joint [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(9): 1396-1402. |
| [2] | Wang Ji, Zhang Min, Yang Zhongya, Zhang Long. A review of physical activity intervention in type 2 diabetes mellitus with sarcopenia [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1272-1277. |
| [3] | Liang Jiaqi, Liu Hengxu, Yang Jinxin, Yang Yi, Deng Xuhui, Tan Mingjian, Luo Jiong. Health benefit relationship between exercise and intestinal bacteria [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1292-1299. |
| [4] | Huang Linke, Wei Linhua, Jiang Jie, Liu Qian, Chen Weiwei. Effects of estrogen combined with treadmill exercise on bone mass and articular cartilage in ovariectomized mice [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1166-1171. |
| [5] | Ruan Ling, Wang Guanghua, Wu Rongping, Jin Zhan, Lyu Zhenqing, Zhang Nan, Li Shoubang. Correlation between exercise intensity and lipid metabolism disorder and oxidative stress in a high-diet rat model [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1149-1155. |
| [6] | Zhang Yan, He Ruibo, Wang Qingbo, Pi Yihua, Lu Chunmin, Xu Chuanyi, Ma Gang, Peng Peng. Effects of aerobic exercises with different load volumes on inflammatory response and insulin signaling pathway of skeletal muscle in obese rats [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1237-1244. |
| [7] | Wu Dongzhe, Gao Xiaolin, Li Chuangtao, Wang Hao. Constructing the prediction model of maximal oxygen uptake by back-propagation neural network based on the cardiorespiratory optimal point [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1224-1231. |
| [8] | Xue Ting, Zhang Xinri, Kong Xiaomei. Mesenchymal stem cell therapy for pneumoconiosis using nanomaterials combined with multi-modal molecular imaging [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(7): 1133-1140. |
| [9] | Li Xiaoyin, Yang Xiaoqing, Chen Shulian, Li Zhengchao, Wang Ziqi, Song Zhen, Zhu Daren, Chen Xuyi. Collagen/silk fibroin scaffold combined with neural stem cells in the treatment of traumatic spinal cord injury [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(6): 890-896. |
| [10] | Xiong Juan, Guan Yalin, Yang Yutong, Wang Fan, Liu Zhongshan. Application of stem cells to skin anti-aging [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(6): 948-954. |
| [11] | Wang Jinling, Huang Xiarong, Qu Mengjian, Huang Fujin, Yin Lingwei, Zhong Peirui, Liu Jin, Sun Guanghua, Liao Yang, Zhou Jun. Effects of exercise training on bone mass and bone microstructure in aged osteoporotic rats [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(5): 676-682. |
| [12] | Liu Guangluan, Guo Zonglei, Ge Jin, Huang Dong, Wang Yehua. Anatomic risk factors for medial meniscus posterior root tears combined with anterior cruciate ligament injuries [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(5): 663-668. |
| [13] | Zhao Siqi, Du Juan, Qu Haifeng, Li Jianmin, Zhang Yuxin, Liu Junjie. Effects of enriched environment combined with melatonin on learning and memory function and brain neuron apoptosis in SAMP8 mice [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(5): 701-706. |
| [14] | Li Yujiao, Su Kunxia. High-intensity endurance exercise influences browning of white adipose tissue in a mouse model of high-fat diet induced obesity [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(5): 707-713. |
| [15] | Wang Xiaoge, Liu Jiwen, Yang Shuai, Bao Jinyu, Li Cui. Effects of exercise on depression-like behaviors in chronic unpredictable mild stress rodent models: a systematic review and Meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(5): 813-820. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||