中国组织工程研究 ›› 2021, Vol. 25 ›› Issue (33): 5312-5317.doi: 10.12307/2021.319
• 人工假体 artificial prosthesis • 上一篇 下一篇
加速康复外科理念下SuperPATH入路与后外侧入路一期双侧全髋关节置换的比较
张韦成,李荣群,吴铭洲,郑 恺,孙厚义,张连方,周 军,徐耀增
- 苏州大学附属第一医院骨科,江苏省苏州市 215006
Comparison of one-stage bilateral total hip arthroplasty between SuperPATH approach and posterolateral approach based on enhanced recovery after surgery
Zhang Weicheng, Li Rongqun, Wu Mingzhou, Zheng Kai, sun houyi, Zhang Lianfang, Zhou Jun, Xu Yaozeng
- Department of Orthopedics, The First Affiliated Hospital of Soochow University, Suzhou 215006, Jiangsu Province, China
摘要:
文题释义:
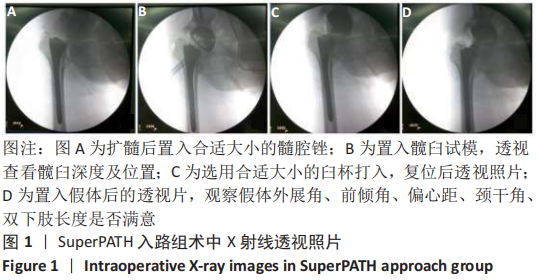
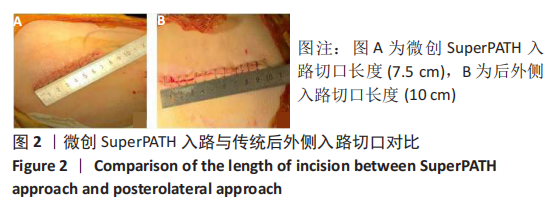
SuperPATH入路:切口起自大转子尖部并沿股骨轴线切开6-8 cm,经臀小肌与梨状肌间隙显露关节囊,完成扩髓操作,在股骨后方1 cm处建立通道,通过连接杆完成髋臼侧的假体安放。术中无需切断短外旋肌群,最大程度保留髋部后方关节囊的完整性,有利于术后早期功能康复。
后外侧入路:切口起自髂后上棘水平,沿平行大转子后缘方向切开约15 cm,切断短外旋肌群,使髋关节后脱位,完成髋臼杯植入,再屈曲内收内旋髋关节显露股骨颈完成扩髓和股骨柄的放置。该入路手术视野清晰,是全髋关节置换最为经典的入路之一。
背景:随着加速康复外科理念在骨科的不断推广和应用,关节外科医生对全髋关节置换术后疗效提出了更高的要求。传统后外侧入路的全髋置换创伤较大,术后恢复慢;微创入路全髋关节置换为骨科医师提供了新的选择。
目的:比较微创SuperPATH入路与常规后外侧入路在一期双侧全髋关节置换中的临床疗效。
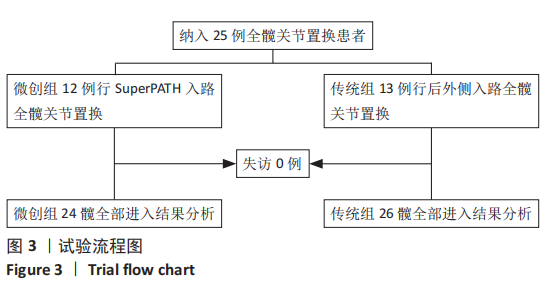
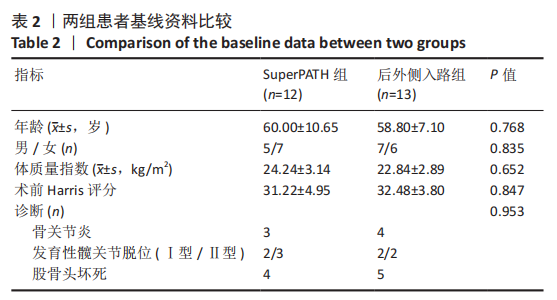
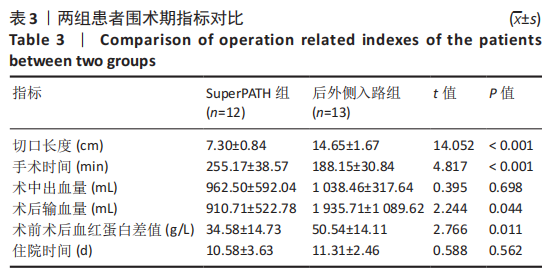
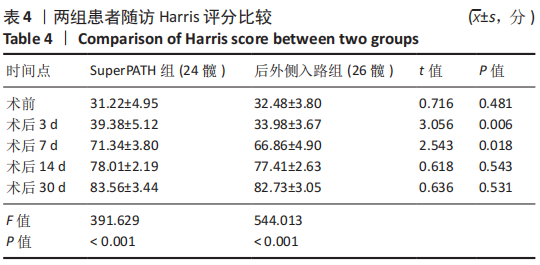
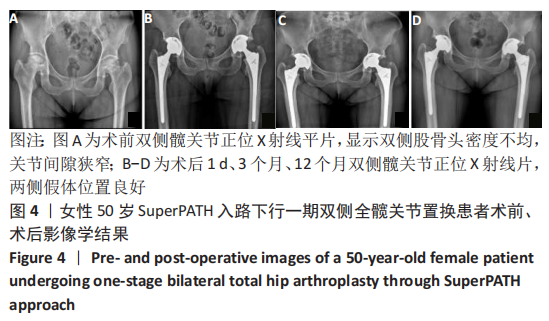
方法:回顾性分析苏州大学附属第一医院骨科自2016年4月至2018年4月行一期双侧全髋关节置换的患者25例(50髋),根据手术入路将患者分为2组,其中SuperPATH组12例(24髋),后外侧入路组13例(26髋)。比较两组患者切口长度、手术时间、术中出血量、术后输血量、术前术后血红蛋白差值、住院天数;对比两组术后Harris评分(疼痛、功能、畸形、活动范围)、目测类比评分及并发症发生情况;比较两组术后臼杯外展角、前倾角和双下肢长度的差异。
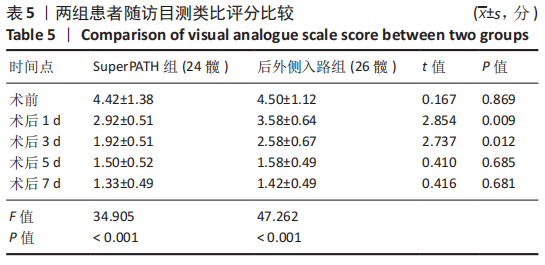
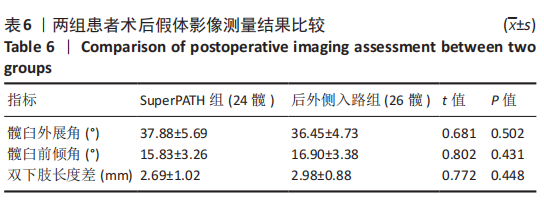
结果与结论:①所有患者围术期均进入加速康复外科管理流程,25例患者均顺利完成手术;②通过对比两组入路相关指标后发现,SuperPATH 组切口长度、术后输血量、术前术后血红蛋白差值均小于后外侧入路组,差异有显著性意义(P < 0.05),但SuperPATH 组手术时间(255.17±38.57) min显著长于后外侧入路组(188.15±30.84) min(P < 0.01);③SuperPATH 组患者术后第3,7天Harris 评分显著高于后外侧入路组,差异有显著性意义(P < 0.05);SuperPATH 组患者术后第1,3天目测类比评分低于后外侧入路组,差异有显著性意义(P < 0.05);④两组患者术后髋臼假体的前倾角、外展角以及双下肢长度差异相比,差异均无显著性意义(P > 0.05);⑤结果表明,在加速康复外科理念指导下,一期双侧全髋关节置换中使用SuperPATH微创入路是安全、有效的,与传统后外侧入路相比,该入路具有切口小、术后输血量和术后隐性失血量少、术后康复快、疼痛轻等优点。
https://orcid.org/0000-0002-2076-496X (张韦成)
中国组织工程研究杂志出版内容重点:人工关节;骨植入物;脊柱;骨折;内固定;数字化骨科;组织工程
中图分类号: