Chinese Journal of Tissue Engineering Research ›› 2023, Vol. 27 ›› Issue (8): 1257-1263.doi: 10.12307/2023.088
Previous Articles Next Articles
Methods and application of gait analysis of lower limbs after stroke
Yu Wenqiang1, Ren Fuchao1, Shi Guohong2, Xu Yuanjing3, Liu Tongyou2, Xie Youzhuan2, Wang Jinwu2, 3
- 1School of Rehabilitation Medicine, Weifang Medical University, Weifang 261053, Shandong Province, China; 2Shanghai Key Laboratory of Orthopedic Endophysiology, Department of Orthopedics, Ninth People’s Hospital, Shanghai Jiao Tong University School of Medicine, Shanghai 200011, China; 3School of Biomedical Engineering, Shanghai Jiao Tong University, Shanghai 200030, China
-
Received:2022-03-07Accepted:2022-04-29Online:2023-03-18Published:2022-07-28 -
Contact:Wang Jinwu, MD, Professor, Chief physician, Shanghai Key Laboratory of Orthopedic Endophysiology, Department of Orthopedics, Ninth People’s Hospital, Shanghai Jiao Tong University School of Medicine, Shanghai 200011, China; School of Biomedical Engineering, Shanghai Jiao Tong University, Shanghai 200030, China -
About author:Yu Wenqiang, Master candidate, School of Rehabilitation Medicine, Weifang Medical University, Weifang 261053, Shandong Province, China -
Supported by:the National Key Research & Development Program of China, No. 2018YFC2002303 (to XYZ); Project of Shanghai Science and Technology Commission, No. 19441908700 (to WJW); Two-Hundred Talents Program for Shanghai Jiao Tong University School of Medicine, No. 20152224 (to WJW); Clinical Research Project of Multidisciplinary Team of Shanghai Ninth People’s Hospital Affiliated to Shanghai Jiao Tong University, No. 201914 (to WJW)
CLC Number:
Cite this article
Yu Wenqiang, Ren Fuchao, Shi Guohong, Xu Yuanjing, Liu Tongyou, Xie Youzhuan, Wang Jinwu, . Methods and application of gait analysis of lower limbs after stroke[J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1257-1263.
share this article
Add to citation manager EndNote|Reference Manager|ProCite|BibTeX|RefWorks

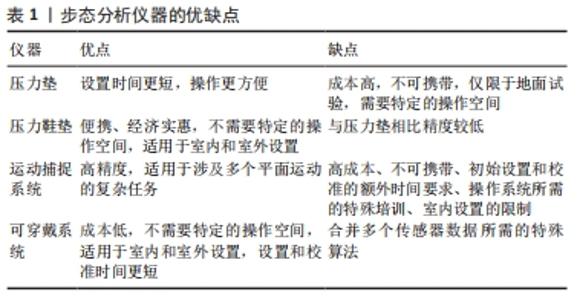
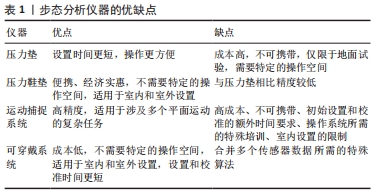
在过去的20年中,步态评估和分析领域取得了显著的技术进步,尤其是步态评估技术。步态分析系统尽管成本相对较高,但在研究和有限的临床实践中都得到了广泛的应用。 2.1.1 压力传感器 压力垫是获得一个人步态模式的初步概念的最基本和最简单的技术。传感器被集成到专门的垫子中,当检测到行走时,压力或力数据会被收集[8]。受试者在运动中不受干扰地在垫子上进行行走等一系列步骤,从而可以确定步态速度、步长和步宽等时空参数。此外,根据所使用的传感器技术,可以报告并记录受试者脚下的压力或力[9]。许多临床研究使用压力垫分析患者的步态模式,例如用于描述脑卒中后的步态损害。PATTERSON等[10-11]使用GAITRite垫测量时空数据以评估脑卒中后步态对称性。毛玉瑢等[12]采用美国AMT OR6-7测力板从运动与动力学角度探讨偏瘫患者异常步行的原因,寻找康复治疗中需解决的关键问题。这种压力垫的主要优点是易于操作、低成本、便携,操作不需要专门人员,患者可以穿着自己喜欢的衣服走路。但是,使用压力垫需要特定的操作环境,并且仅限于涉及地面任务的试验,而且无法收集有关身体姿势或关节运动学的信息。 压力鞋垫被放置在受试者的鞋子中,从而评估脚底和鞋或矫形鞋垫之间的压力界面。这些系统是便携的,能够在室内和户外使用,在不同的地形上使用,也可以在不同的任务中使用。鞋垫系统是足底压力测量的首选,特别是在矫形术和鞋类设计的评估中[13]。在测量过程中,压力鞋垫可以提供有关压力值和压力分布的详细信息。除纯压力数据外,脚掌记录系统还可提供更多参数,如力、接触面积或接触时间。此外,还可以计算从该数据得出的不同参数,例如步态线及其沿脚底的进程(压力中心速度)。然而,鞋垫系统的空间传感器分辨率往往低于压力垫。传统的压力鞋垫通过电线连接到数据采集系统,该系统具有集成的数据存储,并通过带子连接到患者身上。更先进的系统是无线的,只由鞋垫组成,这样的系统甚至在鞋垫本身中就包括了能源供应和数据存储。 2.1.2 基于标记的运动捕捉系统 基于标记的光学运动捕获系统被公认为是获取三维运动数据的有效技术,生物力学步态数据的客观量化依赖于计算机辅助测量系统对关节运动学和动力学的数值计算。生物力学模型通常将捕捉到的标记位置与人体测量相结合来计算人体关节运动学和动力学。传统步态模型(Conventional Gait Model,CGM),也被称为插入式步态模型,是分析下肢步态最具体、应用最广泛的模型。 基于标记物的关节运动分析既可以得到矢状面、额状面和横断面上的关节运动角度和角速度,也可以得到行走速度、步频、步长等时空参数。同步测力板允许计算其他动力学参数,如外部关节力矩和关节功率。RASTEGARPANAH等[14]将Vicon系统与Kistler测力板结合使用,作为他们对卒中人群的实验研究的一部分,以调查靶向效应对步态参数(包括步速和步长)的意义。张晶晶等[15]应用Qualysis三维步态分析系统记录下肢步态参数,对比分析实验组健侧、患侧及对照组的步态参数变化,为步态康复策略的制定提供依据。NADEAU等[7]提出了一个基于Optotrak的框架,探讨脑卒中后步态障碍患者的运动学改变,患者贴上标志物后被指导在地面上行走,而运动学数据由系统采集和处理。此外,在一项涉及慢性卒中患者的研究中,Optotrak系统被认为是捕捉与下肢关节角度相关的地面真实数据的有效工具[16]。与早期研究中进行的地面试验不同,这项实验工作评估了典型楼梯行走任务中的步态。 尽管基于标记的三维步态分析能够对患者的功能恢复做出显著贡献,但也有一些必须考虑的局限性。由于软组织伪影,皮肤表面标记的使用总是伴随着关节位置的不准确,特别是在肥胖症患者中。虽然有一些研究正在进行中,但生物力学模型通常假定关节简化,特别是膝关节,这并不能完全代表人体解剖学的复杂性。此外,表面标记的错位还可能导致有关关节中心预测的重大误差。在这种情况下,膝关节外侧标记位置偏离原始中心仅1 cm就会产生相当大的影响,特别是对关节角度和关节力矩的计算[17]。然而,正确意识到这些问题并根据个人需求选择合适的参数,基于标记的步态和运动分析可以作为一种可行的辅助工具应用于临床和科学实践。 2.1.3 无标记运动捕捉系统 大多数测量全身运动的光学运动捕捉系统都是基于附着在受试者身上的标记,需要训练有素的操作员才能获取运动数据。无标记运动捕捉系统为测量运动数据提供了一种替代方法,立体投影的使用方便了对象检测和识别,从而构成了一种用于无标记运动捕捉的简单方法。虽然技术简单、成本低廉,但可以提供有关人体姿势和动作的有用信息。 CLARK等[18]的一项研究清楚地表明,使用Kinect测量步态是可靠的,并为了解卒中患者的动态平衡能力提供了依据。此外,LATORRE等[19]使用基于Kinect V2的系统对82例脑卒中后患者和355例健康受试者的最广泛使用的时空和运动学步态参数进行评估,该研究表明基于Kinect v2的步态分析成功地将一组卒中患者与年龄匹配的健康受试者进行了比较,结果显示出与临床量表的同样的效度、出色的可靠性、可变的敏感度以及出色的识别跌倒风险的能力。 利用无标记运动捕捉系统为临床步态和动作分析提供了一种新的方法,这些系统的一个主要优点是,患者可以在一般环境中进行测量,而不需要特殊的实验室环境[20]。但运动学参数可能受与无标记运动捕捉算法相关的几个因素的影响。用于自动位姿估计的神经网络的具体训练既是无标记系统的优点,也是其局限性。当应用于训练较弱的情况时,训练数据集中隐含的任何遗漏或偏差都将被错误传播。无标记动作捕捉系统对各种因素的敏感性尚未得到充分测试,也没有对环境因素的敏感性进行全面测试。无标记系统采用逐帧跟踪对象运动的方法,与基于标记的运动捕捉相比,这可能会给单独的运动学测量带来更大的噪声。无标记运动学还可能受到与数据收集相关的几个因素的影响,包括轮廓提取的限制,如穿衣服、携带袋子或背包,以及在测量的空间中有多个对象或其他物品[21]。 2.1.4 可穿戴系统 随着技术的进步和对远程医疗需求的增加,可穿戴技术在社区和医疗环境中的使用变得更加突出。随着人们对缺乏运动、发病率和死亡率之间的联系越来越了解,研究人员已经开始利用可穿戴技术来检查感兴趣人群中的步行和体力活动指标,包括卒中患者。基于可穿戴传感器的步态分析因其超小的传感器尺寸和低成本而变得流行起来,并为在实验室之外测量步态参数开辟了一个新的领域。它们可基于单独的传感器融合元件(加速计、陀螺仪、力/压力传感器、肌电图、倾斜仪、测角仪),还可组合成一个集成的惯性测量单元来测量步态特征[22]。 基于加速度测量的方法,也被称为惯性测量单元,可以通过基于阈值或统计分类系统来识别姿势,并对与个体功能状态相关的几个日常动作进行分类。磁性和惯性测量单元是最有前途的可穿戴传感器类型[23-24]。它们提供多种惯性传感器的组合,如加速度计、陀螺仪和磁力计[25],一次使用复杂和多个可穿戴设备可以评估关节和节段运动学,这在关节运动学分析中更为常见[26]。这项技术还被发现对病理性步态的分析很有用,比如脑卒中后的步态。LAUDANSKI等[16]使用放置在不同身体部位的7个惯性测量单元传感器测量脑卒中后步态障碍患者下肢关节的活动范围,该研究建议采用适用于惯性测量单元方案的新的改进校准技术,以进一步将该技术推广到卒中人群。TROJANIELLO等[27]测试了安装在下肢的单个惯性测量单元的性能,以测量临时步态参数,发现使用单个惯性测量单元来表征异常步态是具有挑战性的,因为这会导致测量不那么准确。另一方面,PARISI等[28]使用单个惯性测量单元成功地估计了时空步态数据。进一步的研究报告了基于惯性测量单元的步态分析获得时空参数能力的可行性。 文章汇总了使用步态分析仪器对患者步态进行分析的研究,见表2。 "


步态分析通常包括测量、量化、评估和解释步态特征。测量涵盖了一系列可用于步态分析的技术。量化阶段包括提取步态的各种生物力学参数(时空、运动学及动力学等),评估阶段涉及分析和计算技术的应用,解释阶段包括推断影响步行机制的隐含因素。从简单的观察和量表,到新兴的复杂硬件和软件技术,包括轻型可穿戴系统,人们已经投入了大量的研究工作来测量步态参数。此表根据检索文献总结了以往一些使用步态分析系统对卒中患者行步态特征分析的探究,以此得出其与健康人步态的差别,为制定精确有效的康复策略提供了依据。其次对一些应用于卒中患者的新兴技术进行的验证,得出了部分技术具有良好的信度和效度,为之后应用于临床提供了基础。 2.2 步态参数 卒中患者可能在肌力和肌张力、活动度、知觉和运动控制、感觉和平衡方面出现缺陷,这会导致随意运动的显著变化,从而影响步态模式。在卒中患者中,功能适应包括步态不对称,瘫痪肢体的负重减少,肢体内和肢体间协调性降低,导致各种代偿性调整,包括骨盆倾斜、抬骨盆和伴外旋模式的髋关节外展,以实现足廓清[29]。 通过仪器化步态分析中可以得出关于卒中患者步态参数的定量变化,见表3。 "


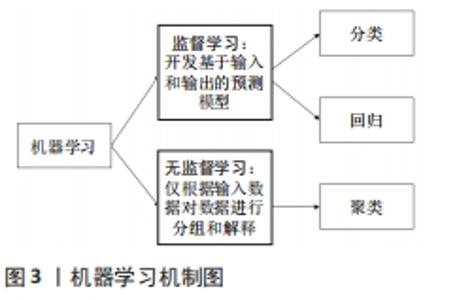
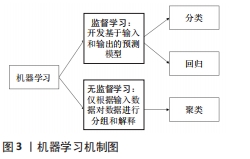
2.2.1 时空参数 步态的时空参数包括步速、步长、步频、步宽、步态周期和步态时相等,其中步速和步长是评估步行能力的重要时空参数。万青等[30]使用国产GaitWatch步态分析系统定量分析脑卒中患者偏瘫步态的时空参数,发现脑卒中组的步频、步速与对照组相比显著降低,患侧步长显著缩短,步态周期和患侧支撑期均延长,患侧摆动期缩短。此外有人发现患侧支撑期的延长主要是双支撑期延长的结果,而摆动期延长,说明患肢支撑能力不足,健侧在步行中起代偿作用[31]。与健侧下肢运动的不对称是由于患侧肢体的肌张力、肌力和运动协调性障碍导致的,并且脑卒中患者偏瘫侧和健侧的运动不对称性是影响步行能力的重要因素。 脑卒中患者步态异常不仅与肌肉痉挛、本体感觉受损、肌肉无力有关,还与平衡受损有关[32]。脑卒中后的步态经常是时空不对称的,这可能会降低平衡性。LEWEK等[33]的研究表明与只涉及静态任务的平衡测量相比,步态不对称比率与涉及动态任务的平衡测量之间存在更多的显著关系。特别是,他们发现慢性卒中患者站立时的体质量分布与步态对称性之间存在显著的关联。HENDRICKSON等[34]研究发现安静站立时,非瘫痪肢体的负重增加;这种趋势降低了瘫痪肢体的平衡控制,并与时空步态特征的不对称性增加有关。 2.2.2 运动学参数 步态的运动学是指步态过程中的关节角度、速度和加速度等。毛玉瑢等[12]通过对偏瘫下肢三维运动学的分析,发现关节活动度中髋关节和膝关节的伸展和踝关节的背伸、跖屈是影响步行能力的重要因素。为研究偏瘫患者膝过伸步态的三维运动学特点,杜玲玲等[35]利用三维步态分析系统对伴有膝过伸步态的偏瘫患者和健康老年人进行运动学定量比较,结果发现膝过伸患者髋、膝、踝关节活动范围减小,最大伸髋、屈膝、踝背屈角度减小,最大伸膝角度增加。此外,还发现屈膝和踝跖屈异常是影响膝过伸患者步行速度的主要因素。 在骨盆水平,由于偏瘫侧髋外展肌(臀中肌和小肌)的无力,非偏瘫肢体侧可能有骨盆下垂。在偏瘫的髋关节水平,髋关节前倾的起始时间延迟,而且偏瘫侧髋关节在脚跟着地时屈曲程度明显降低[36]。支撑期阶段患侧髋关节伸展不充分、膝关节僵直是由偏瘫患者患侧肌力下降、肌张力增高和关节挛缩等因素,外加下肢联合反应、共同运动模式和分离运动不充分导致[37]。而有文献表明卒中患者下肢伸髋、屈膝异常及其患侧与健侧运动比率不对称是影响正常步态恢复的主要原因[38]。 2.2.3 动力学参数 步态的动力学分析包括GRF(Ground Reaction Force)和关节力矩和功率等。GRF指的是身体施加在地面上的力,通常是通过嵌入步行平台的力传感器来测量的。力矩和功率是通过将GRF测量与运动学数据相结合,通过逆动力学获得的。测量GRF以确定关节力矩和功率可能有助于深入了解脑卒中后步行障碍的发病机制。在正常行走和偏瘫行走中,主要的能量来源是前推时的足底屈肌,早期站立时的髋伸肌以及前倾时的髋屈肌。然而,在偏瘫步态中,髋部和脚踝的活动量都会降低。在一项关于提高偏瘫患者行走速度的能力的研究中,JONKERS等[39]发现,功能较高的卒中患者能够通过增加瘫痪肢体髋部屈曲力量和推开时的足底屈肌力量来提高行走速度。在行走位时增加髋关节屈曲力可能会弥补踝关节足底屈曲力的下降,并促进具有更大剩余近端力量的患者加快步行速度。测量前向GRF(前后GRF)可能更好地评估步态的前向推进,该参数已被用作衡量脑卒中后随时间恢复的参数[40]。 其他研究也测量了足部压力或足迹的分布,以及脚下压力中心的位移。与健康人相比,偏瘫患者的足底,尤其是第三和第五跖骨下的压力峰值更低;与健康对照组相比,卒中严重患者的偏瘫侧和健侧的侧向足迹峰值时间分别缩短和延长[41]。此外,足底压力、接触面积和压力中心在发生足形态功能障碍时会发生变化,这可以提供有关卒中患者足部特征的信息,并用于探究下肢的代偿机制和制定契合时机的康复计划[42]。 2.2.4 肌电参数 表面肌电图是一种用来捕捉肌肉活动的非侵入性技术,它可以提供对脑卒中后步态异常的进一步洞察,因为在步行过程中,表面肌电图数据揭示了与每块涉及的肌肉相关的神经激活的特征模式,包括发病时间、爆发持续时间和激活水平[43]。然而,与使用其他典型步态属性的评估相比,基于肌电的步态不对称评估并没有得到很好的探索。与上面讨论的其他步态参数类似,卒中患者的肌电信号与健康对照组相比显示出异常的幅度和时序。 RAJA等[44]根据最适行走速度将患者分成慢、中、快3组,并将他们健侧下肢的表面肌电图与健康对照组进行比较,发现健侧腿综合肌电活动的主要特征是大部分肌肉的肌电活动增加;低速和中速组健侧8块肌肉中有5块综合肌电活动显著增加,而快速组中有6块肌肉活动显著增加。OTTER等[45]计算了卒中患者和健康对照组股二头肌、股直肌、胫前肌和腓肠肌内侧肌在步态周期的4个亚相:第一双支撑期、单支撑期、第二双支撑期和摆动期的活动持续时间,发现卒中患者的双腿在单支撑期期间健患侧股直肌和股二头肌协同活动的持续时间比对照组要长;此外,在偏瘫侧的第一双支撑期期间,股二头肌-股直肌协同作用的持续时间明显增长,腓肠肌内侧肌活动的总持续时间比对照组要长;在摆动期期间观察到胫前肌较长的活动持续时间,而在单支撑期期间发现较短的总活动持续时间。 2.3 脑卒中后步态数据处理与分析技术 仪器化步态分析提供了大量的数据,这些数据在临床实践中不能简单地解释。因此,除了步态分析技术,还回顾了数据挖掘技术,它允许在有意义的时间框架内解释大量数据,供临床医生在康复期间使用。 2.3.1 步态数据处理与分析的常规方法 许多计算技术,包括常规的统计方法,已经被应用于分析从仪器化步态分析获得的定量步态数据。例如,LIN等[46]通过逐步回归分析确定卒中患者的重要损伤(跖屈和背屈肌力、痉挛指数、跖屈被动僵硬和位置误差)与步态参数相关,并采用Pearson相关系数研究步态参数(即步速和时空对称性)与损伤参数之间的关系。CRUZ等[47]基于多元线性回归模型的分析,用方差检验来确定脑卒中后不同阶段之间的变异性,以及同一组内变量之间的显著影响[11]。另一项研究使用非配对t检验来比较卒中患者和对照组,并进一步采用相关性检验来检验不同对称性度量之间的关系,包括对称性比率和对称性指数[10]。此外,采用逐步线性回归、描述性统计(均值和标准差)和相关性检验来研究脑卒中后步态障碍患者在步态周期摆动阶段的髋关节和踝关节的运动[48]。使用Wilcoxon符号秩检验计算了与不同步态事件检测方法相关的初始接触时间的平均绝对值之间的差异,该方法被进一步应用于检测患肢和健肢步态特征的差异[27]。此外,Wilcoxon秩和检验和Friedman检验也被应用于相同的工作。尽管这种方法涉及较少的计算成本,但它们通常不能从不同设备获得各种高维相互关联的数据[49]。 2.3.2 机器学习在步态数据处理与分析中的应用 由于仪器化步态分析中的数据是高维的、异质的,并且随着可穿戴系统的使用而不断增长,常规的统计方法无法处理这些数据。机器学习技术包括预测分析和数据挖掘技术,已经被用来描述正常步态和病理步态。预测分析使用数据建模来了解数据趋势,以预测未来结果;另一方面,数据挖掘方法有助于发现数据中的新模式[50]。目前用于步态数据处理与分析中的机器学习有其优缺点,见表4,因此应根据数据类型及应用目的使用机器学习技术,见图3。 "


基于主成分分析的技术已被广泛用于步态数据分析。步态分析会产生通常难以解释的冗余信息,OLNEY等[51]采用基于主成分分析对获得的数据进行降维,解释了脑卒中后患者与正常人步态的差异。MILOVANOVI′C等[52]利用基于主成分分析对27例急慢性偏瘫患者的关节角度数据进行分析,并与5名健康受试者的数据进行了比较,结果指出急性和慢性卒中患者在关节协同作用方面的显著差异,由此提出了一种基于主成分分析的关节角度分析方法。除了时空和运动学参数的变化外,卒中患者在步态过程中还表现出害怕摔倒和疲劳感,这些变化可能会影响步态分析数据的解释。主成分分析被用来减少关节运动学波形中的变量数量,并识别步态分析过程中步态周期中发生变化的部分,因此获得了更自然和更重要的步态模式[53]。 由于缺乏评估帕金森病相关运动症状的定量方法,已促使人们开发预测模型,利用加速计、惯性测量单元、压力传感器的数据,自动检测帕金森步态、偏瘫、震颤和药物引起的运动障碍。已经有一些尝试对偏瘫步态模式进行分类,特别是在制定专门的康复策略方面。最近,人们对人工智能的适用性进行了探索,最常用的机器学习分类器包括支持向量机和人工神经网络。LAU等[54]应用支持向量机、神经网络和径向基函数神经网络分类器对偏瘫患者的5种不同行走状态(平地、上楼梯、下楼梯、上坡和下坡)进行分类,基于支持向量机的分类器性能优于人工神经网络和径向基函数神经网络方法,总体分类正确率最高,达到97.5%。WANG等[55]将深度神经网络模型应用于检测卒中步态并对异常步态模式进行分类。通过使用时空和运动学参数作为输入特征,聚类分析也被用于对卒中患者的步态模式进行分类[56]。 另一个应用领域是用于预测预后的建模;这包括评估疾病发展风险或估计干预效果的模型。例如,一些研究建立了模型来确定脑卒中后、帕金森症和老年患者跌倒风险的增加因素,目的是建议步态训练和建立康复目标以降低风险[57-59],而另一项研究建立了模型,根据在写作任务中从提取运动学的特征预测卒中的易感性[60]。最后,许多研究侧重于量化干预对步态的影响,并预测哪些患者将受益于干预措施,如理疗和矫形器等。 "

| [1] SOUSA RM, FERRI CP, ACOSTA D, et al. Contribution of chronic diseases to disability in elderly people in countries with low and middle incomes: a 10/66 dementia research group population-based survey. Lancet. 2009;374(9704):1821-1830. [2] DIMYAN MA, COHEN LG. Neuroplasticity in the context of motor rehabilitation after stroke. Nat Rev Neurol. 2011;7(2):76-85. [3] DALY JJ, NETHERY J, MCCABE JP, et al. Development and testing of the gait assessment and intervention tool (G.a.I.T.): a measure of coordinated gait components. J Neurosci Methods. 2009;178(2):334-339. [4] TORO B, NESTER C, FARREN P. Review of observational gait assessment in clinical practice. Physiother Prac. 2002;19(3):137-149. [5] FRANCESCO F, MARIA B, MARCO B, et al. Tools for observational gait analysis in patients with stroke: a systematic review. Phys Ther. 2013;93(12):1673-1685. [6] TURANI N, LU AEK, KARATAÅ M, et al. Assessment of hemiplegic gait using the wisconsin gait scale. Scand J Caring Sci. 2004;18(1):103-108. [7] NADEAU S, BETSCHART M, BETHOUX F. Gait analysis for poststroke rehabilitation: the relevance of biomechanical analysis and the impact of gait speed. Phys Med Rehabil Clin N Am. 2013;24(2):265-276. [8] MURO-DE-LA-HERRAN A, GARCÍA-ZAPIRAIN B, MÉNDEZ-ZORRILLA A. Gait analysis methods: an overview of wearable and non-wearable systems, highlighting clinical applications. Sensors (Basel). 2014;14(2):3362-3394. [9] MUNDERMANN L, CORAZZA S, ANDRIACCHI TP. The evolution of methods for the capture of human movement leading to markerless motion capture for biomechanical applications. J Neuroeng Rehabil. 2006;3:6. [10] PATTERSON KK, GAGE WH, BROOKS D, et al. Evaluation of gait symmetry after stroke: a comparison of current methods and recommendations for standardization. Gait Posture. 2010;31(2):241-246. [11] PATTERSON KK, GAGE WH, BROOKS D, et al. Changes in gait symmetry and velocity after stroke: a cross-sectional study from weeks to years after stroke. Neurorehabil Neural Repair. 2010;24(9):783-790. [12] 毛玉瑢,李乐,陈正宏,等.脑卒中患者步行能力与下肢三维运动学及动力学相关性分析[J].中国康复医学杂志,2012,27(5):442-447. [13] RAZAK AH, ZAYEGH A, BEGG RK, et al. Foot plantar pressure measurement system: a review. Sensors (Basel). 2012;12(7):9884-9912. [14] RASTEGARPANAH A, SCONE T, SAADAT M, et al. Targeting effect on gait parameters in healthy individuals and post-stroke hemiparetic individuals. J Rehabil Assist Technol Eng. 2018;5:2055668318766710. [15] 张晶晶,李艳.脑卒中偏瘫步态特点及康复策略[J].中国老年学杂志,2019, 39(5):1044-1047. [16] LAUDANSKI A, BROUWER B, LI Q. Measurement of lower limb joint kinematics using inertial sensors during stair ascent and descent in healthy older adults and stroke survivors. J Healthc Eng. 2013;4(4):555-576. [17] SZCZERBIK E, KALINOWSKA M. The influence of knee marker placement error on evaluation of gait kinematic parameters. Acta Bioeng Biomech. 2011;13(3):43-46. [18] CLARK RA, VERNON S, MENTIPLAY BF, et al. Instrumenting gait assessment using the kinect in people living with stroke: reliability and association with balance tests. J Neuroeng Rehabil. 2015;12:15. [19] LATORRE J, COLOMER C, ALCAIZ M, et al. Gait Analysis with the Kinect V2: normative study with healthy individuals and comprehensive study of its sensitivity, validity, and reliability in individuals with stroke. J Neuroeng Rehabil. 2019;16(1):97. [20] MÜNDERMANN L, CORAZZA S, ANDRIACCHI TP. The Evolution of methods for the capture of human movement leading to markerless motion capture for biomechanical applications. J Neuroeng Rehabil. 2006;3:6. [21] KNIPPENBERG E, VERBRUGGHE J. Markerless motion capture systems as training device in neurological rehabilitation: a systematic review of their use, application, target population and efficacy. J Neuroeng Rehabil. 2017;14(1):61. [22] LI M, TIAN S, SUN L, et al. Gait Analysis for post-stroke hemiparetic patient by multi-features fusion method. Sensors (Basel). 2019;19(7):1737. [23] BERGAMINI, ELENA, LIGORIO, et al. Estimating orientation using magnetic and inertial sensors and different sensor fusion approaches: accuracy assessment in manual and locomotion tasks. Sensors (Basel). 2014;14(10):18625-18649. [24] CHE-CHANG Y, YEH-LIANG H. A review of accelerometry-based wearable motion detectors for physical activity monitoring. Sensors (Basel). 2010;10(8):7772-7788. [25] SANG V, YANO S, KONDO T. On-body sensor positions hierarchical classification. Sensors (Basel). 2018;18(11):3612. [26] VALENTINA C, ELENA B, SILVIA F, et al. Trends supporting the in-field use of wearable inertial sensors for sport performance evaluation: a systematic review. Sensors (Basel). 2018;18(3):873. [27] TROJANIELLO D, RAVASCHIO A, HAUSDORFF JM, et al. Comparative assessment of different methods for the estimation of gait temporal parameters using a single inertial sensor: application to elderly, post-stroke, parkinson’s disease and huntington’s disease subjects. Gait Posture. 2015;42(3):310-316. [28] PARISI F, FERRARI G, BARICICH A, et al. Accurate Gait Analysis in Post-Stroke Patients Using a Single Inertial Measurement Unit: 2016 IEEE 13th International Conference on Wearable and Implantable Body Sensor Networks (BSN), 2016. [29] AQUEVEQUE P, ORTEGA P, PINO E, et al. After Stroke Movement Impairments: A Review of Current Technologies for Rehabilitation. Physical Disabilities - Therapeutic Implications, 2017. [30] 万青,吴伟,刘慧华,等.脑卒中患者偏瘫步态的时空及关节运动学参数分析[J].中国康复医学杂志,2014,29(11):1026-1030. [31] 王桂茂,严隽陶,刘玉超,等.脑卒中偏瘫步态的时空参数与骨盆运动学分析[J].中国康复医学杂志,2010,25(12):1148-1151. [32] ZUKOWSKI LA, FELD JA, GIULIANI CA, et al. Relationships between gait variability and ambulatory activity post stroke. Top Stroke Rehabil. 2019;26(4):255-260. [33] LEWEK MD, BRADLEY CE, WUTZKE CJ, et al. The relationship between spatiotemporal gait asymmetry and balance in individuals with chronic stroke. J Appl Biomech. 2014;30(1):31-36. [34] HENDRICKSON J, PATTERSON KK, INNESS EL, et al. Relationship between asymmetry of quiet standing balance control and walking post-stroke. Gait Posture. 2014;39(1):177-181. [35] 杜玲玲,夏清.脑卒中偏瘫患者膝过伸步态运动学特点分析[J].中国康复, 2018,33(1):7-10. [36] DE QUERVAIN IA, SIMON SR, LEURGANS S, et al. Gait pattern in the early recovery period after stroke. J Bone Joint Surg Am. 1996;78(10):1506-1514. [37] WONSETLER EC, BOWDEN MG. A systematic review of mechanisms of gait speed change post-stroke. part 2: exercise capacity, muscle activation, kinetics, and kinematics. Top Stroke Rehabil. 2017;24(5):394-403. [38] 徐光青,黄东锋,兰月,等.脑卒中患者下肢关节运动对步行能力影响的三维运动学研究[J].中国临床康复,2004,8(31):6816-6818. [39] JONKERS I, DELP S, PATTEN C. Capacity to increase walking speed is limited by impaired hip and ankle power generation in lower functioning persons post-stroke. Gait Posture. 2009;29(1):129-137. [40] WILLIAMS G, MORRIS ME, SCHACHE A, et al. People preferentially increase hip joint power generation to walk faster following traumatic brain injury. Neurorehabil Neural Repair. 2010;24(6):550-558. [41] TITIANOVA EB, MATEEV PS, PEURALA SH, et al. Footprint peak time and functional ambulation profile reflect the potential for hemiparetic gait recovery. Brain Inj. 2005;19(8):623-631. [42] RUSU L, PAUN E, MARIN MI, et al. Plantar pressure and contact area measurement of foot abnormalities in stroke rehabilitation. Brain Sci. 2021;11(9):1213. [43] PERRY J, BURNFIELD JM. Gait Analysis: Normal and Pathological Function. Gait Analysis: Normal and Pathological Function, 2010. [44] RAJA B, NEPTUNE RR, KAUTZ SA. Coordination of the non-paretic leg during hemiparetic gait: expected and novel compensatory patterns. Clin Biomech (Bristol, Avon). 2012;27(10):1023-1030. [45] OTTER ARD, GEURTS ACH, MULDER T, et al. Abnormalities in the temporal patterning of lower extremity muscle activity in hemiparetic gait. Gait Posture. 2007;25(3):342-352. [46] LIN PY, YANG YR, CHENG SJ, et al. The relation between ankle impairments and gait velocity and symmetry in people with stroke. Arch Phys Med Rehabil. 2006;87(4):562-568. [47] CRUZ TH, LEWEK MD, DHAHER YY. Biomechanical impairments and gait adaptations post-stroke: multi-factorial associations. J Biomech. 2009;42(11): 1673-1677. [48] ROCHE N, BONNYAUD C, GEIGER M, et al. Relationship between hip flexion and ankle dorsiflexion during swing phase in chronic stroke patients. Clin Biomech (Bristol, Avon). 2015;30(3):219-225. [49] WIKSTR M J, GEORGOULAS G, MOUTSOPOULOS T, et al. Intelligent data analysis of instrumented gait data in stroke patients-a systematic review. Comput Biol Med. 2014;51:61-72. [50] ENI H, APOORVA R, MADALINA F, et al. Machine learning in human movement biomechanics: best practices, common pitfalls, and new opportunities. J Biomech. 2018;81:1-11. [51] OLNEY SJ, GRIFFIN MP, MCBRIDE ID. Multivariate examination of data from gait analysis of persons with stroke. Phys Ther. 1998;78(8):814-828. [52] MILOVANOVI I, POPOVI DB. Principal component analysis of gait kinematics data in acute and chronic stroke patients. Comput Math Methods Med. 2012; 2012:649743. [53] BOUDARHAM J, ROCHE N, PRADON D, et al. Variations in kinematics during clinical gait analysis in stroke patients. PLoS One. 2013;8(6):e66421. [54] LAU HY, TONG KY, ZHU H. Support vector machine for classification of walking conditions of persons after stroke with dropped foot. Hum Mov Sci. 2009;28(4): 504-514. [55] WANG FC, CHEN SF, LIN CH, et al. Detection and classification of stroke gaits by deep neural networks employing inertial measurement units. Sensors (Basel). 2021;21(5):1864. [56] MULROY S, GRONLEY JA, WEISS W, et al. Use of cluster analysis for gait pattern classification of patients in the early and late recovery phases following stroke. Gait Posture. 2003;18(1):114-125. [57] KIKKERT LHJ, GROOT MHD, CAMPEN JPV, et al. Gait dynamics to optimize fall risk assessment in geriatric patients admitted to an outpatient diagnostic clinic. PLoS One. 2017;12(6):e0178615. [58] PUNT M, BRUIJN SM. Characteristics of daily life gait in fall and non fall-prone stroke survivors and controls. J Neuroeng Rehabil. 2016;13(1):67. [59] WEI TS, LIU PT, CHAGN LW, et al. Gait asymmetry, ankle spasticity, and depression as independent predictors of falls in ambulatory stroke patients. PLoS One. 2017;12(5):e0177136. [60] O’REILLY C, PLAMONDON R, LEBRUN LH. Linking brain stroke risk factors to human movement features for the development of preventive tools. Front Aging Neurosci. 2014;6:150. |
| [1] | Liu Xinyue, Xing Xinyang, Huo Hongfeng. Differences in human dynamic stability during walking under different cognitive loads [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(9): 1335-1339. |
| [2] | Liu Jinyu, Zhang Hanshuo, Cui Hongpeng, Pan Lingzhi, Zhao Boran, Li Fei, Ding Yu. Finite element biomechanical analysis of minimally invasive treatment of cervical spondylotic myelopathy and accurate exercise rehabilitation [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(9): 1359-1364. |
| [3] | Zhang Lichuang, Gao Huali, Wang Jingchao, Lin Huijun, Wu Chonggui, Ma Yinghui, Huang Yunfei, Fang Xue, Zhai Weitao. Effect of tendon manipulation with equal emphasis on muscles and bones on accelerating the functional rehabilitation of quadriceps femoris after total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(9): 1383-1389. |
| [4] | Song Hehua, Wei Zairong. Diabetic peripheral neuropathy: research and therapy [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1278-1285. |
| [5] | Nie Chenchen, Su Kaiqi, Gao Jing, Fan Yongfu, Ruan Xiaodi, Yuan Jie, Duan Zhaoyuan, Feng Xiaodong. The regulatory role of circular RNAs in cerebral ischemia-reperfusion injury [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(8): 1286-1291. |
| [6] | Xiong Bohan, Yu Yang, Lu Xiaojun, Wang Xu, Yang Tengyun, Zhang Yaozhang, Liao Xinyu, Zhou Xiaoxiang, He Lu, Li Yanlin. Research progress in promoting tendon to bone healing during anterior cruciate ligament reconstruction [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(5): 779-786. |
| [7] | Li Shihao, Li Qi, Li Zhen, Zhang Yuanyuan, Liu Miaomiao, Ouyang Yi, Xu Weiguo. Plantar pressure and gait analysis in patients with anterior cruciate ligament injury and reconstruction [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(4): 626-631. |
| [8] | Wu Tong, Yin Caiyun, Zhao Mingzhe, Zhu Yishen. Application of functional peptides for biomedical diagnosis [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(3): 478-485. |
| [9] | Quan Meilin, Liu Qi, Chen Xi, Deng Xiaobo, He Kechen, Liu Yanli. Application of improved geodesic active contour model in kidney CT image segmentation [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(2): 171-176. |
| [10] | Zhang Qian, Bian Minjie, He Qin, Huang Dongfeng. Predicting vascular mild cognitive impairment based on vascular risk factors: construction and application of a support vector machine model [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(2): 287-292. |
| [11] | Hu Fei, Wang Jie. Safety and efficacy of mesenchymal stem cells in the treatment of ischemic stroke: a meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(1): 76-82. |
| [12] | Zhao Jing, Liu Xiaobo, Zhang Yue, Zhang Jiaming, Zhong Dongling, Li Juan, Jin Rongjiang. Visualization analysis of neuromuscular electrical stimulation therapy based on CiteSpace: therapeutic effects, hot spots, and developmental trends [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(8): 1234-1241. |
| [13] | Tang Wenjing, Wu Siyuan, Yang Chen, Tao Xi. Inflammatory responses in post-stroke depression [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(8): 1278-1285. |
| [14] | Liu Gang, Ma Chao, Wang Le, Zeng Jie, Jiao Yong, Zhao Yi, Ren Jingpei, Hu Chuanyu, Xu Lin, Mu Xiaohong. Ankle-foot orthoses improve motor function of children with cerebral palsy: a Meta-analysis based on 12 randomized controlled trials [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(8): 1299-1304. |
| [15] | Fang Xiaolei, Leng Jun, Zhang Chen, Liu Huimin, Guo Wen. Systematic evaluation of different therapeutic effects of mesenchymal stem cell transplantation in the treatment of ischemic stroke [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(7): 1085-1092. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||