2.1 胫骨假体排列对膝关节生物力学的影响 单髁置换系统中,胫骨假体作为胫骨侧的重要组成部分,其安装位置和角度的准确性对整个手术的成功与否以及术后患者的康复效果起着决定性作用。胫骨假体在冠状面(包含内外翻、内外移)、矢状面(后倾角)以及轴位(内外旋)的不同排列情况,会显著改变膝关节的生物力学环境。
2.1.1 胫骨假体冠状面排列对膝关节应力分布的影响
(1)固定平台胫骨假体冠状面排列:市面上单髁假体多样,衬垫与股骨假体接触面的一致性差异会致使置换后膝关节应力分布改变。术后胫骨平台内侧骨折、衬垫脱位是常见的失败原因,多由于假体安装位置不当引起。NIE等[10]选择了固定平台假体单髁置换进行有限元分析研究,建立了冠状面中单髁置换胫骨假体倾斜度的5种不同模型(中立,内翻3°,内翻6°,外翻3°,外翻6°)。与外侧间室相比,内侧的胫骨假体具有更大的弹性模量。因此,与健康膝关节模型相比,胫骨假体下方小梁骨中的应力急剧下降。他们的研究结果发现,在置入胫骨假体后,胫骨近端的应力分布发生了变化,中立位和内翻3°单髁置换模型分布在胫骨内侧平台的应力比其他3种单髁置换模型(内翻6°,外翻3°,外翻6°)更大;值得注意的是,内翻3°单髁置换模型中胫骨内侧平台的压力比中立位单髁置换模型更均匀,中立位以及内翻3°的单髁置换模型胫骨内侧平台的应力传导途径相似,且比其他3种单髁置换模型更为明显。
在胫骨前内侧平台,5种单髁置换模型的平均应力值均低于健康模型。在胫骨后内侧平台中,内翻6°、外翻3°和外翻6°放置单髁置换模型在前外侧和后外侧胫骨平台的平均应力值高于中立和 3°内翻放置的单髁置换模型,因此其内、外侧间室载荷不平衡。中立位和内翻3°放置的单髁置换模型的平均应力值比其他3种单髁置换放置更接近健康模型,内、外侧间室载荷更平衡。因此,表明冠状面上胫骨假体的中立和内翻3°排列在内侧和外侧间室之间具有更好的应力分布。综上,NIE等[10]认为胫骨假体冠状面上中立位和内翻3°可能是单髁置换的最佳放置方式,与INNOCENTI等[11]的研究结果一致。由于过度的矫正可能导致外侧间室的更高应力和置入物下的应力遮挡,将增加单髁置换失败的风险。因此,KANG等[12]更推荐单髁置换术中采用冠状面中立位或小于内翻3°,以减少术后并发症、延长置入物寿命。
(2)活动平台胫骨假体冠状面排列:赵鸣昕[13]聚焦于研究衬垫形状与假体安装位置对膝关节应力分布的影响,选用活动平台单髁假体,分别模拟了中立位、内翻3°、内翻6°、外翻3°、外翻6°共5种放置,创建A、B型衬垫单髁置换假体模型,A 型衬垫与股骨假体接触面积是498.90 mm2,B型衬垫是256.08 mm2。在轴向载荷下,A型衬垫的接触压力、前叉韧带的等效应力及外侧半月板的接触压力均低于B型;A型在内翻3°时,衬垫变形及各项应力参数(含胫骨等效应力)在5种安装位置中均为最小。外侧间室骨关节炎是内侧活动平台单髁置换后的主要并发症且与外侧间室应力增加密切相关。WEN等[14]研究显示,外翻3°模型中股骨和胫骨软骨接触应力及负荷百分比最高,与内翻 3°对比有显著增加,结论为轻微内翻有可能预防内侧活动平台单髁置换中的外侧间室骨关节炎,而冠状面胫骨假体内翻4°至外翻4°的倾斜不会是外侧间室骨关节炎的危险因素。ZHU等[15]的有限元研究也发现单髁置换中活动平台胫骨假体内翻4°至外翻4°时可获得了良好的应力分布。但SASATANI等[16]建议胫骨假体最佳排列为冠状面中立位。虽然以上研究因研究方法及研究对象的自身因素不同,得到的结论略有不同,但胫骨假体最好控制在内翻4°至外翻4°内却是一致的共识。
2.1.2 胫骨假体矢状面排列对膝关节应力分布的影响
(1)固定平台胫骨假体矢状面排列:众所周知,尽管胫骨假体的不同后倾对膝关节功能的影响不同,但学者和临床医生对于最佳截骨角度仍然存在很不同的看法[17]。KANG等[18]基于中立位置(胫骨后倾7°),从-1°-15°,胫骨后倾每增加2°建立1个模型,共建立了-1°,1°,3°,5°,7°,9°,11°,13°,15°等9个有限元模型,结果发现,随着胫骨后倾的增加,外侧关节软骨的接触应力增加,而衬垫上的接触应力降低。因此,他们认为在胫骨后倾平均值(7°)±2°范围内不会对结果产生生物力学影响。
屈亚飞[19]利用单髁置换假体有限元分析与磨损预测模型,模拟不同胫骨假体矢状面后倾角(0°-7°)的安装误差,探究其对衬垫接触力学及磨损的影响。结果显示,与0°后倾角相比,1°,3°,5°,7°后倾角下,衬垫范式等效应力降幅分别为0.3%,1.0%,1.8%及3.7%,接触应力变化为+0.5%,-0.2%,-1.0%及-1.0%,表明后倾角增加对衬垫应力影响有限;同时,衬垫线性磨损深度分别降低0.4%,17.8%,19.2%及20.6%,体积磨损量减少6.5%,24.5%,30.9%及34.3%,显示后倾角增大能减小磨损面积、最大线性磨损深度及体积磨损量。因此,建议胫骨假体后倾角设为3°-7°,以优化应力分布、降低磨损。
张伟光[20]利用有限元方法对膝关节建模,研究固定平台单髁置换术中胫骨假体最佳后倾角,通过模拟固定平台单髁置换,得出不同后倾角(3°,5°,7°)的术后模型,评估相关结构的接触应力等情况。结果发现,在膝关节伸直位和屈曲30°两种位置中,胫骨假体后倾3°时,股骨假体与垫片的接触应力峰值、胫骨皮质骨和松质骨的Von Mises应力最大,后倾7°时相关应力最小,5°时较7°略有增加,但与3°差异较大。所以,该研究认为固定平台单髁膝关节置换术中,胫骨假体后倾 5°与7°时,假体间接触应力与相对位移较小,3°后倾接触应力明显增大,建议医生后倾5°或7°放置胫骨假体,可获得比3°更好的静态生物力学结果,有利于降低出现术后假体松动、外侧间室骨关节炎进展等并发症的风险,延长假体寿命。YUAN等[17]的研究也证明了当胫骨假体后倾> 7°时,外侧间室胫骨平台软骨的最大接触压力将增加,可能加速外侧间室骨关节炎的进展。
KANG等[18]、屈亚飞[19]、张伟光[20]均采用有限元方法对膝关节建模,研究固定平台单髁膝关节置换术中胫骨假体最佳后倾角。但首先选取的研究对象不同,KANG等[18]和张伟光[20]均选取年轻男性志愿者,主要关注后倾角增加对外侧软骨的负面影响;而屈亚飞[19]的研究对象不明确,主要研究胫骨假体后倾角变化对固定平台单髁置中聚乙烯衬垫磨损的影响。KANG等[18]的动态模型更贴近真实生理,但过度简化软组织;而张伟光[20]的静态分析临床操作性强,但无法捕捉步态周期中的应力波动,可能误导后倾角度数的推荐值;屈亚飞[19]的磨损模型更先进,但基于体外实验,忽略体内滑液润滑因素。最终KANG等[18]认为后倾角在(7±2)°以内无显著影响,其主要强调防止对侧间室应力过大,预防外侧间室骨关节炎的进展,减少患者翻修的概率;而张伟光[20]认为要避免后倾3°,推荐后倾5°-7°(3° 应力显著升高);屈亚飞[19]则推荐后倾角3°-7°(7°磨损最低,0°磨损最高)。他们结论的临床矛盾主要在于“预防对侧退变”与“延长假体寿命”的优先级之争。因此,临床中应结合患者年龄、假体类型及对侧间室状态,对年轻活动量大者,优先选择后倾5°-7°(防磨损);对老年或外侧软骨薄弱者,严格控制在7°以内(防退变)。
(2)活动平台胫骨假体矢状面排列:KOH等[21]应用有限元分析来评估活动平台单髁置换中胫骨后倾聚乙烯衬垫和关节软骨上下表面接触应力以及施加在前交叉韧带上力的影响。基于这种方法,在正常行走条件下开发和分析了-1°,1°,3°,5°,7°,9°和11°的胫骨后倾的7个有限元模型,结果表明,随着胫骨后倾的增加,衬垫上表面和下表面的最大接触应力减小,然而外侧关节软骨上的最大接触应力和施加在前交叉韧带上的力增加。外侧间室所承受的高接触应力水平以及前交叉韧带所受的拉力增加,可能会诱发外侧间室内骨关节炎的逐步恶化,并可能导致前交叉韧带的损伤[22]。因此,他们认为外科医生应根据患者的初始韧带状况、年龄和机械轴,选择最佳的胫骨后倾,而不是无条件地选择活动平台单髁置换中胫骨后倾角度小于7°。而朱广铎等[23-24]通过有限元分析方法,在此基础上建立不同胫骨假体后倾角度的单髁置换有限元模型,分析实验结果发现增大胫骨假体后倾可使胫骨后内侧皮质及松质骨应力逐渐增加,且增大了外侧间室载荷和软骨接触应力,而胫骨前倾使胫骨前内侧皮质应力明显增加,认为活动平台单髁置换中选择0°-7°胫骨假体后倾较为合理。
另外,SUZUKI等[25]回顾分析了接受活动平台单髁置换的54例受试者的71个膝关节,发现屈曲角度(120°-90°)受胫骨后倾影响,而胫骨后倾不会影响活动平台单髁置换的膝关节屈曲角度,这表明不应过度增加胫骨后倾的程度以避免关节松弛及衬垫脱位,建议胫骨后倾小于7°。但WU等[26]也回顾性分析了胫骨后倾对活动平台单髁置换后短期预后的影响,推荐3°-8°之间的胫骨后倾以改善活动型单髁置换的膝关节功能。
综上,KANG等[18]基于有限元模型,关注生物力学机制(应力分布、韧带负荷),但忽略了个体解剖变异和术后动态适应。WU等[26]的临床回顾性研究,依赖术后影像和功能评分,可能遗漏生物力学细节(如前交叉韧带微观损伤)。SUZUKI等[25]的研究术中直接测量关节间隙,结合短期随访,但排除不稳定病例,可能低估后倾角对并发症的影响。KANG等[18]发现后倾角增加显著提高前交叉韧带负荷,但WU等[26]和SUZUKI等[25]的研究未直接评估前交叉韧带状态。有限元模型提示≥7°增加前交叉韧带损伤的风险,但临床研究中3°-8°患者功能更优,可能因生物力学风险(如前交叉韧带损伤)需长期随访才能显现。不同研究因方法学差异、测量指标和样本特征导致结论分歧。KANG等[18]的生物力学警示与WU等[26]的临床建议需通过长期随访和个体化分析调和。当前临床共识是后倾角应控制在3°-8°,但需警惕> 7°可能增加的生物力学风险,尤其在前交叉韧带功能不全或高活动需求患者中。
2.1.3 胫骨假体轴位排列对膝关节应力分布的影响
活动平台胫骨假体轴位排列:胫骨假体的轴位排列对于单髁置换后膝关节功能和假体寿命有明显的影响。粟智远[27]基于有限元分析软件模拟不同胫骨假体轴位旋转角度(内旋9°,内旋6°,内旋3°,外旋3°,外旋6°,外旋9°)的单髁置换术后膝关节模型,通过有限元仿真计算胫骨的位移距离与体外实验数据相比较,结果显示,外旋3°时聚乙烯垫片接触应力最小,轴位旋转变化会增加应力影响假体寿命;外旋 9°时股骨假体后移距离最小,外旋 3°时内移距离最小,过度旋转影响膝关节屈伸;中立位时胫骨内侧皮质骨峰值Von Mises应力最小,外旋或内旋超过6°应力明显增大。综合这些结果得出,活动平台单髁置换中,胫骨假体轴位旋转在中立位至外旋3°之间生物力学和运动学表现更好,有望减少聚乙烯垫片磨损、胫骨假体松动和术后膝关节疼痛等并发症,提高治疗效果并延长假体寿命。
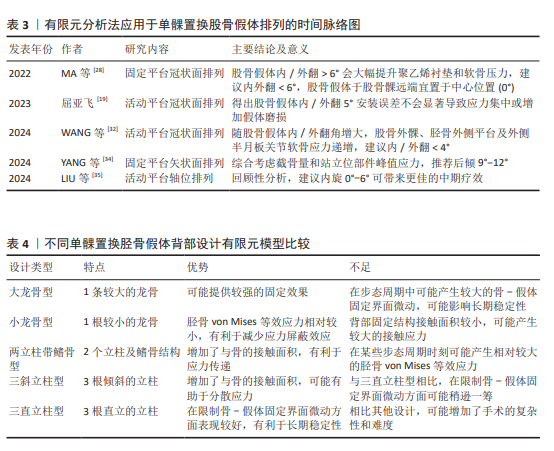
2.1.4 小结 有限元分析法在单髁置换胫骨假体放置领域的应用进展见表1,2。综上研究结果,提示固定平台假体单髁置换中推荐胫骨假体冠状面排列为0°(中立位),后倾角5°-7°;活动平台假体单髁置换中,胫骨假体冠状面排列内翻4°至外翻4°,后倾3°-7°,轴位旋转为0°(中立位)至外旋3°。
 2.2 股骨假体排列对膝关节生物力学的影响
2.2 股骨假体排列对膝关节生物力学的影响 目前研究更多地关注单髁置换期间胫骨假体的内翻和后倾,而对股骨假体冠状位的内翻和外翻关注相对较少。
2.2.1 股骨假体冠状面排列对膝关节应力分布的影响
(1)固定平台股骨假体冠状面排列:MA等[28]确立了股骨假体标准位:覆盖最大截骨面,后倾5°,无内外翻及轴向旋转,保持关节线高度不变,此标准位覆盖股骨内侧髁中心及后髁远端,冠状面垂直于胫骨假体。MA等[28]采用1 mm甲基丙烯酸甲酯骨水泥填充模拟,构建单髁置换有限元模型(0°标准位),基于此,创建了内/外翻3°,6°,9°及内/外侧移位1,3,5 mm的13个有限元分析模型。他的研究结果显示,聚乙烯衬垫应力高于软骨,归因于材料参数差异(聚乙烯杨氏模量为软骨56倍),表明软骨能更有效转化应力为弹性势能[29]。内/外翻模型中,聚乙烯衬垫应力随倾斜角增大而增加,应力集中加剧;内翻增加外侧间室软骨应力,外翻则减少,可能与聚乙烯应力点移动及载荷转移相关,或受内侧副韧带力量影响[30]。胫骨假体下松质骨应力变化与聚乙烯衬垫表面一致,皮质骨因应力遮挡和高弹性模量承担更大的应力[31]。内/外移模型中,股骨假体向外侧平移时,聚乙烯衬垫及胫骨松质骨应力增加,外侧间室软骨应力减少,内侧间室应力变化趋势相反。在力学敏感性上,松质骨变化最显著,其次为软骨和聚乙烯。据此推测,股骨假体内侧排列不良可能导致外侧骨关节炎,外侧排列不良则加剧聚乙烯磨损,甚至导致假体松动[31]。
标准位置单髁置换有限元模型中,据有限元分析软件计算得出各部位的应力变化,可知股骨假体处于标准位置时衬垫上表面的等效应力峰值和高应力值最小,其中高应力值为(17.25±1.05) MPa;在内外翻模型中,与标准位置相比,高应力值的统计学意义出现在假体内外翻 6°(P < 0.05);内外翻 6°的高应力值分别为(18.83±1.16) MPa 和(18.73±1.18) MPa。
假体内外翻的过程中内翻/外翻倾角> 6°聚乙烯衬垫表面应力会大幅提升,而内翻时应力的增幅小于外翻。内翻时高应力值的最大值为(19.47±1.43) MPa,
出现在内翻 12°;外翻时高应力值的最大值为(20.79±2.05) MPa,出现在外翻12°;内/外翻12°时则出现应力集中最大值。
因此MA等[28]指出,单髁置换中股骨假体冠状面内翻或外翻倾角> 6°会大幅提升聚乙烯衬垫压力,内翻> 6°则显著增大软骨表面压力。外侧移位导致聚乙烯衬垫表面压力上升,内侧移位则可能增加软骨压力。股骨假体于股骨髁远端适宜放置于中心位置。
(2)活动平台股骨假体冠状面排列:WANG等[32]构建了13个模型,涵盖标准位(内/外翻0°)及内/外翻2°-12°,研究揭示,随股骨假体内/外翻角增大,股骨外髁、胫骨外侧平台及外侧半月板关节软骨应力值递增;内/外翻角< 4°时,股骨外侧髁、胫骨外侧平台及外侧半月板应力已高于标准位;4°时,外侧室软骨及外侧半月板应力显著上升。这些结果与GAUDIANI等[33]和KANG等[30]得出的结论一致,可能是由于股骨假体的放置角度不当造成的。具体来说,股骨假体内翻/外翻角超过6°可能会增加外侧间室软骨和半月板不良生物力学变化的风险,从而恶化患者的整体临床结果。但他们的发现与MA等[28]报告的结果不一致,可能是因为有限元分析的患者不同,MA等[28]选择健康的成年志愿者进行有限元分析,得出的结果缺乏可靠性。
WANG等[32]在ANSYS中对13种有限元模型进行了仿真,验证了解析计算的收敛性。沿股骨机械轴向胫骨远端施加1 000 N的集中力载荷后,得到了股骨外侧软骨表面、外侧半月板和胫骨外侧平台的应力分布结果,收集所有相关数据导入SPSS统计软件进行分析,发现随股骨假体内/外翻角增大,聚乙烯衬垫及胫骨假体下松质骨表面应力值亦上升;内/外翻角< 4°时,股骨外侧髁软骨、胫骨外侧平台软骨和外侧半月板表面应力值更高,但差异无显著性意义(P > 0.05);然而,内/外翻角> 4°时,胫骨假体下聚乙烯衬垫和松质骨表面的表面应力值显著高于股骨假体(P < 0.001);同时,内/外翻角> 4°时,外侧腔室软骨和外侧半月板上的应力强度也显著增加(P < 0.001)。综上可知,4°为关键内/外翻角度,< 4°时应力分布无统计学差异,> 4°时聚乙烯衬垫、胫骨假体下松质骨、股骨外侧髁软骨、胫骨外侧平台软骨和外侧半月板表面应力值显著增高,应力分布集中,可能加速衬垫磨损、胫骨假体松动及外侧间室骨关节炎的发展。
因此,他们建议单髁置换中股骨假体内/外翻角应控制在< 4°。同时,屈亚飞[19]的研究集成了有限元分析与磨损预测模型,并与个体化单髁置换骨肌多体动力学模型相结合,分析得出股骨假体5°内外翻安装误差不会显著导致应力集中或增加假体磨损。
2.2.2 股骨假体矢状面排列对膝关节应力分布的影响
固定平台股骨假体矢状面排列:YANG等[34]遵循单髁置换指南,选用适当尺寸的固定平台假体,于0°-15°屈曲范围内(间隔3°)及-2°和17°(超出指南推荐)构建8个模型,探究各组件生物力学变化。研究以截骨量和部件峰值应力为基准,发现12°时衬垫与胫骨假体峰值应力较低,且各角度下胫骨与外侧半月板间峰值应力差异不显著。鉴于术中安装位置的不确定性,9°时部件应力峰值中等,且截骨量亦适中。据此,YANG等[34]认为,综合考虑截骨量和站立位部件峰值应力,9°-12°为股骨假体矢状面安装的较优角度。经查阅文献,活动平台股骨假体矢状面排列相关研究匮乏,故不在此讨论,可作为未来的研究方向之一。
2.2.3 股骨假体轴位排列对膝关节应力分布的影响
活动平台股骨假体轴位排列:在临床研究中,LIU等[35]回顾了124例因膝关节内侧骨关节炎行单髁置换术的患者,根据股骨内/外旋角度分为6组:正常组(内旋0°-6°;外旋-6°-0°)、轻度异常组(内旋6°-10°;外旋-10°至-6°)、严重异常组(内旋> 10°;外旋< -10°),经12个月随访,记录并发症并比较术前术后运动范围、疼痛目测类比评分和膝关节协会评分。术前6组间运动范围、疼痛目测类比评分、膝关节协会临床评分和膝关节协会功能评分无显著差异;术后1年均显著改善,且正常内旋组(0°-6°)优于其他组,差异有显著性意义;卡方分析进一步显示,术后12个月,正常组运动范围和膝关节协会功能评分优于内/外旋异常组。结果表明,单髁置换中股骨假体内旋角控制在0°至内旋6°间可带来更佳中期疗效。股骨假体排列相对胫骨假体排列不受临床重视,轴位旋转角度有关研究更是稀缺,仅有上述LIU等[35]回顾性分析了活动平台单髁置换中股骨假体轴位旋转对患者术后膝关节功能的影响。未来可利用有限元分析技术验证股骨假体轴位旋转对膝关节应力分布的影响与术后膝关节功能的影响是否一致,也可进一步探讨固定平台单髁置换中股骨假体轴位旋转对齐对膝关节应力分布的影响。
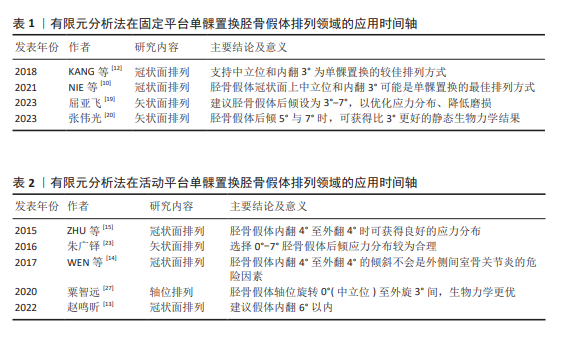
2.2.4 小结 综上所述,提示固定平台假体单髁置换中,推荐股骨假体冠状面排列为股骨髁远端中心0°(中立位),矢状面排列为后倾9°-12°;活动平台假体单髁置换中,股骨假体冠状面排列为内翻4°至外翻4°,轴位旋转为0°(中立位)至内旋6°。对单髁置换股骨假体排列的探讨归纳如表3。
2.3 术后关节线对膝关节生物力学的影响 关节线的恢复对于全膝关节置换术后的功能结果很重要[36]。膝关节生物力学需要尽可能恢复正常,关节线抬高会导致膝前疼痛、关节活动度降低、髌骨低位、中度屈曲不稳定和髌腱撞击[36],同样,对于单髁置换来说维持正常的关节线也非常重要[37]。临床研究发现关节线降低≥2 mm的患者胫骨假体松动的风险很高[38]。
KANG等[39]利用有限元法构建了活动平台单髁置换模型,对胫骨衬垫和外侧间室关节软骨中的接触压力进行分析,以说明关节线保留相关的潜在风险,研究结果表明,活动平台假体单髁置换中关节线保留对手术效果至关重要,关节线升高和降低分别增加和降低了聚乙烯衬垫最大接触压力,外侧间室关节软骨则相反。KWON等[37]对固定平台假体单髁置换的有限元分析研究也证实了关节线保留的重要性。
熊守林等[40]运用有限元分析模型探究了单髁置换假体关节线安装高度误差对胫骨衬垫寿命的影响,该研究结合单髁置换骨肌多体动力学、有限元分析及磨损预测模型,深入分析7种关节线高度下固定式单髁置换假体的术后衬垫状态,包括接触力学特性、滑移距离、磨损深度及体积等。结果表明,随关节线高度增加,膝关节内侧接触力及前后平移运动增强,衬垫应力指标、滑移距离、磨损深度及体积均随之上升,且磨损部位向后部迁移;与0 mm关节线高度相比,其他高度下的磨损量变化明显,0至-6 mm区间内磨损深度与体积减小,0-6 mm区间内则大幅增加。因此,单髁置换假体关节线安装误差对衬垫磨损寿命有显著影响,建议临床医生在术中应将关节线高度误差控制在-2-2 mm范围内,以确保手术效果与关节功能稳定[19,40]。
基于上述研究,有限元分析技术通过术前患者特异性建模与生物力学模拟,为单髁膝关节置换术中关节线高度的精确控制提供关键支持。具体而言,术前通过CT/MRI数据构建膝关节三维模型,模拟不同关节线高度(±6,±4,±2,0 mm)下的接触压力分布与磨损风险,如KANG等[39]发现+6 mm时衬垫接触压力增加49.3%;熊守林等[40]研究显示+6 mm磨损体积增加35.7%),据此优化截骨深度与衬垫厚度,目标将误差控制在±2 mm以内,否则,关节线升高导致内侧副韧带张力增加,可能导致韧带过度拉伸或术后疼痛;外侧间室软骨应力集中,可能加速外侧间室骨关节炎进展;关节线降低可引起内侧副韧带张力降低,可能导致膝关节内侧松弛,活动度过大,可能加速假体磨损或脱位风险。术中通过导航系统将有限元分析规划参数(如截骨导板定位、衬垫匹配)转化为实际操作,结合实时影像验证关节线位置;术后通过影像学与动力学随访验证模型预测准确性。有限元技术通过量化接触应力、磨损偏移等生物力学影响,指导术中以毫米级精度恢复自然关节线高度,从而降低假体失效风险,延长使用寿命。
2.4 有限元分析在单髁置换不同类型假体比较和假体改进方面的应用 伴随单髁置换生物力学进展与手术理念革新,单髁置换假体持续迭代。为优化患者术后运动功能及提升假体存活率,采用有限元分析技术模拟设计与改进单髁置换假体,评估患者预后,成为实验测试的替代方案,显著降低成本与时间。KOH等[41]使用相同的股骨假体开发了3种不同的设计:通常用于固定平台单髁置换的平底设计、解剖模拟设计和与高解剖一致性设计,他们的研究发现,高解剖一致性和接触应力的降低极大地改善了衬垫磨损,但会导致前后和内外旋转运动学受限。因此,在固定平台假体单髁置换中建议采用平底或解剖模拟设计的衬垫。随后,KOH等[42]运用有限元分析评估了不同胫骨-股骨适配度的定制活动平台单髁置换对膝关节自然运动学的影响,对比平底设计、解剖模拟设计和与高解剖一致性设计的3种衬垫,结果表明在活动平台单髁置换中,推荐采用解剖模拟或高解剖一致性设计的衬垫,术后膝关节运动功能接近正常。
马张稳等[43]的研究聚焦单髁置换胫骨托盘背部设计对单髁膝关节置换骨-假体固定界面生物力学的影响,并构建了单髁置换有限元模型,以膝关节行走关节载荷与运动为边界条件,对比大龙骨型、小龙骨型、两立柱带鳍骨型、三斜立柱型和三直立柱型设计下胫骨von Mises等效应力、骨-假体固定界面接触应力与微动差异。不同单髁置换胫骨假体的背部设计特点、优势和不足见表4。各类型之间对比,两立柱带鳍骨型胫骨托盘设计有利于骨应力的传递,获得较小的固定界面微动;直立柱型设计相比斜立柱更有利于接触应力的分布、骨应力传递和限制固定界面微动。综合而言,为提升胫骨假体长期固定效果,单髁置换胫骨托盘设计应着重两直立柱带鳍骨或小龙骨组合,以此平衡应力传递和微动,保障假体稳定并降低无菌性松动风险。
单髁置换术后易出现胫骨后侧骨皮质断裂(始于龙骨槽处),且胫骨假体立柱长度影响膝关节生物力学。张凯等[44]构建了健康膝关节与单髁假体有限元分析模型,对比常规使用的33.2 mm立柱,设立了8种长度(31-34.5 mm以0.5 mm递进)的胫骨假体立柱,结果显示,33 mm立柱时胫骨、前交叉韧带、外侧半月板及股骨假体应力最小,其余部件应力亦低;鉴于受试者胫骨内侧平台前后径
53 mm,推荐立柱长度占前后径约62%为最佳,低于易致假体无菌性松动,高于则可能引发胫骨前后端骨皮质断裂。
另外,有限元分析除了应用于验证改进单髁置换假体形状是否可以降低无菌性松动及假体周围骨折风险外,针对新出现的无水泥固定单髁置换假体也广泛开展了有限元分析研究。研究表明,在无水泥单髁置换中,集中载荷传递及优化固定特征可减少骨与假体界面的微动,为改善单髁置换固定效果提供了新思路[45-46]。
2.5 有限元分析在单髁置换假体周围骨折危险因素方面的应用 单髁置换术后假体周围骨折虽然罕见,但也是可能的并发症之一,需要复杂的翻修手术及限制患者活动[47],通常表现为单髁置换胫骨假体下方的胫骨内侧平台应力性骨折,随着病情的发展,将导致胫骨假体稳定性松动、胫骨平台塌陷和进行性内翻畸形。
CHUI等[48]通过有限元分析技术构建了胫骨截骨导板固定销4种针孔位置组合模式,结果发现,靠近胫骨近端平台内侧边缘的针孔与最高应力(27.67 MPa)相关,更可能导致胫骨内侧骨折;相反,沿胫骨结节附近中心轴放置的针孔应力最低(1.71 MPa)导致骨折的风险较低。所以CHUI等[48]认为,当采用标准的2个固定销方法时,沿机械轴放置的2个固定销是骨折风险最低的组合。对于骨质疏松患者,可以考虑仅沿机械轴使用1个销钉来固定胫骨截骨导板,以进一步降低骨折风险。但随后侯增涛等[49]的研究发现避免在中心带放置孔对骨质疏松症患者是相对安全的,因为骨材料的疲劳寿命和应力大小的非线性关系,更小的峰值应力意味着更长的疲劳寿命。所以侯增涛等[49]推荐:单髁置换中应先打靠近力线远端孔,如果发生振动,则在中心带的中心位置打近端孔。同时,应该避免在靠近胫骨平台内侧边缘位置打近端孔,可以降低假体轴位骨折的风险
另外,在不同人群以及个体之间胫骨平台的尺寸、髁间棘的大小均存在着明显的差异,而当前越来越多的研究报道开始着重关注患者自身胫骨的形态与大小因素,因为这些因素对假体周围预后不良有着不可忽视的影响[50]。单髁置换后因内侧胫骨平台下方骨量渐少,且越靠近平台内侧下方骨量越少,故对假体支撑渐弱。与此同时,内侧胫骨平台越往内侧悬出,所承受之力越大,进而容易引发胫骨平台劈裂骨折[51]。YOSHIKAWA等[52]提出用内侧髁间棘线对内侧胫骨平台的悬出进行评价,认为若内侧髁间棘线超出骨干皮质范围,则为过度悬出。王子呓等[53]收集100例膝骨关节炎患者的膝关节数据,根据内侧髁间棘线与胫骨轴线垂直距离与胫骨横径的比值分组,构建了10%,12%,14%,16%,18%这5种不同内侧髁间棘线悬出比例的固定平台膝关节模型,其研究结果认为应依据患者个体胫骨骨形态选择是否行单髁置换,可有效降低假体周围预后不良的风险。建议对于10%-14%悬出的膝骨关节炎患者行内侧固定平台单髁置换;内侧髁间棘线悬出> 16%且自身骨质条件较差,应慎重选择单髁置换;内侧髁间棘线悬出> 18%且患有骨质疏松、骨密度降低等骨质改变,不建议行单髁置换。
总的来说,外科医生术前根据患者胫骨形态制定相应的手术方式,术中先打靠近力线远端孔,如发生震动则在中心带的中心位置打近端孔来固定胫骨截骨导板,之后谨慎选择大于6 mm的胫骨切除术,可以进一步降低假体周围骨折风险及改善患者的预后。