Chinese Journal of Tissue Engineering Research ›› 2025, Vol. 29 ›› Issue (22): 4823-4831.doi: 10.12307/2025.452
Previous Articles Next Articles
Role and advantages of 3D printing technology in stomatology and maxillofacial surgery restoration and reconstruction
Song Yufei, Cheng Huanzhi, Fan Haixia, Hou Meng
- Stomatology Department of Jining Medical University, Jining 272067, Shandong Province, China
-
Received:2024-04-01Accepted:2024-06-11Online:2025-08-08Published:2024-12-06 -
Contact:Hou Meng, Stomatology Department of Jining Medical University, Jining 272067, Shandong Province, China -
About author:Song Yufei, Stomatology Department of Jining Medical University, Jining 272067, Shandong Province, China -
Supported by:2023 High-Level Scientific Research Project Cultivation Plan of Jining Medical University, No. JYGC2023KJ012 (to HM)
CLC Number:
Cite this article
Song Yufei, Cheng Huanzhi, Fan Haixia, Hou Meng. Role and advantages of 3D printing technology in stomatology and maxillofacial surgery restoration and reconstruction[J]. Chinese Journal of Tissue Engineering Research, 2025, 29(22): 4823-4831.
share this article
Add to citation manager EndNote|Reference Manager|ProCite|BibTeX|RefWorks

2.2 3D打印技术在口腔医学中的应用 3D打印技术的应用成功实现了将虚拟模型转化为真实的三维立体模型,这一技术的引入极大地简化了制造工艺,提高了治疗修复效率,并具有显著的社会效益。基于数字化的设计与制造可以提供更精确的诊断和细致的诊疗服务,为患者提供个性化的治疗策略。在口腔医学的众多学科中,3D打印技术具有明显的优势和广泛的应用,其具体应用主要有以下几个方面。 2.2.1 3D打印技术在口腔修复中的应用 牙体、牙列缺损修复:传统牙体、牙列缺损修复是根据患者牙体或牙列缺损状态,手工制作目标修复体,制作过程繁琐耗时且就诊次数多。而借助数字化3D打印技术,对患者口腔数据进行采集,经计算机辅助设计建模后即可打印出个性化的高精度修复体,极大程度缩短了患者就诊时间并提高了佩戴舒适性。然而在该技术的应用初期,由于打印材料单一,修复体在颜色选择、材料强度等方面存在局限性,患者适应证选择较窄,但随着打印技术和打印材料的不断进步,3D打印修复体在形态、颜色及强度上都有明显改善,同时患者对该技术的接受度及满意度逐渐增加。目前修复常用的3D打印材料主要包括金属、树脂及陶瓷材料。其中,陶瓷类材料常被应用于椅旁修复体的制作,BAUMGARTNER等[14]利用立体光刻陶瓷制造工艺制备出双轴弯曲强度可达430 MPa的二硅酸锂玻璃陶瓷样品,其威布尔模量数值大于10,说明该材料具有出色的机械性能和可靠性,可以满足牙冠修复体在精度和弯曲度方面的要求,弥补了修复体在边缘强度及适配度上的缺陷。LI等[15]研究表明,采用立体光刻技术制造的具有咬合全支撑结构的底座,可以为氧化锆材料提供更好的支撑和定位,有助于确保牙冠的准确度和适配度,并且在支撑结构移除后几乎无残留物,减少了后续加工和调整的需求。此外,光固化成型制造的氧化锆全瓷冠还具有良好的三维外形和临床适应性,易于还原复杂的牙齿形态与细节。在活动义齿的制作中,金属及树脂类材料常被用于打印义齿的支架及基托,并且能够显著提高义齿的密合度以及患者舒适度。CHEN 等[16]基于有限元的计算机辅助设计联合3D打印技术定制局部义齿,实现了义齿与口腔黏膜之间的均匀贴合;此外,树脂义齿基托与口腔黏膜之间的最大接触压力可降低近70%,减轻了义齿佩戴后的不适感及疼痛,在一定程度上避免了牙槽骨的吸收与退化。曾河清等[17]对选择性激光熔融技术与失蜡铸造技术在可摘局部义齿支架制作中的应用效果进行了分析,发现3D打印钴铬合金支架在固位性、适合性和稳定性方面的表现分别达到了55.81%,53.49%和58.14%,明显优于传统制作方法,并且佩戴3D打印义齿支架的患者满意度更高。 无牙颌修复:无牙颌修复因患者上下牙列咬合关系缺失,口腔内部缺乏可靠的解剖参考标志,软、硬组织修复范围较广,在功能重建、使用效率及舒适度等方面都存在一定的修复挑战,而其中的关键要素在于精确取模以及义齿的密合度,以确保义齿与口腔结构完美契合。在无牙颌患者的修复过程中,通过3D打印可实现对患者咬合关系的精准采集、合理的方案设计以及修复体的精确打印,从而提高修复效果[18]。王培燕[19]通过数字化技术制作的上颌全口义齿基托蜡型外形更加美观,并且可明显减少患者的复诊次数,满足患者对功能和美观的需求,验证了利用3D打印技术制作上颌全口义齿基托蜡型的可行性。JIANG等[20]开发了多树脂增材制造系统用于恢复完全无牙颌症患者的咀嚼和审美功能,与使用计算机辅助制造系统相比,3D打印义齿的制作速度可提升3倍,该义齿的抗弯强度提高了31.94%,说明此系统适用于制作完整义齿。 3D打印技术在口腔修复中的应用,见表3。 "


2.2.2 3D打印技术在种植中的应用 种植体:随着种植技术的不断发展,种植体的品牌、型号逐渐增多,目前的种植体仍是以柱状为主,表面经过喷砂、酸蚀等技术处理可以提高骨结合效率及种植体机械强度。3D打印技术可根据患者的解剖形态打印形状复杂的多孔种植体,满足生物和机械性能的要求,实现个性化种植。CHENG等[21]利用激光烧结技术构建表面粗糙度较高的低、中、高孔隙率三维结构植入体,动物实验证明,三维结构在保持良好结构的基础上有助于增强植入物与体内骨组织的整合度。BOLLMAN等[22]制造了相互连接的3D管状结构植入体,将基质细胞衍生因子1α覆盖于植入物表面并进行干细胞募集后,经手术移植到兔颅骨中,术后12周通过反向扭矩实验、茜素红染色分析植入物中的骨整合情况,证明了该结构具有募集干细胞以增强骨整合的能力。QIAN等[23]利用3D打印技术制备了钛/羟基磷灰石复合材料植入体,孔隙尺寸为50-150 μm,抗压强度可达(184.3±27.1) MPa,该植入体的微观结构和表面特性可以促进骨细胞附着和生长,并且复合材料中的羟基磷灰石具有类似骨组织的结构和成分,有助于牙周组织的生长与融合。但目前3D打印的种植体制作费用较为高昂,较少患者能够受益于这种新型治疗方案。 种植导板:种植导板是目前精确化种植的有效方法,但传统压膜式导板在精度及准度方面仍存在一定的误差,并且传统的导板材料可能有变形的风险。而3D打印技术联合计算机断层扫描及光学扫描可设计出理想的植体位置,通过选择合适的材料可提高导板的精确度,降低治疗和时间成本。目前利用3D打印的种植导板主要包括牙支持式导板、黏膜支持式导板、骨支持式导板及混合支持式导板。孙瑶等[24]建立椅旁设计制作牙支持式种植导板,发现固位良好的导板可高效完成种植体植入,并且获得了良好的预后效果。莫晖等[25]基于3D打印技术制作的新型金属镂空式导板,在种植手术中冷却效果良好且手术视野开阔,精确度也有所提高。而树脂类3D打印种植导板虽然也可确保种植体的精确位置,但精度还有待进一步提高[26]。 种植区骨增量手术:据相关数据统计,大部分患者在种植手术过程中常因牙槽骨骨量不足(尤其是上颌后牙区缺失易出现上颌窦气化和牙槽骨萎缩)需进行骨增量手术[27]。目前,一些骨增量手术主要以钛网为支架材料进行骨粉或生物材料的充填,但传统钛网边缘锐利,容易损伤口腔黏膜导致支架及材料暴露,影响组织愈合及手术效果。数字化3D打印的个性化支架边缘更平滑,外形设计更贴合解剖结构,具有更显著的骨增量效果。POLI等[28]研究共选择13例应用个性化钛网进行上颌或下颌牙槽嵴再生术患者,其中11例患者行上颌骨重建手术,2例患者行下颌骨重建手术,最终术后愈合成功率达92.3%。SUMIDA等[29]研究表明,传统钛网植入的平均手术时间为(111.9±17.8) min,而个性化钛网植入的平均手术时长为(75.4±11.6) min,个性化钛网植入手术效率较高且并发症较少。GELETU等[30]将制备的3D定制钛网应用于严重骨萎缩患者,治疗3个月后经锥形束CT检测发现,个性化钛网植入后的骨整合能力和空间维持性更强,更适合作为复杂的形态学骨缺损修复手段。通过3D打印钛网还可实现精准的颌骨三维增量,有研究证实,采用个性化钛网进行骨增量手术可使每个位点实际增量的准确率达95.82%[31]。另外,利用3D打印技术制作的可降解生物支架更有助于成骨。BARTNIKOWSKI等[32]采用可吸收医用级聚己内酯打印出3D支架,植入物的尺寸误差小于200 μm,模型间隙仅为(74±14) μm,显著提高了支架与骨组织的密合度,有效促进了缺损区域的骨再生。 3D打印技术在口腔种植学方面的应用,见表4。"


2.2.3 3D打印技术在正畸中的应用 固定托槽矫治:固定托槽矫治是一种起源于20世纪初期常用的正畸治疗手段,在改善牙齿排列、调整咬合关系、提升面容美学等方面具有良好的矫治效果。3D打印可根据光学取模进行精确打印,制作出的个性化正畸托槽相较于传统的固定矫治对牙周组织的刺激更小,尤其是在舌侧隐形固定托槽的设计及制作中,3D打印托槽可有效降低矫治过程中对舌体功能及发音的影响[33],并且托槽与牙冠舌面的吻合性更高,粘接定位更准确,不易脱落[34],有助于提高矫治效率与持久性,同时也提高了矫治过程中的美观效果。刘云峰等[33]应用选择性激光熔化技术制作个性化舌侧托槽,根据扫描患者口腔获取的牙列模型,将槽沟宽度尺寸设计为0.50 mm、底板厚度设计为0.20 mm,成功实现了托槽的精确制造且减少了黏结剂的使用,确保托槽与患者口腔结构具有良好的适配性和舒适性。刘丽霞等[35]利用3D激光扫描仪和3D打印机设计并制作个性化舌侧托槽,对多例上颌前突错颌畸形患者进行矫治,矫治前后的头影测量结果显示,矫正后患者的上前牙充分内收、拔牙间隙关闭良好,患者覆颌覆盖均达到正常,成功实现了个性化治疗。尽管3D打印在固定舌侧托槽矫治中优势较为明显,但随着隐形矫治的应用,在患者的接受程度及应用范围方面并不十分广泛。 无托槽隐形矫治:依托3D打印技术的发展,无托槽隐形矫治已逐渐成为主流的正畸技术之一,并在一定程度上取代了传统正畸治疗。张瀚文等[36]研究表明,相对于传统正畸治疗,隐形矫治所呈现的牙齿覆盖及咬合状况更优,并且有利于治疗期口腔卫生的保持。目前,无托槽隐形矫治器的制作主要包括2种方式:一是直接打印透明矫治器,二是利用压膜技术间接制造透明矫治器。JINDAL等[37]利用Formlabs 3D打印机直接将Dental LT 树脂打印成具有生物相容性的透明矫治器,研究发现3D打印矫治器可以抵抗近662 N的最大负载,佩戴后牙齿高度的平均相对差异仅为2.55%,具有良好的机械强度和弹性[38]。YU等[39]经3D打印热成型聚氨酯薄膜间接制作透明矫治器,在动物实验中验证了其有效性和生物相容性,并成功开展了120例正畸病例治疗,取得了良好的矫治效果,证明该方法在实践中具有可行性和有效性。但目前透明矫治器依赖的膜片材料存在单一性,因此研发高力学性能的复合材料是急需解决的问题。 3D打印技术在口腔正畸学方面的应用,见表5。"


2.2.4 3D打印技术在颌面外科中的应用 手术模型:口腔颌面部组织结构复杂,常涉及到脑、眼等重要器官以及神经、血管等关键组织结构,由于其独特的解剖特点和功能需求,口腔颌面部手术的设计及模拟对于处理一些复杂的病例至关重要。在此方面,3D打印技术可基于虚拟或实体模型完成这些复杂的手术方案设计,提高手术修复质量。LEE等[40]利用3D打印技术制作眼眶鞘区域的三维模型,以协助确定自体骨移植物的位置,提高了手术的精确性并缩短了手术时间。吕继连等[41]采用3D打印技术为全面部骨折患者打印了复位前后的颅颌面骨模型,并根据骨折线分布情况预弯制钛板,以提高钛板与患者骨骼的适配度,使复位精度和速度均有所优化,减少了手术并发症的发生。杨光辉[42]运用镜像原理对颧面部及眶底多处骨折的患者进行了数字化建模,利用3D打印技术打印了重建模型和生物材料植入体并预制了金属重建板,提高了修复精准性,避免了视神经损伤等并发症的发生。 骨修复体:创伤、感染、肿瘤以及先天畸形等因素造成颌面部骨组织缺损,严重影响患者的生理功能及面部美观,个性化的骨修复体是口腔颌面部手术成功的关键。3D打印技术可实现口腔颌面部骨缺损的精确重建和个性化设计,通过制作1∶1尺寸的个性化口腔颌面部骨移植物,不仅增加了手术的可靠性,而且达到了良好的修复效果。张庆福等[43]通过3D打印技术完成了因成釉细胞瘤造成的一侧下颌骨体部及升支缺失的下颌骨再造,术后患者下颌骨的完整性、连续性、颌面部形态以及功能均得以恢复。相对于传统的有创修复体的制作方法,3D打印技术具有明显的优势,例如:王静[44]应用了3D打印技术对肿瘤或其他病变造成下颌骨明显缺损的患者进行缺损修复重建,相较于传统的有创修复体的制作,该技术避免了患者因取骨而造成的二次伤害,并且修复后的外形和功能呈现更佳的治疗效果。3D打印也可将提取于动植物的天然高分子材料制成生物支架,在一定程度上促进了组织再生。CHANG等[45]将磷酸钙类陶瓷和聚己内酯混合后应用3D打印技术制备出了超塑性生物材料支架,在大鼠下颌骨缺损中展现出了良好的尺寸稳定性和骨再生能力。但由聚乳酸和聚乙醇酸材料制成的支架存在易降解的问题,降解所得的酸性产物易引起无菌性炎症,不利于细胞骨面愈合,故打印材料的选取仍是3D生物打印所面临的一项重大挑战。 3D打印技术在口腔颌面外科学方面的应用,见表6。"

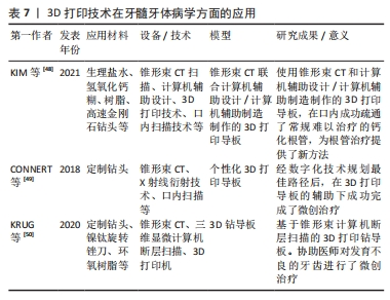
2.2.5 3D打印技术在牙体牙髓中的应用 牙髓钙化:根管治疗技术是当今治疗牙髓类疾病的一项重要技术,而牙髓钙化是根管治疗中较为棘手的问题。牙髓钙化是由于牙髓受到外界物理、化学刺激以及微生物菌群影响而产生的组织变性、钙化,使原本畅通的根管通路受阻,导致临床根管治疗失败,数据显示钙化牙髓的根尖疏通率仅为49.3%[46]。采用传统根管治疗技术对钙化牙髓进行疏通时极易引起髓室底穿、侧穿或根管偏移等问题;另外在一些研究中显示,多次根管治疗与一次性根管治疗相比效果欠佳,因此精准建立一次性根管的成功治疗是钙化牙髓治疗的重要研究方向[47]。3D打印技术可在锥形束CT构建的三维结构基础上设计出开髓及根管定位导板,实现开髓及根管疏通的精确化。KIM等[48]利用3D打印数字导板在口腔内成功疏通了常规手术无法疏通的钙化根管,保留了更多牙体组织。相较于常规根管治疗,3D打印技术疏通钙化根管的治愈率更高且术后并发症较少,延长牙齿使用寿命的同时为根管治疗模式提供了新的思维方向。 微创牙髓治疗:微创牙髓治疗是目前牙髓及根尖周疾病治疗的热门话题,微创牙髓治疗更注重在保证制止病变发生或阻断病变发展的基础上最大限度地保留健康牙体组织。借助于3D打印数字化导板技术可实现开髓及寻找遗漏根管的微创操作,使精确且微创的治疗理念得到推广。目前,国内外已有多例临床案例证明了3D打印技术可成功应用于微创牙髓治疗,例如:CONNERT等[49]经锥形束CT和口内扫描仪虚拟规划最佳开髓位置后,3D打印导板将定制的钻头引导至根管的孔口后进行根管治疗,成功实现了下颌切牙的微创诊疗;KRUG等[50]通过锥形束计算机断层扫描联合3D打印技术为医师提供了准确的根管定位和微创通道,对Ⅰ型牙本质发育不良的牙齿进行了微创治疗,最大程度上保留了牙体组织。 3D打印技术在牙髓牙体病学方面的应用,见表7。"


2.2.6 3D打印技术在牙周组织再生治疗中的应用 牙周组织再生指通过再生性手术来重建丧失的牙周组织,以恢复其正常的结构与功能。在手术过程中,通过药物及支架材料诱导牙周组织细胞的分化和增殖,是促进牙周组织再生的重要环节。近年来随着科技的不断进步,通过3D打印技术可以制造具有可控特性的牙周组织支架材料,包括内部结构、孔隙度和互联性等,这些支架材料可以模拟天然牙周组织的复杂结构,并具有良好的生物相容性和力学性能,为细胞提供适宜的生长环境,促进牙周组织的再生。BAI等[51]开发了3D打印钛金属网状结构膜,能够更好地维持空间结构以促进骨向内生长,并且厚度为0.4 mm的钛网更适用于临床,为牙周炎治疗方向提供了重要参考意义。LEE等[52]联合锥形束CT数字化扫描设计,采用连续3D打印技术,构建了多相区域牙周缺损区的无缝三维生物材料支架,成功实现了牙周组织再生。XU等[53]通过对静电纺丝聚己内酯/明胶纤维膜堆叠和固定制备了一种3D多层支架,该支架能够引导人牙周膜干细胞的黏附和增殖,具有启动牙周再生相关基因的功能,为牙周组织再生与修复提供了一种新的治疗策略。RASPERINI等[13]以聚己内酯为支架材料打印了用于牙周组织缺损的生物可吸收支架,但在13个月后支架材料暴露而导致病例失败。夏德庚[54]以聚己内酯和纳米羟基磷石灰为材料制作骨支架,经研究发现该支架存在亲水性差、细胞黏附差、降解慢等问题,在临床治疗中还需进一步优化材料,改良其性能。因此,在牙周再生治疗中的生物打印材料仍有待考究。 3D打印技术在牙周病学方面的应用,见表8。"

| [1] MANKOVICH NJ, CHEESEMAN AM, STOKER NG. The display of three-dimensional anatomy with stereolithographic models. J Digit Imaging. 1990;3(3):200-203. [2] KUNCICKÁ L, KOCICH R, LOWE TC. Advances in metals and alloys for joint replacement. Prog Mater Sci. 2017;88:232-280. [3] 孟伟.3D打印技术及应用趋势分析[J].科技创新与应用,2021(11): 146-148. [4] 马晓坤,侯建峰,孟宪东,等. 3D打印技术的发展及应用现状[J].化学工程与装备,2020(12):246-248. [5] MURPHY SV, ATALA A. 3D bioprinting of tissues and organs. Nat Biotechnol. 2014;32(8):773-785. [6] 纪琦,喻正文,张剑.3D打印金属基生物材料工艺和临床应用的问题与趋势[J].中国组织工程研究,2021,25(16):2597-2604. [7] 张俊,李明利,汤彬彩,等.生物陶瓷材料的3D打印技术现状[J].中国医疗器械杂志,2023,47(6):651-658. [8] HAO H, SUN M, ZHANG F, et al. Custom Repair of Mandibular Bone Defects with 3D Printed Bioceramic Scaffolds. J Dent Res. 2018;97(1): 68-76. [9] 陶永亮,杨建京.高分子材料3D打印应用与案例[J].橡塑技术与装备,2024,50(2):35-41. [10] BOLAND T, XU T, DAMON B, et al. Application of inkjet printing to tissue engineering. Biotechnol J. 2006;1(9):910-917. [11] SODIAN R, SCHMAUSS D, MARKERT M, et al. Three-dimensional printing creates models for surgical planning of aortic valve replacement after previous coronary bypass grafting. Ann Thorac Surg. 2008;85:2105-2108. [12] ZUNIGA J, KATSAVELIS D, PECK J, et al. Cyborg beast: a low-cost 3d-printed prosthetic hand for children with upper-limb differences. BMC Res Notes. 2015;8:10. [13] RASPERINI G, PILIPCHUK SP, FLANAGAN CL, et al. 3D-printed Bioresorbable Scaffold for Periodontal Repair. J Dent Res. 2015;94(9): 153S-157S. [14] BAUMGARTNER S, GMEINER R, SCHÖNHERR JA, et al. Stereolithography-based additive manufacturing of lithium disilicate glass ceramic for dental applications. Mater Sci Eng C Mater Biol Appl. 2020;116:111180. [15] LI R, XU T, WANG Y, et al. Accuracy of zirconia crowns manufactured by stereolithography with an occlusal full-supporting structure: An in vitro study. J Prosthet Dent. 2023;130(6):902-907. [16] CHEN JN, AHMAD R, SUENAGA H, et al. Shape Optimization for Additive Manufacturing of Removable Partial Dentures - A New Paradigm for Prosthetic CAD/CAM. PLoS One. 2015;10(7):e0132552. [17] 曾河清,牟荣,余跃.SLM 3D打印技术与失蜡铸造技术在可摘局部义齿支架制作中的应用[J].海南医学,2024,35(8):1120-1123. [18] 周永胜,孙玉春,王勇.数字化全口义齿的临床应用和研究进展[J].华西口腔医学杂志,2021,39(1):1-8. [19] 王培燕.3D打印在制作上颌全口义齿基托蜡型的应用[J].中国城乡企业卫生,2020,35(10):83-84. [20] JIANG CP, HENTIHU M, LEE SY, et al. Multiresin Additive Manufacturing Process for Printing a Complete Denture and an Analysis of Accuracy. 3D Print Addit Manuf. 2022;9(6):511-519. [21] CHENG A, COHEN DJ, BOYAN BD, et al. Laser-Sintered Constructs with Bio-inspired Porosity and Surface Micro/Nano-Roughness Enhance Mesenchymal Stem Cell Differentiation and Matrix Mineralization In Vitro. Calcif Tissue Int. 2016;99(6):625-637. [22] BOLLMAN M, MALBRUE R, LI CH, et al. Improvement of osseointegration by recruiting stem cells to titanium implants fabricated with 3D printing. Ann N Y Acad Sci. 2020;1463(1):37-44. [23] QIAN C, ZHANG Q, SUN J. Fabrication of Ti/HA composite and functionally graded implant by three-dimensional printing. Biomed Mater Eng. 2015;25(2):127-136. [24] 孙瑶,丁茜,原福松,等.一种牙支持式椅旁3D打印种植手术导板的临床应用初探[J].实用口腔医学杂志,2019,35(5):711-716. [25] 莫晖,莫业跃,庄秀妹,等.基于3D打印技术新型金属镂空式种植外科导板的临床应用[J].中华口腔医学研究杂志(电子版), 2014,8(2):128-133. [26] KESSLER A, DOSCH M, REYMUS M, et al. Influence of 3D-printing method, resin material, and sterilization on the accuracy of virtually designed surgical implant guides. J Prosthet Dent. 2022;128(2):196-204. [27] 孙晓迪,张健.数字化个性化骨增量在口腔种植中的研究进展[J].口腔颌面修复学杂志,2020,21(3):189-192. [28] POLI PP, BERETTA M, CICCIÙ M, et al. Alveolar ridge augmentation with titanium mesh. A retrospective clinical study. Open Dent J. 2014;8: 148-158. [29] SUMIDA T, OTAWA N, YU K, et al. Custom-made titanium devices as membranes for bone augmentation in implant treatment: Clinical application and the comparison with conventional titanium mesh. J Craniomaxillofac Surg. 2015;43(10):2183-2188. [30] GELETU GL, BURLACU A, MURARIU A, et al. Customized 3D-Printed Titanium Mesh Developed for an Aesthetic Zone to Regenerate a Complex Bone Defect Resulting after a Deficient Odontectomy: A Case Report. Medicina (Kaunas). 2022;58(9):1192. [31] LI S H, ZHANG T X, ZHOU M, et al. A novel digital and visualized guided bone regeneration procedure and digital precise bone augmentation: A case series. Clin Implant Dent Relat Res. 2021;23(1):19-30. [32] BARTNIKOWSKI M, VAQUETTE C, IVANOVSKI S. Workflow for highly porous resorbable custom 3D printed scaffolds using medical grade polymer for large volume alveolar bone regeneration. Clin Oral Implants Res. 2020;31(5):431-441. [33] 刘云峰,郑晓东,李伯休,等.基于SLM的个性化舌侧托槽的数字化设计与成型[J].浙江工业大学学报,2017,45(5):506-509. [34] 林泽,陈军,李雪.数字化3D打印技术在口腔舌侧正畸托槽粘接中应用研究[J].中国实用口腔科杂志,2016,9(2):104-107. [35] 刘丽霞,赵卫星.3D打印制造的个性化舌侧托槽矫治牙颌畸形的临床研究[J].全科口腔医学电子杂志,2018,5(4):37-38. [36] 张瀚文,石安田.3D打印无托槽隐形矫治在非拔牙患者正畸矫治中的应用效果观察[J].宁夏医学杂志,2022,44(3):274-276. [37] JINDAL P, JUNEJA M, SIENA FL, et al. Mechanical and geometric properties of thermoformed and 3D printed clear dental aligners. Am J Orthod Dentofacial Orthop. 2019;156(5):694-701. [38] PARADOWSKA-STOLARZ A, WEZGOWIEC J, MALYSA A, et al. Effects of Polishing and Artificial Aging on Mechanical Properties of Dental LT Clear® Resin. J Funct Biomater. 2023;14(6):295. [39] YU XY, LI GH, ZHENG YK, et al. ‘Invisible’ orthodontics by polymeric ‘clear’ aligners molded on 3D-printed personalized dental models. Regen Biomater. 2022;9(1):rbac007. [40] LEE SJ, LEE HP, TSE KM, et al. Computer-aided design and rapid prototyping-assisted contouring of costal cartilage graft for facial reconstructive surgery. Craniomaxillofac Trauma Reconstr. 2012; 5(2):75-82. [41] 吕继连,张瑞,赵媛,等.混合现实联合3D打印技术在全面部骨折手术中应用价值[J].中华实用诊断与治疗杂志,2022,36(12):1273-1276. [42] 杨光辉.数字化及3D打印在颌面骨修复重建中应用的基础和临床研究[D].青岛:青岛大学,2018. [43] 张庆福,刘刚,刘国勤.个体化3D打印钛合金下颌骨植入体的设计制作与临床应用[J].口腔医学研究,2015,31(1):48-51. [44] 王静. 计算机辅助手术系统和3D打印在下颌骨缺损修复中应用的临床研究[D].青岛:青岛大学,2018. [45] CHANG PC, LUO HT, LIN ZJ, et al. Preclinical evaluation of a 3D-printed hydroxyapatite/poly(lactic-co-glycolic acid) scaffold for ridge augmentation. J Formos Med Assoc. 2021;120(4):1100-1107. [46] TANG L, SUN TQ, GAO XJ, et al. Tooth anatomy risk factors influencing root canal working length accessibility. Int J Oral Sci. 2011;3(3):135-140. [47] 秦延义.多次法根管治疗与一次性根管治疗牙体牙髓病的临床效果分析[J].中国实用医药,2022,17(20):89-91. [48] KIM BN, SON SA, PARK JK. Endodontic retreatment of a calcified anterior tooth using a 3D-printed endodontic guide. Int J Comput Dent. 2021;24(4):419-427. [49] CONNERT T, ZEHNDER MS, AMATO M, et al. Microguided Endodontics: a method to achieve minimally invasive access cavity preparation and root canal location in mandibular incisors using a novel computer-guided technique. Int Endod J. 2018;51(2):247-255. [50] KRUG R, VOLLAND J, REICH S, et al. Guided endodontic treatment of multiple teeth with dentin dysplasia: a case report. Head Face Med. 2020;16(1):27. [51] BAI LY, JI P, LI X, et al. Mechanical Characterization of 3D-Printed Individualized Ti-Mesh (Membrane) for Alveolar Bone Defects. J Healthc Eng. 2019;2019:4231872. [52] LEE CH, HAJIBANDEH J, SUZUKI T, et al. Three-Dimensional Printed Multiphase Scaffolds for Regeneration of Periodontium Complex. Tissue Eng Part A. 2014;20(7-8):1342-1351. [53] XU XW, ZHOU Y, ZHENG K, et al. 3D Polycaprolactone/Gelatin-Oriented Electrospun Scaffolds Promote Periodontal Regeneration. ACS Appl Mater Interfaces. 2022;14(41):46145-46160. [54] 夏德庚.3D打印聚己内酯/纳米羟基磷灰石/聚乙二醇骨支架及其性能研究[D].长春:吉林大学,2024. |
| [1] | Wu Ziwei, Luo Yicai, Wei Yinge, Liao Hongbing. Application of poly(lactic-co-glycolic acid) copolymer in stomatology [J]. Chinese Journal of Tissue Engineering Research, 2025, 29(34): 7393-7404. |
| [2] | Li Zhongzheng, Chen Zhenghao, Tang Ziyou, Lou Kaiyang, Zhang Rui, Liu Qi, Zhao Na, Yang Kun. Effects of scaffold materials combined with biological factors on biological characteristics of dental follicle cell proliferation and osteogenic differentiation [J]. Chinese Journal of Tissue Engineering Research, 2025, 29(34): 7405-7414. |
| [3] | Zhao Cong, Fu Huiyuan, Su Nite, Ji Jie, Zhang Lei, Wang Yaxian. Application of biodegradable magnesium and magnesium-based materials in oral diseases [J]. Chinese Journal of Tissue Engineering Research, 2025, 29(34): 7423-7430. |
| [4] | Shi Chunrong, He Jiaxu, Deng Lishan, Wang Hailan, Zhao Aimin, Yu Yiling, Geng Haixia, Song Weijun. Application of graphene oxide in field of oral implant restoration [J]. Chinese Journal of Tissue Engineering Research, 2025, 29(28): 6118-6126. |
| [5] | Fan Jiabing, Fu Xuefei, Zhang Junmei, Zhou Suodi, Mo Chaolun. Accuracy of orthodontic micro-implant placement guided by a 3D-printed guide plate [J]. Chinese Journal of Tissue Engineering Research, 2025, 29(24): 5102-5108. |
| [6] | Yang Yuxuan, Tan Jingyi, Zhou Lili, Bian Zirui, Chen Yifan, Wu Yanmin. Application of deep learning in oral imaging analysis [J]. Chinese Journal of Tissue Engineering Research, 2025, 29(11): 2385-2393. |
| [7] | Chen Guangneng, Luo Siyang, Wang Mei, Ye Bin, Chen Jiawen, Liu Yin, Zuo Yuwen, He Xianyu, Shen Jiajin, Ma Minxian. Finite element analysis of various root shield thicknesses in maxillary central incisor socket-shield technique [J]. Chinese Journal of Tissue Engineering Research, 2025, 29(10): 2052-2060. |
| [8] | Yin Tong, Yang Jilei, Li Yourui, Liu Zhuoran, Jiang Ming. Application of core-shell structured nanofibers in oral tissue regeneration [J]. Chinese Journal of Tissue Engineering Research, 2024, 28(5): 766-770. |
| [9] | Li Zhiyao, Hu Zheng, Li Xuan, Lu Peijun. Effects of enamel adhesives with different components on Porphyromonas gingivalis and Streptococcus mutans [J]. Chinese Journal of Tissue Engineering Research, 2024, 28(3): 329-335. |
| [10] | Ge Ruiyang, Ni Can, Yang Kun, Yan Fuhua. The role of macrophage polarization in the pathogenesis and treatment of periodontitis [J]. Chinese Journal of Tissue Engineering Research, 2024, 28(20): 3246-3251. |
| [11] | Cui Jiali, Huang Minhui, Liu Donglin, Jia Ruiming, Li Han. Computer aided design of 3D dental segmentation and its application scenarios [J]. Chinese Journal of Tissue Engineering Research, 2024, 28(2): 252-257. |
| [12] | Zhao Hexiang, Chen Ziyan, Wang Jing, Ge Zhenlin. Biomechanical characteristics of orthodontic tooth movement before and after increasing alveolar bone mass with periodontally accelerated osteogenic orthodontics [J]. Chinese Journal of Tissue Engineering Research, 2024, 28(14): 2133-2139. |
| [13] | Zhai Haoyan, Zhao Yuan, Fan Dengying, Liu Chunyan. The role of reactive oxygen species in periodontitis and periodontal tissue regeneration [J]. Chinese Journal of Tissue Engineering Research, 2024, 28(14): 2254-2260. |
| [14] | Reyila·Kuerban, Xiaheida·Yilaerjiang, Chen Xin, Zilala·Julaiti, Baibujiafu·Yellisi, Nijati·Turson. Three-dimensional finite element analysis of different restorative methods for ultrashort implants [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(30): 4824-4829. |
| [15] | Jiang Haifang, Liu Rong, Hu Peng, Chen Wei, Wei Zairong, Yang Chenglan, Nie Kaiyu. Application of 3D printing technology in the precise and personalized treatment of cleft lip and palate [J]. Chinese Journal of Tissue Engineering Research, 2023, 27(3): 413-419. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||