Chinese Journal of Tissue Engineering Research ›› 2017, Vol. 21 ›› Issue (23): 3753-3759.doi: 10.3969/j.issn.2095-4344.2017.23.025
Previous Articles Next Articles
Evolution and status of unicompartmental knee prostheses
Wan Fu-yin1, Guo Wan-shou2
- 1Peking University China-Japan Friendship School of Clinical Medicine, Beijing 100029, China; 2China-Japan Friendship Hospital, Beijing 100029, China
-
Online:2017-08-18Published:2017-09-01 -
Contact:Guo Wan-shou, Chief physician, Professor, Doctoral supervisor, China-Japan Friendship Hospital, Beijing 100029, China -
About author:Wan Fu-yin, Studying for doctorate, Peking University China-Japan Friendship School of Clinical Medicine, Beijing 100029, China
CLC Number:
Cite this article
Wan Fu-yin, Guo Wan-shou. Evolution and status of unicompartmental knee prostheses [J]. Chinese Journal of Tissue Engineering Research, 2017, 21(23): 3753-3759.
share this article
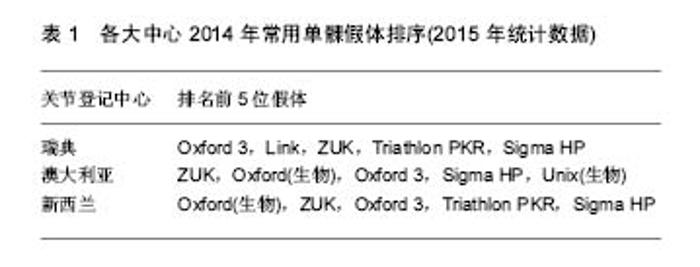
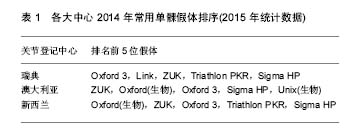
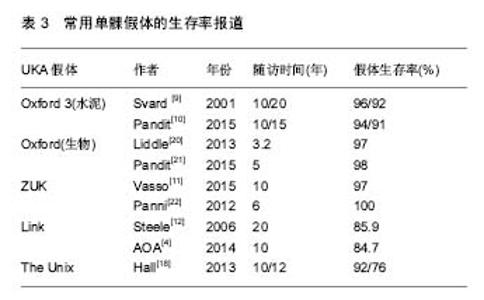
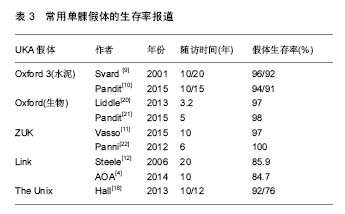
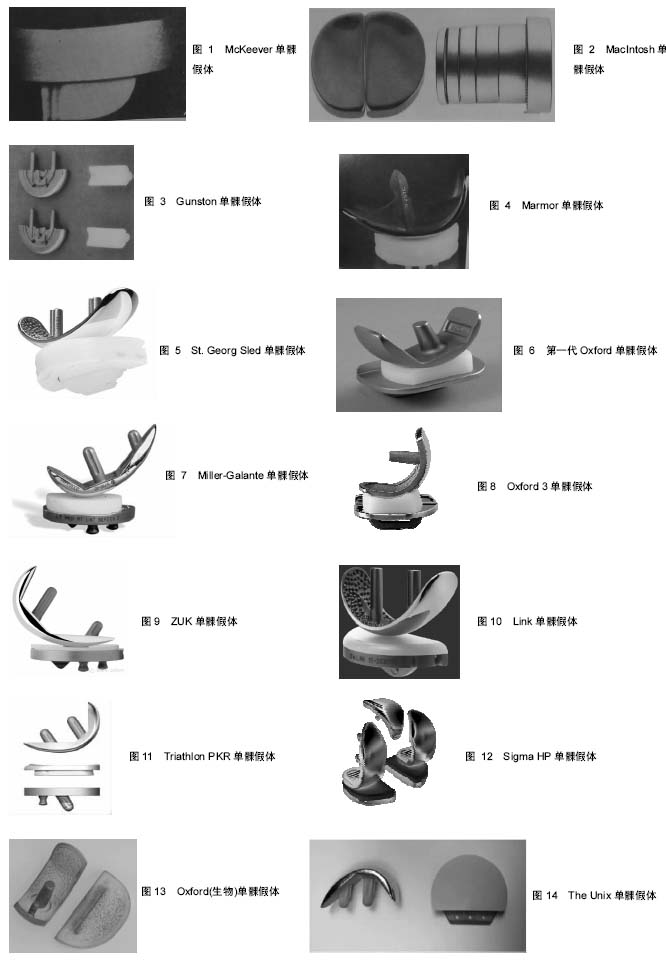
2.1 单髁假体的演变 20世纪50年代,McKeever医生首次完成了单髁关节置换,他所用的McKeever单髁假体实际上就是一个金属片(图1),但底部带有龙骨结构,用于插入胫骨髓腔,起到固定作用。同期的MacIntosh还尝试了包括钛金属在内的其他材料的关节插片(图2),但放弃了龙骨设计,而是依靠关节周围软组织来固定。这种方法实际上只相当于置换了膝关节病变的胫骨关节面,对缓解疼痛有一定作用,但对矫正畸形,改善关节功能疗效很差,因此逐渐被临床所弃用。1968年Gunston设计了膝关节内外侧双间室限制性假体(图3),其股骨的曲率与胫骨聚乙烯的曲率完全相同,而且采用了金属和高分子聚乙烯组合,体现了早期单髁的设计理念。但是这种假体的限制性程度高,早中期的失败率较高,临床效果不理想。1973年,Marmor推出了真正意义上的单髁假体,即Marmor单髁假体(图4),并率先报告了其临床效果。Marmor单髁假体的股骨髁假体呈多中心设计,模拟人体股骨髁多中心的自然生理特点,胫骨侧采用平坦的全聚乙烯设计,骨水泥固定。Marmor假体最大的特点是解决了Gunston假体限制程度高的问题,使得关节的活动度明显增加。然而由于其胫骨部分的假体较窄,造成应力的相对集中,术后早期的假体松动发生率较高。Marmor本人[12]报道了一组60例随访10年以上的病例,假体生存率为70%,优良率为63%。同期,Engelbrecht等还设计了St Georg Sled假体(图5),它由一个双凹面的股骨组件和一个平坦的全聚乙烯胫骨组件构成,其胫骨组件内外径较宽,表面较为平坦。St Georg Sled假体临床应用较为广泛,且临床效果良好。Steele等[13]随访了一组203例采用St. Georg Sled假体的病例,20年的假体生存率能够达到85.9%。 1976年Goodfellow和O’Conner设计了第一代Oxford单髁假体(图6),从此成为活动平台的典型代表。它由球面的金属股骨髁元件、平坦的胫骨金属平台托和中间模拟半月板的聚乙烯衬垫三部分组成。聚乙烯垫表面呈弧形,与股骨组件完全匹配,使两者的接触面积最大化,减少了应力集中。聚乙烯垫下方为平面设计,使聚乙烯垫可在平坦的胫骨金属托表面自由滑动,从而避免了限制性假体产生的问题,但也带来了垫片脱位等新的问题,而且对术者的手术技术要求较高。1987年第二代Oxford单髁假体诞生,其基本沿用了第一代的设计,但其股骨不再需要多面截骨来匹配假体,而是采用了一种新的股骨研磨系统,将股骨骨量的去除降至最低,更易获得良好的韧带平衡,在欧洲应用广泛,临床效果可靠。同年,还出现了Miller-Galante单髁假体(图7),它是固定平台单髁假体的典型代表,股骨组件采用双柱设计而胫骨组件采用三点设计来增加假体的抗旋转稳定性。其股骨假体也采用多半径形态,胫骨部分提供有全聚乙烯和金属托加聚乙烯垫两种选择,聚乙烯厚度均超过了6 mm。Miller-Galante假体应用广泛,临床效果较好。根据John等[14]的报道,其10年和15年的假体生存率分别达到了94%和87%。 总的来说,设计相对合理的单髁假体在减轻患者的疼痛以及改善关节活动度方面发挥了重要作用。但是由于早期单髁假体设计上的缺陷,中期随访的假体翻修率为15%-28%[15-17]。早期单髁假体的设计和使用经验为后期的假体设计提供了改进的方向:①增宽股骨和胫骨假体的横径以防止应力的过分集中;②增加金属托从而使胫骨侧的承重应力可以均匀分布并减少聚乙烯的蠕变;③降低假体的限制性程度,可采用活动平台。如果采用固定平台则聚乙烯垫应该是平坦的,否则韧带和限制性假体之间存在活动不匹配,容易造成手术失败;④改良聚乙烯垫片的性能或者垫片应达到一定的厚度,以减少磨损和增加假体的使用寿命。 进入20世纪90年代后,单髁假体的发展日趋成熟,包括材料上的进步和假体设计上的改进。单髁假体的材料是影响其长期临床效果的一个重要因素,在单髁假体的探索过程中,设计者不断尝试不同种的材料用来制作单髁关节,从丙烯酸、聚四氟乙烯及钛金属,直到今天被人们广泛使用的钴铬钼合金和高交联聚乙烯,材料性能不断加强。 尽管近年来单髁假体设计上的改进较少,但仍有可圈可点之处。活动平台的广泛应用显著减少了垫片的磨损,胫骨平台解剖型的覆盖更好的实现了均匀的应力分布,非骨水泥固定假体减少了远期松动的发生,假体型号的增加使医生有了更加个性化的选择。目前,根据几大关节登记中心的数据,Oxford、ZUK和Link是目前最为常用的单髁假体类型(表1)。 2.2 常用单髁假体的分类和设计特点 目前市场上可见的单髁假体依然种类繁多,常用的单髁假体的分类依据主要是平台设计、假体固定方式以及假体胫骨平台的设计特点等(表2)。 2.2.1 活动平台假体 1998年Biomet公司推出了第三代Oxford单髁假体(Oxford 3,图8),这也是目前应用较为广泛的单髁假体。Oxford 3继续采用活动的半月板型垫片,但进行了改良,垫片前内侧角削为圆形,而外侧前后呈方形角状,这种设计减少了撞击和旋转的风险,垫片厚度最薄的仅有3 mm。股骨采用单一半径的正球形设计,与半月板型垫片接触面积大并且完全匹配,最大程度的减少应力集中和磨损。股骨侧有单柱和双柱之分,双柱假体在股骨假体前沿增加了约5 mm,这样可加上第二柱,增加了假体的抗旋转力,并允许假体屈曲放置,增加屈曲时的接触面积,减少高屈曲时的峰值压力。胫骨的金属托则采用解剖型设计,能达到良好的骨覆盖。同时,Oxford 3还增加了股骨和胫骨假体的多种型号,为术者提供了更加个性化的选择。除此之外,还推出了Microplasty技术,使得手术更加精准。 2.2.2 固定平台假体 Zimmer公司也在Miller-Galante假体的基础上于2004年推出了新型的ZUK假体(图9)。与Oxford假体不同,ZUK假体采用了固定平台,胫骨假体的金属托骨面采用三点设计来对抗旋转和剪切力,以达到持久固定的效果。股骨侧假体仍然采用双柱设计加强固定,还通过延长股骨假体的后髁来达到更高的屈曲度(155°)。 Link单髁假体也是目前常用的单髁假体之一,特别是在瑞典,曾一度占据首位。目前市场上Link单髁假体主要是指Endo model sled假体(图10),它是Link公司在20世纪80年代初对老款St Georg Sled进行改进形成的一款固定平台假体。主要特点是股骨假体采用大曲率半径设计,以减少与胫骨假体的接触应力。同时其假体的接骨面上还设计有直径1.3 mm的球形结构,有利于骨水泥的固定。胫骨假体内侧还增加了金属侧块以增加假体的稳定性。 Striker公司的Triathlon PKR和Depuy公司的Sigma HP单髁假体也是常用的固定平台单髁假体(图11,12),均采用水泥固定,但目前国内还没有引进。Triathlon PKR的设计特点主要是:①股骨的单半径设计,在运动过程中可以提供良好的韧带稳定性;②股骨组件有7.5°的弧度,与股骨髁自然曲线相匹配,而且股骨组件可以耐受±10°的力线偏差而不产生边缘负荷;③使用了著名的X3垫片,磨损率极低。 Sigma HP单髁假体设计特点主要体现两方面,一是高屈曲(ROM达到155°),在股骨后方的截骨少;二是磨损率低,同样采用高交联聚乙烯,但相比X3垫片,它处理时的伽马辐射的量更小,而且使用了再熔技术以减少自由基对垫片的影响。另外,它的金属托表面经过特殊的抛光处理以更进一步降低磨损。根据Depuy公司的模拟磨损研究,Sigma HP单髁假体的垫片磨损甚至低于活动平台的Oxford假体。 2.2.3 生物固定假体 Biomet公司于2007年推出了非骨水泥固定的Oxford假体(图13),其整体设计与水泥固定的Oxford假体相似,但其股骨和胫骨组件的接骨面采用多孔设计并覆盖羟基磷灰石,以达到良好的骨长入。 The Unix单髁假体是Stryker公司推出的一款非骨水泥固定的单髁假体(图14),和非骨水泥固定的Oxford假体一样,其股骨和胫骨的骨面均覆盖有羟基磷灰石。但是The Unix假体的胫骨金属托骨面没有龙骨和柱状结构,而是采用螺钉帮助固定,同时金属托的外缘有一个水平的鳍样突起,可以嵌入胫骨脊下的骨质中,这种结构可以帮助分散大量作用于胫骨假体的应力,从而减少胫骨假体松动的发生[18-19]。"
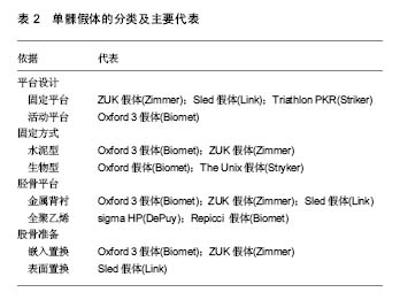
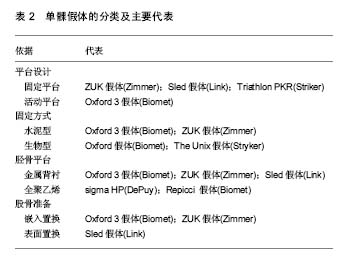
2.4 不同类型单髁假体的比较 2.4.1 平台设计 根据平台的设计可将单髁假体分为活动衬垫和固定衬垫,这是当前最为重要的分类方法之一。活动衬垫的代表是Oxford 3假体,而固定衬垫的代表是ZUK假体。 活动衬垫的优点不仅在于使膝关节的运动更接近正常的生物力学,而且由于活动衬垫与股骨假体的完全匹配,接触的压力更低,衬垫的磨损也更低。不足之处是衬垫容易脱位和出现撞击,对手术技术的要求也相对更高。固定衬垫无脱位风险、操作相对简单,但其长期磨损率较高,更适合韧带松弛和低活动量的患者。 尽管活动衬垫和固定衬垫具有不同的特点,但是目前的研究认为两者的长期临床效果如膝关节评分、生活质量、影像学的结果、翻修率等并没有明显的差异[23-25],但是两种假体的失败方式却不一样[15] (表4)。固定衬垫假体翻修的主要原因是胫骨假体失败(包括聚乙烯磨损、无菌性松动、胫骨假体下沉),活动衬垫则需要防止脱位[26]。根据van der List等[27]的报道,无菌松动和骨关节炎的进展是单髁失败的两个最主要原因,但在固定衬垫和活动衬垫中两者所占比例却明显不同。活动衬垫的垫片磨损率要显著低于固定平台,但存在垫片脱位的问题。 2.4.2 固定方式 单髁假体的固定方式可以分为水泥固定和生物固定。尽管已有部分文献报道生物固定和骨水泥固定的短中期临床效果相似[28-29],但目前骨水泥固定依然是主流,所占比例为75%-80%[30-31]。骨水泥固定的效果可靠,特别是初始阶段,但其远期松动的发生率可能更高。骨水泥凝固可能还会对骨面会造成一定的热损伤,而且骨水泥技术失误可能会引起游离体、撞击等并发症。 近年来,采用生物固定方式的比例有所增加。理论上,采用生物固定会缩短手术时间,保存较多的骨量以及可以提供长期的生物学固定,增加假体的长期生存率。Liddle等[20]报道的多中心、大于1 000例的生物固定假体的6年生存率达到了97.2%。Walker等[32]报道,采用生物型固定的病例假体下方透亮线发生率和松动率要低于骨水泥固定。Kerens等[33]的研究同样发现生物固定的单髁假体下方透亮线发生率要低,尽管这种差异无显著性意义。根据新西兰关节中心对2000至2014年 8 826例单髁置换(生物固定假体约占23%)的统计,生物固定的单髁假体总的翻修率要低于水泥固定[30]。因此,尽管水泥固定占据主流而且效果可靠,但生物固定仍然可能是提高UKA长期效果的一种有效手段。 2.4.3 胫骨平台 全聚乙烯和金属背衬全聚乙烯胫骨假体的最大优势是可以提供最大的聚乙烯厚度,保留更多的胫骨骨质,但是它存在聚乙烯蠕变的风险以及术中一旦确定聚乙烯的厚度,置入后即不可再次调整,翻修时也只能对整个胫骨侧假体全部翻修。而采用金属背衬的优点则是可以使胫骨截骨面承受的应力分布更加均匀以及降低聚乙烯的蠕变,而且更换垫片简单。虽然采用金属背衬会减少聚乙烯垫的厚度,需要更多的胫骨截骨,但是随着活动垫片的应用及聚乙烯材料的改进,垫片磨损率已显著降低,采用金属背衬的Oxford假体,应用3 mm的聚乙烯垫,也取得了良好的临床效果[34]。Svard等[9]发现UKA中使用不同厚度的垫片对生存率其实无明显影响。甚至Lombardi等[35]发现使用3 mm或 4 mm的垫片(15年生存率为94%)较5 mm或更厚的垫片(15年生存率为75%)具有更好的生存率。原因可能是使用过大的垫片会过度填充内侧间室,导致内翻畸形的过度矫正和外侧间室的紧张,加速外侧间室骨关节炎进展[36]。因此,尽管有报道认为两者之间中期随访结果并无明显差异[37],带金属背衬的胫骨假体仍是主流。"
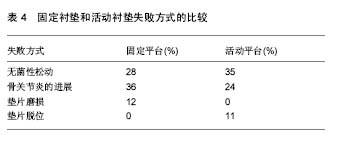
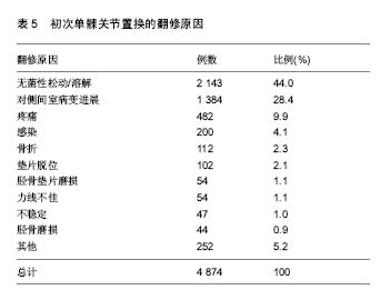
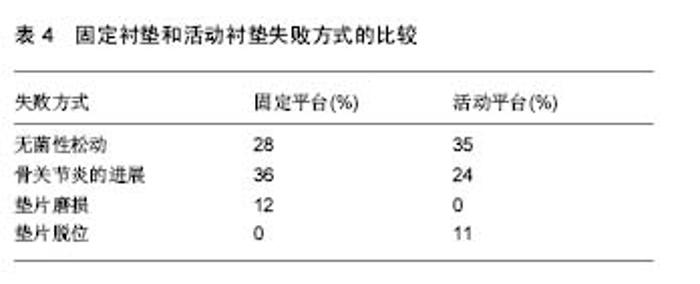
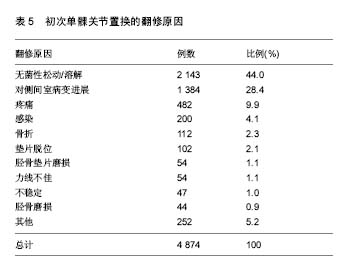
2.5 单髁假体的失败方式 根据Van der List等[27]的研究,单髁假体失败最常见的原因是无菌性松动和对侧间室病变的进展,分别占到了36%和20%,而垫片磨损只占到了4%。Epinette等[38]的研究结论也基本类似,无菌性松动和对侧间室病变的进展仍然是主要原因,分别占 44%和15%,但磨损占到了13%。2015年澳大利亚关节登记中心对4 874例单髁假体翻修原因的分析数据基本同上(表5)。在时间的分布上,Epinette等[38]还发现,约19%的UKA失败发生于术后1年,而约49%的病例会出现于术后5年之内。在不同的时期,单髁假体的失败方式有所不同(表6)。不同平台设计的单髁假体失败方式亦有所不同(表4)。"
| [1] Berger RA, Meneghini RM, Jacobs JJ,et al. Results of unicompartmental knee arthroplasty at a minimum of ten years of follow-up. J Bone Joint Surg Am. 2005;87(5): 999-1006.[2] Griffin T, Rowden N, Morgan D, et al. Unicompartmental knee arthroplasty for the treatment of unicompartmental osteoarthritis: a systematic study. ANZ J Surg. 2007;77(4): 214-221.[3] American Joint Replacement Registry 2014 Annual Report. http://www.ajrr.net.[4] Australian Orthopaedic Association. National Joint Replacement Registry. 2015 Annual eport. https://aoanjrr.sahmri.com/documents/10180/217745/Hip%20and%20Knee%20Arthroplasty.[5] Argenson JN, Blanc G, Aubaniac JM, et al. Modern unicompartmental knee arthroplasty with cement: a concise follow-up, at a mean of twenty years, of a previous report. J Bone Joint Surg Am. 2013;95(10): 905-909.[6] Foran JR, Brown NM, Della Valle CJ, et al. Long-term survivorship and failure modes of unicompartmental knee arthroplasty. Clin Orthop Relat Res. 2013;471(1): 102-108.[7] Bottomley N, Jones LD, Rout R, et al. A survival analysis of 1084 knees of the Oxford unicompartmental knee arthroplasty: a comparison between consultant and trainee surgeons. Bone Joint J.2016;98-B(10 Supple B): 22-27.[8] Murray DW, Goodfellow JW, O'Connor JJ. The Oxford medial unicompartmental arthroplasty: a ten-year survival study. J Bone Joint Surg Br. 1998;80(6): 983-989.[9] Svard UC, Price AJ. Oxford medial unicompartmental knee arthroplasty. A survival analysis of an independent series. J Bone Joint Surg Br. 2001;83(2): 191-194.[10] Pandit H, Hamilton TW, Jenkins C, et al. The clinical outcome of minimally invasive Phase 3 Oxford unicompartmental knee arthroplasty: a 15-year follow-up of 1000 UKAs. Bone Joint J. 2015;97-B(11): 1493-1500.[11] Vasso M, Del Regno C, Perisano C, et al. Unicompartmental knee arthroplasty is effective: ten year results. Int Orthop. 2015; 39(12): 2341-2346.[12] Marmor L. Unicompartmental knee arthroplasty. Ten- to 13-year follow-up study. Clin Orthop Relat Res.1988;(226):14-20.[13] Steele RG, Hutabarat S, Evans RL, et al. Survivorship of the St Georg Sled medial unicompartmental knee replacement beyond ten years. J Bone Joint Surg Br. 2006;88(9): 1164-1168.[14] John J, Mauffrey C, May P. Unicompartmental knee replacements with Miller-Galante prosthesis: two to 16-year follow-up of a single surgeon series. Int Orthop. 2011;35(4): 507-513.[15] Cheng T, Chen D, Zhu C, et al. Fixed- versus mobile-bearing unicondylar knee arthroplasty: are failure modes different? Knee Surg Sports Traumatol Arthrosc. 2013;21(11): 2433-2441.[16] Maduekwe UI, Zywiel MG, Bonutti PM, et al. Scientific evidence for the use of modern unicompartmental knee arthroplasty. Expert Rev Med Devices. 2010;7(2): 219-239.[17] McEwen HM, Barnett PI, Bell CJ, et al. The influence of design, materials and kinematics on the in vitro wear of total knee replacements. J Biomech. 2005;38(2): 357-365.[18] Hall MJ, Connell DA, Morris HG. Medium to long-term results of the UNIX uncemented unicompartmental knee replacement. Knee. 2013;20(5): 328-331.[19] Bordini B, Stea S, Falcioni S, et al. Unicompartmental knee arthroplasty: 11-year experience from 3929 implants in RIPO register. Knee. 2014;21(6): 1275-1279.[20] Liddle AD, Pandit H, O'Brien S, et al. Cementless fixation in Oxford unicompartmental knee replacement: a multicentre study of 1000 knees. Bone Joint J.2013;95-B(2): 181-187.[21] Pandit HG, Campi S, Hamilton TW, et al. Five-year experience of cementless Oxford unicompartmental knee replacement. Knee Surg Sports Traumatol Arthrosc. 2017;25(3):694-702.[22] Panni AS, Vasso M, Cerciello S, et al. Unicompartmental knee replacement provides early clinical and functional improvement stabilizing over time. Knee Surg Sports Traumatol Arthrosc. 2012;20(3): 579-585.[23] Parratte S, Pauly V, Aubaniac JM, et al. No long-term difference between fixed and mobile medial unicompartmental arthroplasty. Clin Orthop Relat Res. 2012;470(1): 61-68.[24] Peersman G, Stuyts B, Vandenlangenbergh T, et al. Fixed- versus mobile-bearing UKA: a systematic review and meta-analysis. Knee Surg Sports Traumatol Arthrosc. 2015; 23(11): 3296-3305.[25] 戴雪松,宓云峰,熊炎,等.活动与固定平台的单髁假体置换治疗膝关节内侧间室骨关节炎[J].中华骨科杂志, 2015,35(7): 691-698.[26] 张炅,冯建民. 单髁膝关节置换的临床应用进展[J]. 中华关节外科杂志(电子版), 2013,7(4): 545-549.[27] van der List JP, Zuiderbaan HA, Pearle AD. Why Do Medial Unicompartmental Knee Arthroplasties Fail Today? J Arthroplasty. 2016. 31(5): 1016-1021.[28] Akan B, Karaguven D, Guclu B, et al. Cemented versus Uncemented Oxford Unicompartmental Knee Arthroplasty: Is There a Difference? Adv Orthop. 2013;2013: 245915.[29] Campi S, Pandit HG, Dodd CA, et al. Cementless fixation in medial unicompartmental knee arthroplasty: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2017;25(3):736-745.[30] The New Zealand Joint Registry. SIXTEEN YEAR REPORT JANUARY 1999 TO DECEMBER 2014[R]. http://nzoa.org.nz/system/files/Web_DH7657_NZJR2014Report_v4_12Nov15.pdf.[31] Sundberg M, Lidgren L. Swedish knee arthroplasty register[R]. Annual report 2015. http://www.knee.nko.se/english/ online/uploadedFiles/115_ SKAR2015_Eng1.0.pdf.[32] Walker PS, Yildirim G, Sussman-Fort J, et al. Relative positions of the contacts on the cartilage surfaces of the knee joint. Knee. 2006;13(5): 382-388.[33] Kerens B, Schotanus MG, Boonen B, et al. Cementless versus cemented Oxford unicompartmental knee arthroplasty: early results of a non-designer user group. Knee Surg Sports Traumatol Arthrosc. 2017;25(3):703-709.[34] Simpson DJ, Gray H, D'Lima D, et al. The effect of bearing congruency, thickness and alignment on the stresses in unicompartmental knee replacements. Clin Biomech (Bristol, Avon). 2008;23(9): 1148-1157.[35] Lombardi AV Jr, Berend KR, Walter CA, et al. Is recovery faster for mobile-bearing unicompartmental than total knee arthroplasty? Clin Orthop Relat Res. 2009;467(6): 1450-1457.[36] Dervin GF, Carruthers C, Feibel RJ, et al. Initial experience with the oxford unicompartmental knee arthroplasty. J Arthroplasty. 2011;26(2): 192-197.[37] Hawi N, Plutat J, Kendoff D, et al. Midterm results after unicompartmental knee replacement with all-polyethylene tibial component: a single surgeon experience. Arch Orthop Trauma Surg. 2016; 136(9): 1303-1307.[38] Epinette JA, Brunschweiler B, Mertl P, et al. Unicompartmental knee arthroplasty modes of failure: wear is not the main reason for failure: a multicentre study of 418 failed knees. Orthop Traumatol Surg Res. 2012;98(6 Suppl): S124-130.[39] Newman J, Pydisetty RV, Ackroyd C. Unicompartmental or total knee replacement: the 15-year results of a prospective randomised controlled trial. J Bone Joint Surg Br. 2009;91(1): 52-57. |
| [1] | Yao Xiaoling, Peng Jiancheng, Xu Yuerong, Yang Zhidong, Zhang Shuncong. Variable-angle zero-notch anterior interbody fusion system in the treatment of cervical spondylotic myelopathy: 30-month follow-up [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(9): 1377-1382. |
| [2] | Zhuang Zhikun, Wu Rongkai, Lin Hanghui, Gong Zhibing, Zhang Qianjin, Wei Qiushi, Zhang Qingwen, Wu Zhaoke. Application of stable and enhanced lined hip joint system in total hip arthroplasty in elderly patients with femoral neck fractures complicated with hemiplegia [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(9): 1429-1433. |
| [3] | Zhang Lichuang, Xu Hao, Ma Yinghui, Xiong Mengting, Han Haihui, Bao Jiamin, Zhai Weitao, Liang Qianqian. Mechanism and prospects of regulating lymphatic reflux function in the treatment of rheumatoid arthritis [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(9): 1459-1466. |
| [4] | An Weizheng, He Xiao, Ren Shuai, Liu Jianyu. Potential of muscle-derived stem cells in peripheral nerve regeneration [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(7): 1130-1136. |
| [5] | Zhang Jinglin, Leng Min, Zhu Boheng, Wang Hong. Mechanism and application of stem cell-derived exosomes in promoting diabetic wound healing [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(7): 1113-1118. |
| [6] | Huang Hao, Hong Song, Wa Qingde. Finite element analysis of the effect of femoral component rotation on patellofemoral joint contact pressure in total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(6): 848-852. |
| [7] | Yuan Jing, Sun Xiaohu, Chen Hui, Qiao Yongjie, Wang Lixin. Digital measurement and analysis of the distal femur in adults with secondary knee valgus deformity [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(6): 881-885. |
| [8] | Zhou Jianguo, Liu Shiwei, Yuan Changhong, Bi Shengrong, Yang Guoping, Hu Weiquan, Liu Hui, Qian Rui. Total knee arthroplasty with posterior cruciate ligament retaining prosthesis in the treatment of knee osteoarthritis with knee valgus deformity [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(6): 892-897. |
| [9] | Huang Shibo, Xie Hui, Wang Zongpu, Wang Weidan, Qin Kairong, Zhao Dewei. Application of degradable high-purity magnesium screw in the treatment of developmental dysplasia of the hip [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 493-498. |
| [10] | He Yunying, Li Lingjie, Zhang Shuqi, Li Yuzhou, Yang Sheng, Ji Ping. Method of constructing cell spheroids based on agarose and polyacrylic molds [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 553-559. |
| [11] | He Guanyu, Xu Baoshan, Du Lilong, Zhang Tongxing, Huo Zhenxin, Shen Li. Biomimetic orientated microchannel annulus fibrosus scaffold constructed by silk fibroin [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 560-566. |
| [12] | Chen Xiaoxu, Luo Yaxin, Bi Haoran, Yang Kun. Preparation and application of acellular scaffold in tissue engineering and regenerative medicine [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 591-596. |
| [13] | Kang Kunlong, Wang Xintao. Research hotspot of biological scaffold materials promoting osteogenic differentiation of bone marrow mesenchymal stem cells [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 597-603. |
| [14] | Shen Jiahua, Fu Yong. Application of graphene-based nanomaterials in stem cells [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 604-609. |
| [15] | Zhang Tong, Cai Jinchi, Yuan Zhifa, Zhao Haiyan, Han Xingwen, Wang Wenji. Hyaluronic acid-based composite hydrogel in cartilage injury caused by osteoarthritis: application and mechanism [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 617-625. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||