Chinese Journal of Tissue Engineering Research ›› 2013, Vol. 17 ›› Issue (44): 7803-7808.doi: 10.3969/j.issn.2095-4344.2013.44.024
Previous Articles Next Articles
Risk factors and treatment for diabetes mellitus after kidney transplantation
孙艳浮1,李 蒙2,李瑞玉1,吴立萍3
- 1 Institute of Integrative Medicine, Second Affiliated Hospital of Xingtai Medical College, Xingtai 054000, Hebei Province, China; 2 Health Team, Hotan Detachment of the Xinjiang Armed Police Corps, Hotan 848011, Xinjiang Uygur Autonomous Region, China; 3 Department of Laboratory Medicine, Xingtai People’s Hospital, Hebei Medical University, Xingtai 054031, Hebei Province, China
-
Online:2013-10-29Published:2013-10-31 -
Contact:Li Rui-yu, Professor, Chief physician, Master’s supervisor, Institute of Integrative Medicine, Second Affiliated Hospital of Xingtai Medical College, Xingtai 054000, Hebei Province, China Liruiyu651021@163.com -
About author:Sun Yan-fu, Attending physician, Institute of Integrative Medicine, Second Affiliated Hospital of Xingtai Medical College, Xingtai 054000, Hebei Province, China xtssunyanfu@163.com -
Supported by:the grant for Hebei Provincial Administration of Chinese Medicine, No. 2012068*
CLC Number:
Cite this article
Sun Yan-fu, Li Meng, Li Rui-yu, Wu Li-ping. Risk factors and treatment for diabetes mellitus after kidney transplantation[J]. Chinese Journal of Tissue Engineering Research, 2013, 17(44): 7803-7808.
share this article

2.1 危险因素分析 2.1.1 患者年龄和体质量指数的影响 Cosio等[7]对美国一个单中心1983至1998年肾移植后并发糖尿病的发生和发展相关因素进行了评估,研究对象为 2 078例肾移植患者,研究认为大于40岁的患者是肾移植后并发糖尿病的危险因素。大于25 kg/m2体质量指数即为超重,大于30 kg/m2即为肥胖。有研究显示,体质量指数较高与胰岛素抵抗致糖耐量异常以及2型糖尿病的发生具有相关性。Kasiske等[8]在明尼苏达密苏里美国肾脏资料系统联合中心对1996至2000年的11 000余例肾移植患者进行研究,评估患者肾移植后并发糖尿病的发生率、危险因素以及预后的报告,研究证实体质量指数大于30 kg/m2是肾移植后并发糖尿病的危险因素。 柯德叶•吐尔逊[9]研究113例患者治疗出现肾移植后并发糖尿病8例,患病率为7.08%,发病时间为肾移植术后3-270 d。对肾移植后并发糖尿病患者的发病危险因素进行研究,肾移植后并发糖尿病患者平均年龄为(47.63±8.62)岁,未发生肾移植后并发糖尿病的患者平均年龄为(32.71±10.09)岁,两者比较差异有显著性意义(P < 0.01)。肾移植后并发糖尿病的8例患者中,7例患者有明确的身高和体质量,未发生肾移植后并发糖尿病的患者43例,有明确的身高和体质量,肾移植后并发糖尿病患者的体质量指数为(26.119±5.166) kg/m2,未发生肾移植后并发糖尿病患者的体质量指数为(22.941±3.655) kg/m2,两者比较差异有显著性意义(P=0.05)。 2.1.2 免疫抑制剂治疗的并发症 肾移植患者治疗中常用免疫抑制剂有糖皮质激素、环孢素A和他克莫司等。糖皮质激已经被证实是可导致肾移植后并发糖尿病,发生机制是由于糖皮质激提高胰岛素抵抗性,长期或大剂量使用糖皮质激素会促进糖原异生,使糖耐量异常[10],降低组织对葡萄糖的利用,抑制肾小管对葡萄糖的再吸收,导致血糖和尿糖升高,而且糖皮质激素还会直接的抑制胰岛细胞分泌胰岛素[11-12]。 环孢素A和他克莫司可以导致肾移植后并发糖尿病,其发生机制是比较复杂的。环孢素A和他克莫司是通过抑制钙调磷酸酶的钙调蛋白的活性来阻断Ca2+介导的白细胞介素2基因的转录。而Ca2+信号途径又可以影响胰岛细胞内胰岛素基因的表达。Macphee等[13]通过研究发现,证实环孢素A和他克莫司是通过可逆的直接抑制胰岛细胞内胰岛素基因的转录,从而导致胰岛素mRNA水平及胰岛素合成的降低,最终导致胰岛素分泌的减少。Davidson等[14]对3个大规模、前瞻性的比较研究进行分析,发现使用他克莫司与使用环孢素A相比较,肾移植后并发糖尿病的患病率都得到明显升高。Veroux等[15]发现使用他克莫司与环孢素A比较,都是可以明显引起血糖升高的免疫抑制剂。 柯德叶·吐尔逊[9]研究113例患者肾移植后并发糖尿病。有101例患者应用环孢素A+霉酚酸酯+强的松方案预防排斥反应,其中有7例发生肾移植后并发糖尿病,94例未发生肾移植后并发糖尿病,肾移植后并发糖尿病的发病率为6.9%。10例患者应用他克莫司+霉酚酸酯+泼尼松方案预防排斥反应,其中1例发生肾移植后并发糖尿病,9例未发生肾移植后并发糖尿病,肾移植后并发糖尿病的发病率为10.0%。另外2例患者应用环孢素A+泼尼松+硫唑嘌呤方案预防排斥反应,结果未发生肾移植后并发糖尿病。可见,肾移植后应用环孢素A方案比应用他克莫司方案后糖尿病的发病率要小,环孢素A与他克莫司方案的发病率比较差异有显著性意义 (P < 0.05)。 2.1.3 与移植前高脂血症的相关性 杨帅平等[16]研究肾移植后并发糖尿病患者与移植前高脂血症的关系,血脂水平包括三酰甘油、总胆固醇、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇。选取318例肾移植患者,肾移植后并发糖尿病的158例设为糖尿病组,未发生肾移植后并发糖尿病的160例患者设为非糖尿病组,比较两组患者在肾移植前血脂水平以及与并发糖尿病的相关性,见表1。"
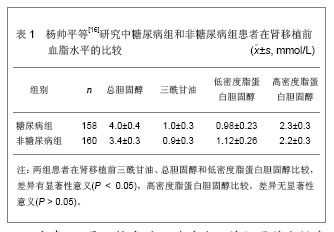
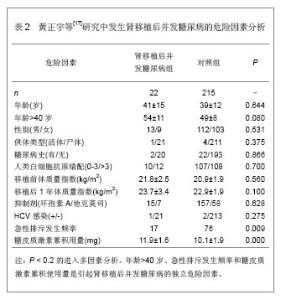
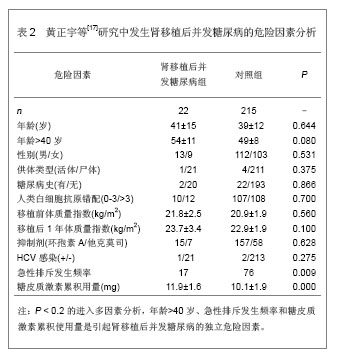
由表1可见,较高的三酰甘油、总胆固醇和低密度脂蛋白胆固醇水平是肾移植后并发糖尿病的危险因素,高密度脂蛋白水平与肾移植后并发糖尿病的发生无明显的相关性。 2.1.4 急性排斥发生频率与并发糖尿病的关系 黄正宇等[17]通过单因素分析后行logistic多因素回归分析,研究引起肾移植后并发糖尿病发病的危险因素,选取237例行肾移植治疗的患者,按照是否出现肾移植后并发糖尿病分为肾移植后并发糖尿病组22例和对照组215例。研究结果发现肾移植后并发糖尿病的发病率为9.3%,肾移植后第1年的累积发病率为5.1%,肾移植后第3年的累积发病率为8.0%。肾移植后第1年的发病率占总发病数的54.5%,肾移植后第2年的发病率占总发病数的13.7%,肾移植后第3年的发病率占总发病数的18.2%,肾移植后第4年的发病率占总发病数的9.0%,肾移植后第4.5年的发病率占总发病数的4.6%。发生肾移植后并发糖尿病的危险因素分析,见表2。"
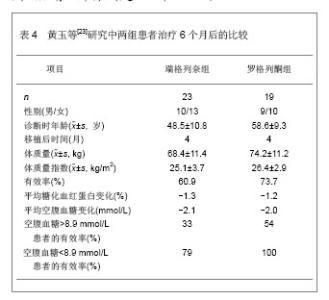
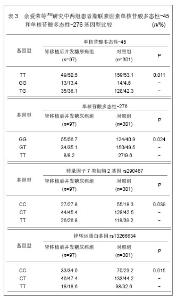
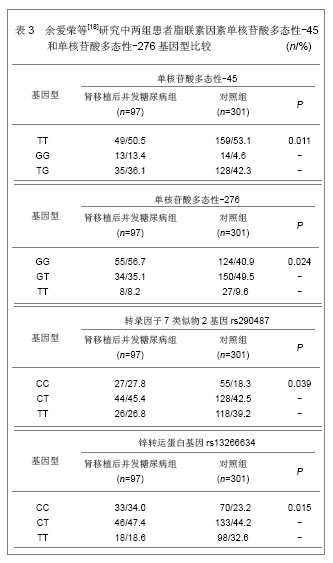
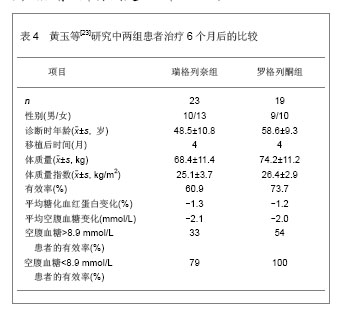
肾移植后并发糖尿病组患者脂联素基因单核苷酸多态性-45和单核苷酸多态性-276的GG基因型频率均明显高于对照组。研究还发现用性别、年龄、体质量和体质量指数进行校正后,单核苷酸多态性-45的GG基因型患者移植后并发糖尿病的风险分别是TT和TG基因型的2.844和3.289倍(P < 0.05),单核苷酸多态性-276的GG基因型患者移植后发生糖尿病的风险分析是TG基因的2.168倍(P = 0.003)。 研究发现,肾移植后并发糖尿病患者钙蛋白酶10基因单核苷酸多态性-19的1等位基因频率明显高于对照组患者,单核苷酸多态性-43的G等位基因频率也明显高于对照组,但单核苷酸多态性-63的等位基因频率无明显差异(P = 0.069)。肾移植后并发糖尿病组和对照组患者单核苷酸多态性-19的11基因型分别为12.4%和10.0%,单核苷酸多态性-43的GG基因型分析为91.8%和81.7%,差异均存在显著性意义(P < 0.05),单核苷酸多态性-63的基因型分布差异无显著性意义(P = 0.139)。用性别、移植时年龄、体质量和体质量指数进行校正后,单核苷酸多态性-19的11基因型和12基因型肾移植后并发糖尿病的风险分析是22基因型的1.502倍和1.764倍,单核苷酸多态性-43的GG基因型患移植后并发糖尿病的风险是AA和GA基因型患者的2.19位,单核苷酸多态性-63与肾移植后并发糖尿病不相关。 肾移植后并发糖尿病组转录因子7类似物2基因rs290487的C等位基因频率和CC基因型明显高于对照组患者(P < 0.05)。研究还发现用性别、肾移植时年龄、体质量和体质量指数等危险因素进行校正后,转录因子7类似物2基因rs290487的CC基因型患者肾移植后并发糖尿病的风险是TT基因型患者的2.3倍。肾移植后并发糖尿病组患者锌转运蛋白基因rs13266634的C等位基因频率明显高于对照组患者(P=0.003),CC基因型也明显高于对照组(P=0.015)。用性别、移植时年龄、体质量和体质量指数等危险因素进行校正后,锌转运蛋白基因rs13266634的CC基因型患者肾移植后并发糖尿病的风险是TT基因型患者的2.108倍;CC+CT基因型患者肾移植后并发糖尿病的风险是TT基因型患者的1.862倍。 此外,有学者研究认为患者的种族也是危险因素之一,患者肾移植后并发糖尿病的发病率亦有所不同,黑种人肾移植后并发糖尿病的发病率要高于白种人,分析原因可能与人群的药代动力学、糖尿病易感基因、生活环境以及生活方式有关[19-20]。糖尿病家族遗传史与肾移植后并发糖尿病有一定相关性,有研究认为糖尿病家庭遗传史阳性患者的发病率比阴性患者要高[21-22]。 2.2 肾移植后并发糖尿病的治疗 肾移植后并发糖尿病患者的治疗以控制饮食和血糖为主,根据病情程度给予中西医降糖药物或注射胰岛素控制血糖。 黄玉等[23]研究瑞格列奈在肾移植后并发糖尿病患者中的治疗作用,并与应用罗格列酮的治疗效果进行对比。选取2005至2010年收治的23例肾移植后并发糖尿病患者,瑞格列奈组给予瑞格列奈治疗,在相同时间段内筛查出并应用罗格列酮治疗的患者作为对照组,其中瑞格列奈组23例患者,罗格列酮组19例患者。两组患者治疗6个月后的比较,见表4。 在6个月的治疗后,23例瑞格列奈治疗组的有效率与19例罗格列酮组的治疗有效率相似,分别为14/23(61%)和14/19(74%)。14例治疗有效的患者中,空腹血糖从(8.4±3.6) mmol/L降低至 (5.8±0.7) mmol/L(P < 0.01),平均糖化血红蛋白从(7.6±0.6)%降至(5.8±0.6)% (P < 0.05)。在两组患者中糖化血红蛋白和空腹血糖的降低均比较理想。两组均显示起始时空腹血糖>8.9 mmol/L与空腹血糖 <8.9 mmol/L者相比,空腹血糖>8.9 mmol/L者血糖控制较差,瑞格列奈组有效率分别是33%和79%,罗格列酮组有效率分别是54%和100%。"

鲁可权等[24]比较肾移植后并发糖尿病患者应用胰岛素泵治疗和常规多次皮下注射胰岛素的治疗效果,选取肾移植后并发糖尿病患者52例,应用胰岛素泵持续皮下注射治疗25例,应用多次皮下注射胰岛素27例,患者治疗后均能有效控制空腹血糖,晨间血糖无差异。应用胰岛素泵治疗组餐后2 h血糖、血糖达标时间、胰岛素用量、低血糖发生率以及院内感染发生率均低于常规多次皮下注射胰岛素组(P < 0.05)。可见,应用胰岛素泵治疗能更快速有效的控制肾移植后高血糖,降低胰岛素用量,减少低血糖、感染的发生率。 此外,预防肾移植后并发糖尿病的措施包括。①注意控制饮食,限制高热量、高脂肪的摄入。②鼓励适当运动,以减少脂肪组织和增加细胞对胰岛素的敏感性。③调整肾移植后免疫抑制剂的应用,尽量减少糖尿病相关的不良反应等。④必要时可以给予调脂药物以及时的干预。 2.3 中国临床试验注册中心关于肾移植后并发糖尿病的临床注册项目 武警总医院器官移植研究所关于肾移植后并发糖尿病的患病率、危险因素及预测工具的试验2012年8月19日在中国临床试验注册中心获得注册号。 研究类型:流行病学研究。 试验设计:横断面研究。 研究目的:调查肾移植后不同阶段糖尿病的患病率;分析肾移植后并发糖尿病的危险因素;结合临床资料,建立肾移植后并发糖尿病的预测工具。 患者年龄:20-70岁。 纳入标准:①肾移植受者。②患者年龄20-70岁。③患者对研究知情同意,并签署知情同意书。 排除标准:①妊娠或哺乳。②伴有其它器官移植者。③肾移植前患糖尿病者。④有谵妄和痴呆不能获得知情同意者。⑤研究人员认为其他原因不适合临床试验者。 主要测量指标:血糖、血清胰岛素、糖化血红蛋白、维生素D浓度、钙调磷酸酶抑制剂浓度、电解质、肾功能以及肝功能。 试验进程:正处于研究阶段。"

| [1]王滨,张涌,陈泽涛.CD36与2型糖尿病研究进展[J].中华临床医师杂志(电子版),2013,7(1):127-128. [2]Cosio FG, Pesavento TE, Kim S, et al.Patient survival after renal transplantation: IV. Impact of post-transplant diabetes.Kidney Int.2002;62(4):1440-1446. [3]Yoshida EM, Buczkowski AK, Sirrs SM, et al.Post-transplant diabetic ketoacidosis--a possible consequence of immunosuppression with calcineurin inhibiting agents: a case series.Transpl Int. 2000;13(1):69-72. [4]Wilkinson A, Davidson J, Dotta F, et al.Guidelines for the treatment and management of new-onset diabetes after transplantation.Clin Transplant. 2005;19(3):291-298. [5]Medline.Pubmed[DB/OL].2013-08-28.http://www.ncbi.nlm.nih.gov/pubmed/ [6]中国知网.中国学术期刊总库[DB/OL].2013-08-28.https://www.cnki.net [7]Cosio FG, Pesavento TE, Pelletier RP, et al.Patient survival after renal transplantation III: the effects of statins.Am J Kidney Dis. 2002;40(3):638-643. [8]Kasiske BL, Snyder JJ, Gilbertson D, et al.Diabetes mellitus after kidney transplantation in the United States.Am J Transplant.2003;3(2):178-185. [9]柯德叶•吐尔逊.肾移植后糖尿病的临床特点分析及患病因素探讨[J].新疆:新疆医科大学,2007:5-9. [10]Panz VR, Bonegio R, Raal FJ, et al.Diabetogenic effect of tacrolimus in South African patients undergoing kidney transplantation1.Transplantation. 2007;73(4):587-590. [11]Fernandez LA, Lehmann R, Luzi L, et al.The effects of maintenance doses of FK506 versus cyclosporin A on glucose and lipid metabolism after orthotopic liver transplantation.Transplantation.1999;68(10):1532-1541. [12]Lohmann T, List C, Lamesch P, et al.Diabetes mellitus and islet cell specific autoimmunity as adverse effects of immunsuppressive therapy by FK506/tacrolimus.Exp Clin Endocrinol Diabetes.2000;108(5):347-352. [13]Macphee IA, Fredericks S, Tai T, et al.Tacrolimus pharmacogenetics: polymorphisms associated with expression of cytochrome p4503A5 and P-glycoprotein correlate with dose requirement.Transplantation. 2002;74(11):1486-1489. [14]Davidson JA, Wilkinson A; International Expert Panel on New-Onset Diabetes after Transplantation.New-Onset Diabetes After Transplantation 2003 International Consensus Guidelines: an endocrinologist's view.Diabetes Care. 2004;27(3):805-812. [15]Veroux M, Corona D, Giuffrida G, et al.New-onset diabetes mellitus after kidney transplantation: the role of immunosuppression.Transplant Proc. 2008;40(6):1885-1887. [16]杨帅平,雷龙涛.肾移植术后糖尿病与术前高脂血症的关系研究[J].国际移植与血液净化杂志,2012,10(6):33-34. [17]黄正宇,李敏如,曾芳芳,等.影响肾移植术后糖尿病发病的危险因素及其预防[J].中国糖尿病杂志,2009,17(10):778-780. [18]余爱荣.肾移植术后糖尿病的危险因素与易感基因多态性研究[D].湖北:华中科技大学,2011:1-82. [19]Montori VM, Basu A, Erwin PJ, et al.Posttransplantation diabetes: a systematic review of the literature.Diabetes Care. 2002;25(3):583-592. [20]Sulanc E, Lane JT, Puumala SE, et al.New-onset diabetes after kidney transplantation: an application of 2003 International Guidelines.Transplantation.2005;80(7): 945-952. [21]Davidson J, Wilkinson A, Dantal J, et al.New-onset diabetes after transplantation: 2003 International consensus guidelines. Proceedings of an international expert panel meeting. Barcelona, Spain, 19 February 2003.Transplantation.2003; 75(10 Suppl):SS3-SS24. [22]Martínez-Castelao A, Hernández MD, Pascual J, et al.Detection and treatment of post kidney transplant hyperglycemia: a Spanish multicenter cross-sectional study.Transplant Proc.2005;37(9):3813-3816. [23]黄玉,沈良儒,沈海龙,等.瑞格列奈在肾移植后新发2型糖尿病患者中的应用[J].当代医学,2012,18(23):138-140. [24]鲁可权,张惠,许承斌,等.肾移植术后糖尿病应用胰岛素泵治疗的临床观察[J].现代泌尿外科杂志,2008,13(1):51-52. [25]王振,石炳毅,郑慧丽,等.肾移植术后糖尿病的发病机制[J].中国医学科学院学报,2009,31(3):292-295. |
| [1] | Gao Lei, Qin Xinyuan, Nie Xin, Wang Lei, Wang Jiangning. Extracorporeal circulation compression perfusion in the reconstruction of limb microcirculation from the mechanism of mechanical and chemical signal transduction [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(9): 1334-1340. |
| [2] | Lü Yiyan, Li Hanbing, Ma Xiaoqing, Zhang Han, Zhang Yuhang, Li Genlin. Establishment and characteristic analysis of interior heat and diabetes mouse model using compound factors [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(8): 1187-1193. |
| [3] | Chen Xianghe, Liu Bo, Yang Kang, Lu Pengcheng, Yu Huilin. Treadmill exercise improves the myocardial fibrosis of spontaneous type 2 diabetic mice: an exploration on the functional pathway [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(8): 1210-1215. |
| [4] | Xuan Juanjuan, Bai Hongtai, Zhang Jixiang, Wang Yaoquan, Chen Guoyong, Wei Sidong. Role of regulatory T cell subsets in liver transplantation and progress in clinical application [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(7): 1143-1148. |
| [5] | Shui Xiaoping, Li Chunying, Li Shunchang, Sun Junzhi, Su Quansheng . Effects of aerobic and resistance exercises on brain-derived neurotrophic factor, nuclear factor-kappa B and inflammatory cytokines in skeletal muscle of type II diabetic rats [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(5): 669-675. |
| [6] | Yang Zhiwei, Liu Junchang, Gao Xiaolin, Jiang Taimao. Relationship between tacrolimus metabolic rate and early BK virus infection after kidney transplantation [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(5): 712-716. |
| [7] | Zeng Xinyu, Chen Xianghe, Liu Bo, Lu Pengcheng, Jin Shengjie, Li Wenxiu, Tian Zhikai, Sun Changliang. Mechanism of exercise improving bone metabolism in type 2 diabetics mellitus based on "Muscle-Bone" Crosstalk [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(2): 289-295. |
| [8] | Yang Xin, Jin Zhe, Feng Xu, Lu Bing. The current situation of knowledge and attitudes towards organ, eye tissue, body donation of residents in Shenyang [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(5): 779-784. |
| [9] | Chen Ziyang, Pu Rui, Deng Shuang, Yuan Lingyan. Regulatory effect of exosomes on exercise-mediated insulin resistance diseases [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(25): 4089-4094. |
| [10] | Gao Shan, Huang Dongjing, Hong Haiman, Jia Jingqiao, Meng Fei. Comparison on the curative effect of human placenta-derived mesenchymal stem cells and induced islet-like cells in gestational diabetes mellitus rats [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(25): 3981-3987. |
| [11] | Tian Lin, Shi Xiaoqing, Duan Zhenglan, Wang Kuan, Zhang Li, Wang Peimin. Efficacy and safety of transverse tibial bone transport technique in the treatment of diabetic foot:a meta-analysis#br# [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(20): 3275-3280. |
| [12] | Xia Wenshen, He Renjiao, Ai Jinwei, Wang Jun, Li Desheng, Pei Bin. Stem cell transplantation for diabetic patients with lower-extremity arterial disease: a meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(19): 3110-3116. |
| [13] | Luo Yicai, Li Hao. Effect of enhanced aryl hydrocarbon receptor expression on inflammatory response and healing of alveolar bone defects in diabetic rats [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(14): 2166-2171. |
| [14] | Wang Xiaobo, Wang Changan, Han Jianle, Yang Qingyan, Yang Shuaiping, Yang Junwei. Influence of conversion from cyclosporine to tacrolimus on glucose metabolism and cardiovascular risk profiles in stable kidney transplant patients [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(14): 2236-2240. |
| [15] | Liu Junchang, Gao Xiaolin, Jiang Taimao. Correlation of CY3A5 genetic polymorphism with concentration/dosage of tacrolimus and individualized administration of tacrolimus after kidney transplantation [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(11): 1740-1744. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||