Chinese Journal of Tissue Engineering Research ›› 2021, Vol. 25 ›› Issue (25): 4058-4064.doi: 10.12307/2021.020
Previous Articles Next Articles
Applicability of stem cells in the treatment of stress urinary incontinence
Ren Tengzhou, Chen Jie, Zhao Wei, Chen Zhiwei, Zhang Teng, Wang Yan
- Department of Urology, the Third Affiliated Hospital (Zunyi First People’s Hospital) of Zunyi Medical University, Zunyi 563000, Guizhou Province, China
-
Received:2020-09-16Revised:2020-09-16Accepted:2020-10-22Online:2021-09-08Published:2021-03-30 -
Contact:Wang Yan, MD, Professor, Chief physician, Master’s supervisor, Department of Urology, the Third Affiliated Hospital (Zunyi First People’s Hospital) of Zunyi Medical University, Zunyi 563000, Guizhou Province, China -
About author:Ren Tengzhou, Master candidate, Department of Urology, the Third Affiliated Hospital (Zunyi First People’s Hospital) of Zunyi Medical University, Zunyi 563000, Guizhou Province, China -
Supported by:the National Natural Science Foundation of China, No. 81660121 (to WY)
CLC Number:
Cite this article
Ren Tengzhou, Chen Jie, Zhao Wei, Chen Zhiwei, Zhang Teng, Wang Yan. Applicability of stem cells in the treatment of stress urinary incontinence[J]. Chinese Journal of Tissue Engineering Research, 2021, 25(25): 4058-4064.
share this article
Add to citation manager EndNote|Reference Manager|ProCite|BibTeX|RefWorks
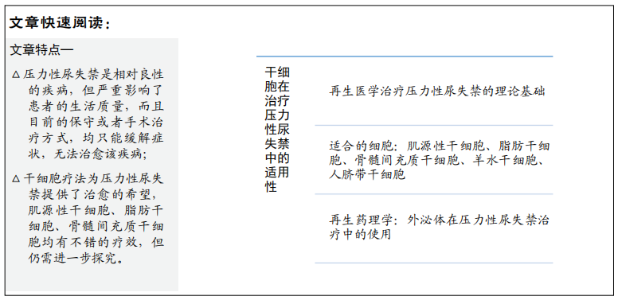
2.1 再生医学治疗压力性尿失禁的理论基础 再生医学是组织工程和分子生物学领域转化研究的一个分支,涉及“为恢复或建立正常功能而替代、改造或再生人体细胞、组织或器官的过程”。它的主要目的是通过刺激人体自身的修复机制,对以前无法修复的组织或器官进行功能性修复[12]。 2.1.1 以干细胞为基础的压力性尿失禁治疗 干细胞通过不对称分裂分化为其他不同的细胞类型。目前已鉴定出多种类型的干细胞,如胚胎干细胞、造血干细胞、间充质干细胞和诱导多能干细胞等。此外,每种组织都有独自的单能干细胞,即仅以这种组织特异性分化的干细胞用于组织损伤修复及生理周转[12]。因此,自体干细胞成为阻止压力性尿失禁疾病进展及逆转其潜在病理过程的希望[13],适用所有类型的压力性尿失禁患者,而且没有禁忌证,具有广泛的应用前途。 2.1.2 压力性尿失禁患者需要修复的生理结构 压力性尿失禁的发生原因有很多种,最常见的是尿道固有括约肌缺陷和盆底结构支撑功能障碍[14]。从解剖学上讲,女性尿道括约肌包括:与膀胱三角区浅层肌肉相连的平滑肌和位于尿道中三分之一的横纹肌及其黏膜下血管、神经,其中平滑肌对正常情况下尿道的关闭起重要作用,而在膀胱压突然增加时,尿道横纹肌会反射性和自主性收缩,防止尿失禁。因此,在用再生医学治疗压力性尿失禁时,再生方案应针对两种类型的肌细胞以及相应的血管、神经再生进行多灶性治疗[10]。 2.2 适合的细胞 目前由于非手术保守治疗和手术治疗不能治愈压力性尿失禁,而利用干细胞的再生功能,恢复尿道括约肌的功能已经引起了人们的极大兴趣,并进行了大量的动物研究。在这些研究中,间充质干细胞大部分来源于肌肉组织、脂肪组织或骨组织[15]。无论来源如何,间充质干细胞都有一些共同的特征,如长期自我更新、维持未分化特性和多系分化能力[16]。 首先作为再生医学治疗女性压力性尿失禁患者的干细胞是肌源性干细胞,主要通过膀胱镜注射到尿道括约肌或尿道括约肌周围,从而与尿道括约肌结合,并分化为成熟的肌肉纤维[17],但是肌源性干细胞是细胞的原始混合物[18],当应用这种混合细胞群时,再生作用机制不能被准确描述,增加了临床前及临床研究难度[19]。在不同的临床前和临床试验中,还研究了其他几种祖细胞或干细胞,包括脂肪干细胞、骨髓间充质干细胞、羊水干细胞和人脐带干细胞等[13]。在女性压力性尿失禁患者再生医学治疗中,肌源性干细胞仍然是首选的自体干细胞,但在个体研究中仍有一定的困难。 2.2.1 治疗压力性尿失禁的首选干细胞——肌源性干细胞 从肌肉分离出的干细胞包括成肌细胞和肌源性干细胞,其中成肌细胞是在损伤后能够再生肌肉并进行自我更新的“肌源性前体”[20],而肌源性干细胞具有增殖快、多向分化的特点,移植后其存活率明显高于成肌细胞[21],而且肌源性干细胞能够绕过成肌细胞的限制,在骨骼肌、心肌和平滑肌的再生和修复方面可能是一种优于成肌细胞的选择,因此成为治疗压力性尿失禁的理想细胞[20]。 肌源性干细胞能够在局部麻醉下获得,并且在体外可以分化为不同的细胞系,包括分化为神经元和内皮细胞系,这完全符合修复尿道括约肌的要求,再生肌肉组织、血管以及有功能的神经通路[22]。不过治疗前首先面对的问题是:治疗压力性尿失禁的干细胞是否能够在新的环境中生存?这个问题在临床前研究中得到了证实,肌源性干细胞能够在新环境中存活,而且能重建尿道括约肌,并支持功能性神经恢复和新血管生长[23]。如PRAUD等[24]研究证实了肌源性干细胞能够在大鼠体内存活,并能在一定程度上改善实验大鼠的尿道闭合压。另一项关于肌源性干细胞的临床前研究,研究人员在阴部神经损伤的猴子尿道括约肌中注射了能够表达绿色荧光蛋白的自体肌源性干细胞[25],12个月后治疗组动物的最大尿道关闭压较阴部神经损伤后未治疗组增加了50%(P < 0.05),治疗组动物的平滑肌在尿道括约肌中所占百分比优于未治疗组,但低于未损伤对照组(均P > 0.05)。在其他啮齿动物的临床前研究中,注射细胞的数量与压力性尿失禁的症状改善相关[23],MITTERBERGER等[26]使用更高的自体干细胞浓度进行注射治疗时,研究结果表明排尿可控性增强,但是并没有观察到自体干细胞的治疗效果与使用剂量的相关性。在一项以狗为实验模型的研究中,使用5 000万个自体肌源性干细胞治疗尿道括约肌损伤动物模型,研究结果证明治疗组的最大尿道关闭压高于损伤前基线(P=0.004)[27],当使用 2 500万个自体肌源性干细胞注射治疗尿道括约肌损伤动物模型时,尿道关闭压力升高,但未超过基线,然而注射1亿个自体肌源性干细胞,并没有产生比注射5 000万更好的结果。 自2007年以来,除了使用肌源性干细胞进行临床前试验外,还对女性压力性尿失禁患者进行了临床研究[4,13]。MITTERBERGER等[28]研究了123例女性压力性尿失禁患者,在尿道超声引导下,将自体肌源性干细胞联合胶原基质注射至横纹括约肌,成纤维细胞注射至尿道黏膜下,在12个月的随访期结束时,有79%的妇女主观上认为可以控制压力性尿失禁症状,而且最大尿道关闭压和排尿参数均有显著改善,仅8%的妇女认为压力性尿失禁症状有轻微改善;通过肌电图测量尿道括约肌横纹肌成分,证明其厚度显著增加,同时尿道括约肌自发性收缩较前增加(P=0.001)。在CARR等[29]关于再生医学治疗女性压力性尿失禁患者的临床研究中,招募了33例患者,研究中为了获取可用量的自体肌源性干细胞,需要进行大量的骨骼肌活检,这会导致患者术后疼痛、淤青及出血等不良事件。在患者注射肌源性干细胞治疗后,患者的尿垫试验有显著改善(P < 0.001)。此外,在18个月的随访中,高剂量(32×106-128×106)组与低剂量(1×106-16×106)组对比,结果显示:高剂量时尿垫质量减少50%以上,降幅为88.9%,而低剂量时为61.5%(P < 0.01);高剂量组的渗漏次数减少> 50%,为77.8%,而低剂量组则为53.3%(P < 0.01);3 d出现0次和1次尿失禁的比例分别为88.9%与33.3%。PETERS等[30]研究使用自体肌源性干细胞注射治疗80例女性压力性尿失禁患者,注射剂量范围为10×106-200×106个,在完成12个月的随访后,有72例患者完成了有效问卷和尿垫试验,所有患者都表示在研究期间有持续的症状改善。研究结果表明,注射剂量为200×106个肌源性干细胞治疗组中50%以上尿垫试验有显著改善(P < 0.05),并且该组尿垫质量的平均基线也是最高的。SèBE等[31]针对20例无并发症的女性压力性尿失禁患者和15例复杂女性压力性尿失禁患者研究发现,通过1年的肌源性干细胞治疗,无并发症的女性压力性尿失禁患者主观治愈率为25%,泌尿症状改善的比例为63%,而复杂压力性尿失禁患者主观治愈率为7%,泌尿症状改善的比例为57%。一项随机、双盲、多中心的试验研究了压力或以压力为主的混合性尿失禁女性患者,在尿道括约肌内注射150×106个自体肌源性干细胞并与安慰剂进行对比,其中肌源性干细胞来源于股外侧活检,收集受试者3 d内的数据进行研究对比[19],结果显示,该项研究虽然在肌肉组织中检测到肌源性细胞,但研究结果是不确定的,因为在安慰剂组也拥有很高的成功率(90%)。 因肌源性干细胞在再生医学领域中修复肌肉组织的明显优势,成为治愈压力性尿失禁的首要选择。现已通过临床前动物研究,评估了细胞的存活率、细胞迁移的部位、可能发生的炎症反应以及免疫学反应。在肌源性干细胞的临床研究中,几个中等质量的研究得出其对于女性压力性尿失禁患者具有确切的疗效,能够改善患者的压力性尿失禁症状,并且对压力性尿失禁的病理有一定的修复作用,但是注射肌源性干细胞也可发生不良反应,如部分患者出现治疗无效、术后疼痛及加重尿失禁症状,而且需要多次反复注射,如MITTERBERGER等[28]研究中每位患者都进行了40-50次的注射,而且注射液中包含了胶原基质载体成分,尤其是如此大量注射量的情况下,可能导致尿道括约肌松弛。到目前为止,还没有研究评估随机接受肌源性干细胞治疗与手术治疗的疗效。肌源性干细胞治疗压力性尿失禁的临床研究中,随着治疗时间的延长,治愈率下降,而报道的随访数据似乎都仅限于1年时间,因此还需要长期的随访观察。 2.2.2 治疗压力性尿失禁的次选干细胞——脂肪干细胞 脂肪干细胞起源于中胚层,这些细胞是脂肪生成和脂肪组织扩张的生理来源。除了脂肪生成,脂肪干细胞还可以在体外条件下被刺激分化为许多其他中胚层细胞类型,如成骨细胞、关节和气管软骨细胞、髓核样细胞、心肌细胞、骨骼肌细胞、血管和内脏平滑肌细胞、内皮细胞以及成纤维细胞等[32]。此外,脂肪干细胞能够向外胚层来源细胞分化,如角质细胞、神经细胞、视网膜色素上皮细胞及角膜上皮细胞等[13,33]。虽然脂肪干细胞的分化潜能与其他间充质干细胞相似,但其分离和培养增殖率均高于肌源性干细胞[34]。而且,脂肪干细胞的细胞因子谱含有大量的血管内皮生长因子、转化生长因子β、血小板衍生生长因子、胎盘生长因子和碱性成纤维细胞生长因子,具有促进血管生成和伤口愈合作用,还能够诱导组织产生新生血管[35]。另外,脂肪干细胞的趋化、旁分泌、免疫调节活性以及原位分化能力,被认为是组织再生所必需的[36]。脂肪干细胞还抑制炎性细胞因子的产生,刺激抗炎细胞因子的产生,从而抑制炎症反应[37]。由于脂肪干细胞的这些特性和易于大量收获,成为了再生医学领域的新热点[38]。 在治疗女性压力性尿失禁方面,脂肪干细胞作为肌源性干细胞的替代品,也为再生医学领域治愈压力性尿失禁提供一个新的希望[39]。脂肪干细胞治疗压力性尿失禁的临床前动物研究取得了一定的效果,如BOISSIER等[40]以猪为研究对象,在尿道损伤早期(伤后两三天)和损伤晚期(伤后30 d)分别一次性注射6×107个脂肪干细胞,通过尿道损伤表面的组织学评估、尿动力学及最大尿道压观察治疗效果,研究结果证实注射干细胞后尿道损伤创面显著减少,尿道肌层表面积显著增加,注射干细胞后最大尿道压恢复至损伤前最大尿道压基线的64%,明显高于对照组的50%(P=0.04),证实了自体脂肪干细胞能够改善固有括约肌缺陷大型动物模型的尿道愈合过程。SILWAL GAUTAM等[41]进行了脂肪干细胞重建兔尿道冻伤后尿道括约肌的研究,证实了将脂肪干细胞植入冷冻损伤的雌性兔尿道可通过肌源性分化和神经再生促进尿道功能恢复,在这项研究中,脂肪干细胞植入区域的骨骼肌和平滑肌重建区域比对照组明显发达(P < 0.01)。 关于脂肪干细胞治疗压力性尿失禁的临床研究较少,疗效有待观察。KUISMANEN等[42]纳入5例使用脂肪干细胞治疗的女性压力性尿失禁患者,经膀胱镜把脂肪干细胞和胶原凝胶混合物注射至尿道括约肌,完成1年的随访,5例患者中有2例被证明使用自体脂肪干细胞治疗是安全的、耐受性良好,并且相当有效。另一项ARJMAND等[43]使用脂肪干细胞治疗女性压力性尿失禁患者的临床研究中,纳入了10例女性压力性尿失禁患者,向尿道括约肌周围区域注射脂肪干细胞(1.18×109 L-1,10 mL),随访24周,通过随访比较术前、术后2,6,24周的尿垫试验结果,术前与术后2周(P < 0.001)、术后6周与术后24周(P=0.018)之间差异有显著性意义,而术后2周与术后6周之间差异无显著性意义(P=0.146),国际尿失禁咨询委员会问卷(The International Consultation on Incontinence Questionnaire,ICIQ)出现了相似的结果,而且研究发现在术后2-6周之间ICIQ和尿垫试验结果出现了回落现象,虽然24周观察到结果有所好转,但总体结果并不令人满意,这个试验结果有可能是研究局限性导致的误差。 到目前为止,缺乏证据表明基于脂肪干细胞治疗女性压力性尿失禁患者的长期疗效以及可能发生的不良反应。在临床前研究和临床试验中应进一步证实尿控和括约肌功能恢复的效果。脂肪干细胞组织工程技术有可能为未来治愈压力性尿失禁提供有效的治疗方法,但要实现这一目标还需要更多的研究。 2.2.3 治疗压力性尿失禁的替代干细胞——骨髓间充质干细胞 骨髓间充质干细胞是一种多能干细胞,具有自我复制和分化能力,在体外具有肌源性、血管源性和神经源性分化潜能[44]。在组织损伤后,骨髓间充质干细胞能通过增殖和分化形成肌母细胞参与组织再生,形成新的肌纤维,其中大多数基质细胞致力于肌源性谱系分化,因此适合肌肉组织工程[45]。到目前为止,关于骨髓间充质干细胞治疗压力性尿失禁的临床前及临床研究较少。BADRA等[25]以成年绝经前雌性食蟹猴建立压力性尿失禁实验动物模型,将5×106个自体绿色荧光蛋白标记的骨髓间充质干细胞注射至尿道横纹括约肌,12个月后检测最大尿道压以及尿道括约肌结构和细胞成分的组织学分析,结果显示:与未治疗组相比,治疗组的静息时、躯体神经刺激时和肾上腺能神经刺激时最大尿道压持续增加(12个月),并且肌肉所占尿道括约肌面积百分比增加,胶原所占尿道括约肌面积减少(P > 0.05);同样以成年雌性食蟹猴为实验动物,WILLIAMS等[46]通过手术建立固有括约肌缺陷实验动物模型,术后6周将自体骨髓间充质干细胞(5×106个)注入尿道括约肌,研究结果表明,骨髓间充质干细胞组最大尿道压和括约肌/胶原比值受年龄(疗效平均降低40%,与小年龄组实验动物比较,P < 0.05)、社会压力(疗效平均降低30%,与对照相比,P < 0.05)和体质量/空腹血糖浓度(有效性平均降低35%,与较低体质量组比较,P < 0.05)等方面影响。另一项研究,EBERLI等[47]通过显微手术去除24只狗的部分尿道括约肌,建立了横纹尿道括约肌功能不全的犬固有括约肌功能缺陷模型,然后在治疗组12只实验动物受损括约肌中注射自体骨髓间充质干细胞,注射后对动物进行长达6个月的观察,并进行尿动力学研究和组织学检查,研究结果表示治疗组的尿道括约肌压力约为正常值的80%,而无细胞治疗的对照组动物的尿道括约肌压力下降并保持在正常值的20%,从组织学分析表明,植入的细胞在尿道括约肌注射区域内存活,并形成了新神经支配的肌纤维组织。 在骨髓间充质干细胞治疗女性压力性尿失禁患者的临床研究中,有随访6个月-6年的5项临床试验结果,确信骨髓间充质干细胞治疗的安全性可得到保证,研究中大多数患仅有活检部位轻微疼痛的不良事件。文献报道的短期治愈率从30%-85%不等,高度的变异性很可能与活检部位、体外培养和注入的细胞数量缺乏标准化有关[15]。 POKRYWCZYNSKA等[48]发表了一项荟萃分析,320例女性压力性尿失禁患者接受尿道括约肌周围注射自体骨髓间充质干细胞治疗,随访12个月,客观治愈率为20%-40%,复发率为50%-70%,但在研究期间患者没有发生重大不良事件。 通过BADRA研究组及EBERLI研究组的临床前动物研究证明,骨髓间充质干细胞能够在尿道括约肌中存活,并且能够在一定程度上恢复尿道括约肌的功能,但也受年龄、社会压力、血糖及体质量等影响。在临床研究中,似乎骨髓间充质干细胞的治愈率及复发率差强人意,需要更加严谨的研究进一步探索。最初,人们对骨髓间充质干细胞重建女性压力性尿失禁患者尿道括约肌解剖和功能充满了热情,但缺乏令人信服的证据证明长期疗效。虽然不良事件很少见,如活检部位轻微疼痛,也没有恶性转化的报告,但到目前为止,总体结果还不够好,不足以支持这项研究的成本以及在商业基础上进行这项工作的可行性。 2.2.4 治疗压力性尿失禁的潜力干细胞——羊水干细胞、人脐带干细胞 部分研究人员认为成人干细胞在再生方面的潜力可能有限,即使再重新编程后也可能无法维持正常的再生能力,因此他们在再生干细胞领域寻找新的更具潜力的细胞来源,探究了肌肉、脂肪及骨髓来源干细胞以外的其他几种细胞类型,如羊水干细胞或人脐带干细胞,以确定它们在泌尿外科重建尿道的潜力[13]。近年来,羊水来源干细胞已被公认为是成人干细胞用于组织再生的替代来源[49]。DE COPPI 等[50]对羊水干细胞进行了研究,证明了羊水干细胞的优势在于它们的快速增殖和多能性,以及在体外分化为脂肪细胞、成骨细胞和其他细胞的能力。在这项研究中,DE COPPI等将羊水干细胞注射到新生小鼠大脑中,但该实验没有证据表明这些细胞可以促进血管化组织中的功能性肌肉再生。JAIN 等[51]的另一项关于羊水干细胞的研究证实,羊水干细胞具有比骨髓间充质干细胞更强的心肌生成能力,因此其可能在再生医学中拥有更好的前景。不过,大多数的女性压力性尿失禁患者没有备用的自体羊水细胞,这是羊水干细胞在再生医学方面的应用限制。关于人脐带干细胞,LIM等[52]为了评估人脐带干细胞治疗固有括约肌缺陷的有效性,在固有括约肌缺陷大鼠模型的尿道括约肌周围注射人脐带干细胞,研究结果显示,与对照组相比,实验组在第4周时平均漏尿点压力有明显改善(P=0.001),组织学上,尿道括约肌恢复至无损伤,而对照组则明显萎缩,萎缩性肌肉层有胶原沉积,从而证实人脐带干细胞显著改善了尿道括约肌功能,表明其在治疗固有括约肌缺陷中的潜在功效。但是,与羊水干细胞一致的是,并不是所有的女性压力性尿失禁患者都有脐带干细胞。 除了在细胞治疗中单独使用干细胞外,其他研究提供的证据表明,在尿道内联合注射骨髓间充质干细胞和肌源性干细胞似乎可以改善尿道闭合。在同时使用骨髓间充质干细胞和肌源性干细胞联合移植组中,最大尿道闭合压力效果最好(±3.1%,P=0.02)[53]。 2.3 再生药理学——外泌体在压力性尿失禁中的使用 再生药理学是通过药理学来加速、优化生物工程及再生组织的发育、成熟和功能。再生药理学被认为是利用特定的外泌体(包括生长因子、趋化因子和针对疾病相关因子的抗体等)来刺激或阻断靶组织或靶器官中的特定反应。 2.3.1 干细胞治疗压力性尿失禁的使者——间充质干细胞的外泌体 间充质干细胞能够产生和释放各种生物活性因子,从而能调节细胞生长、复制、分化、信号传递、凋亡、炎症、免疫反应、黏附和血管生成等;这些外泌体包括细胞因子、生长因子(血管内皮生长因子、控释神经生长因子、肝细胞生长因子、血小板生长因子、成纤维细胞生长因子和转化生长因子α)、趋化因子、白细胞介素1、白细胞介素8、miRNAs 和激素等[54],其中趋化因子和趋化因子受体调节细胞内在机制,例如细胞形态变化、血管生成和免疫反应等。因此,它们是药物开发的重点发展对象。趋化因子CXCL12,也称为基质衍生因子1α,有报道证实CXCL12在细胞运输和祖细胞通过受体CXCR4/CXCR7迁移至损伤部位中发挥关键作用[55],而且血管内皮生长因子能够与CXCL12发生协同作用,能够放大新生血管生成的能力,并保持损伤部位的肌肉细胞存活[56], 这些现象统称为CXCL12疗法,为细胞疗法耐药患者提供了另一种治愈的希望。 WILLIAMS等[57]发表的一篇论文,提供了CXCL12在雌性压力性尿失禁动物模型中能够促进尿道括约肌和神经再生的组织学证据,通过在雌性压力性尿失禁动物模型尿道括约肌周围注射细胞因子CXCL12从而提高了静息最大尿道压(P > 0.05),刺激了新生血管的生成和运动终板的表达(P > 0.05),但CXCL12的肿瘤风险、剂量反应、安全性和有效性,需要长期的临床前研究。 2.3.2 干细胞治疗压力性尿失禁的使者——尿源性干细胞的外泌体 尿源性干细胞是一种无创获取的成人干细胞来源,可以满足组织工程技术的需要,在尿道组织工程中具有广阔的应用前景[58]。尿源性干细胞的外泌体被证明能有效保护组织损伤和促进组织修复,并可以促进血管及肌肉的再生,为治愈压力性尿失禁患者提供新的发展方向[59],如WU等[60] 研究在压力性尿失禁大鼠模型中注射尿源性干细胞的外泌体,大鼠的尿动力学参数有显著改善,而且通过促进肌肉卫星细胞的胞外调节蛋白激酶的磷酸化,使损伤的耻骨肌恢复,从而改善压力性尿失禁的症状,但仍需进一步的临床前及临床研究,进一步探究尿源性干细胞外泌体在压力性尿失禁的适用性。 "

| [1] WITKOŚ J, HARTMAN-PETRYCKA M. Will future doctors know enough about stress urinary incontinence to provide proper preventive measures and treatment? Med Educ Online. 2019;24(1):1685635. [2] 中华医学会妇产科学分会妇科盆底学组.女性压力性尿失禁诊断和治疗指南[J].中华妇产科杂志,2017,52(5):289-293. [3] BILLECOCQ S, BO K, DUMOULIN C, et al. An International Urogynecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for the conservative and non-pharmacological management of female pelvic floor dysfunction. Prog Urol. 2019;29(4):183-208. [4] ARAGÓN IM, IMBRODA BH, LARA MF. Cell Therapy Clinical Trials for Stress Urinary Incontinence: Current Status and Perspectives. Int J Med Sci. 2018;15(3):195-204. [5] KOMESU YM, SCHRADER RM, KETAI LH, et al. Epidemiology of mixed, stress, and urgency urinary incontinence in middle-aged/older women: the importance of incontinence history. Int Urogynecol J. 2016;27(5): 763-772. [6] HOYLAND K, VASDEV N, ABROF A, et al. Post-radical prostatectomy incontinence: etiology and prevention. Rev Urol. 2014;16(4):181-188. [7] ZHU L, LANG J, LIU C, et al. The epidemiological study of women with urinary incontinence and risk factors for stress urinary incontinence in China. Menopause. 2009;16(4):831-836. [8] CUI L, MENG Q, WEN J, et al. A Functional Comparison of Treatment of Intrinsic Sphincter Deficiency with Muscle-Derived and Adipose Tissue-Derived Stem Cells. IUBMB Life. 2018;70(10):976-984. [9] BENNINGTON J, WILLIAMS JK, ANDERSSON KE. New concepts in regenerative medicine approaches to the treatment of female stress urinary incontinence. Curr Opin Urol. 2019;29(4):380-384. [10] HILLARY CJ, ROMAN S, MACNEIL S, et al. Regenerative medicine and injection therapies in stress urinary incontinence. Nat Rev Urol. 2020;17(3):151-161. [11] ZORDANI A, PISCIOTTA A, BERTONI L, et al. Regenerative potential of human dental pulp stem cells in the treatment of stress urinary incontinence: In vitro and in vivo study. Cell Prolif. 2019;52(6):e12675. [12] CICCOCIOPPO R, CANTORE A, CHAIMOV D, et al. Regenerative medicine: the red planet for clinicians. Intern Emerg Med. 2019;14(6): 911-921. [13] VINAROV A, ATALA A, YOO J, et al. Cell therapy for stress urinary incontinence: Present-day frontiers. J Tissue Eng Regen Med. 2018; 12(2):e1108-e1121. [14] BLAIVAS JG, PUROHIT RS, BENEDON MS, et al. Safety considerations for synthetic sling surgery. Nat Rev Urol. 2015;12(9):481-509. [15] ZAMBON JP, WILLIAMS KJ, BENNINGTON J, et al. Applicability of regenerative medicine and tissue engineering for the treatment of stress urinary incontinence in female patients. Neurourol Urodyn. 2019;38 Suppl 4:S76-S83. [16] KOZLOWSKA U, KRAWCZENKO A, FUTOMA K, et al. Similarities and differences between mesenchymal stem/progenitor cells derived from various human tissues. World J Stem Cells. 2019;11(6):347-374. [17] THURNER M, DEUTSCH M, JANKE K, et al. Generation of myogenic progenitor cell-derived smooth muscle cells for sphincter regeneration. Stem Cell Res Ther. 2020;11(1):233. [18] YASEEN MM, ABUHARFEIL NM, DARMANI H, et al. Recent advances in myeloid-derived suppressor cell biology. Front Med. 2020 Sep 2. doi: 10.1007/s11684-020-0797-2. Online ahead of print. [19] JANKOWSKI RJ, TU LM, CARLSON C, et al. A double-blind, randomized, placebo-controlled clinical trial evaluating the safety and efficacy of autologous muscle derived cells in female subjects with stress urinary incontinence. Int Urol Nephrol. 2018;50(12):2153-2165. [20] MUSAVI L, BRANDACHER G, HOKE A, et al. Muscle-derived stem cells: important players in peripheral nerve repair. Expert Opin Ther Targets. 2018;22(12):1009-1016. [21] WANG Y, XU H, LIU X, et al. Inhibition of fibroblast differentiation of muscle-derived stem cells in cell implantation treatment of stress urinary incontinence. Cell Reprogram. 2011;13(5):459-464. [22] TAMAKI T, UCHIYAMA Y, HIRATA M, et al. Therapeutic isolation and expansion of human skeletal muscle-derived stem cells for the use of muscle-nerve-blood vessel reconstitution. Front Physiol. 2015;6:165. [23] KWON D, MINNERY B, KIM Y, et al. Neurologic recovery and improved detrusor contractility using muscle-derived cells in rat model of unilateral pelvic nerve transection. Urology. 2005;65(6):1249-1253. [24] PRAUD C, SEBE P, BIÉRINX AS, et al. Improvement of urethral sphincter deficiency in female rats following autologous skeletal muscle myoblasts grafting. Cell Transplant. 2007;16(7):741-749. [25] BADRA S, ANDERSSON KE, DEAN A, et al. Long-term structural and functional effects of autologous muscle precursor cell therapy in a nonhuman primate model of urinary sphincter deficiency. J Urol. 2013;190(5):1938-1945. [26] MITTERBERGER M, PINGGERA GM, MARKSTEINER R, et al. Functional and histological changes after myoblast injections in the porcine rhabdosphincter. Eur Urol. 2007;52(6):1736-1743. [27] WILLIAMS JK, ECKMAN D, DEAN A, et al. The dose-effect safety profile of skeletal muscle precursor cell therapy in a dog model of intrinsic urinary sphincter deficiency. Stem Cells Transl Med. 2015;4(3):286-294. [28] MITTERBERGER M, MARKSTEINER R, MARGREITER E, et al. Autologous myoblasts and fibroblasts for female stress incontinence: a 1-year follow-up in 123 patients. BJU Int. 2007;100(5):1081-1085. [29] CARR LK, ROBERT M, KULTGEN PL, et al. Autologous muscle derived cell therapy for stress urinary incontinence: a prospective, dose ranging study. J Urol. 2013;189(2):595-601. [30] PETERS KM, DMOCHOWSKI RR, CARR LK, et al. Autologous muscle derived cells for treatment of stress urinary incontinence in women. J Urol. 2014;192(2):469-476. [31] SÈBE P, DOUCET C, CORNU JN, et al. Intrasphincteric injections of autologous muscular cells in women with refractory stress urinary incontinence: a prospective study. Int Urogynecol J. 2011;22(2):183-189. [32] BACAKOVA L, ZARUBOVA J, TRAVNICKOVA M, et al. Stem cells: their source, potency and use in regenerative therapies with focus on adipose- derived stem cells - a review. Biotechnol Adv. 2018;36(4):1111-1126. [33] BAJEK A, OLKOWSKA J, WALENTOWICZ-SADŁECKA M, et al. Human Adipose-Derived and Amniotic Fluid-Derived Stem Cells: A Preliminary In Vitro Study Comparing Myogenic Differentiation Capability. Med Sci Monit. 2018;24:1733-1741. [34] RAPOSIO E, BERTOZZI N. Isolation of Ready-to-Use Adipose-Derived Stem Cell (ASC) Pellet for Clinical Applications and a Comparative Overview of Alternate Methods for ASC Isolation. Curr Protoc Stem Cell Biol. 2017;41:1F.17.1-1F.17.12. [35] KIM WS, PARK BS, SUNG JH, et al. Wound healing effect of adipose-derived stem cells: a critical role of secretory factors on human dermal fibroblasts. J Dermatol Sci. 2007;48(1):15-24. [36] BERTOZZI N, SIMONACCI F, GRIECO MP, et al. The biological and clinical basis for the use of adipose-derived stem cells in the field of wound healing. Ann Med Surg (Lond). 2017;20:41-48. [37] RAPOSIO E, SIMONACCI F, PERROTTA RE. Adipose-derived stem cells: Comparison between two methods of isolation for clinical applications. Ann Med Surg (Lond). 2017;20:87-91. [38] RAPOSIO E, BERTOZZI N, BONOMINI S, et al. Adipose-derived Stem Cells Added to Platelet-rich Plasma for Chronic Skin Ulcer Therapy. Wounds. 2016;28(4):126-131. [39] FORCALES SV. Potential of adipose-derived stem cells in muscular regenerative therapies. Front Aging Neurosci. 2015;7:123. [40] BOISSIER R, MAGALON J, SABATIER F, et al. Histological and Urodynamic Effects of Autologous Stromal Vascular Fraction Extracted from Fat Tissue with Minimal Ex Vivo Manipulation in a Porcine Model of Intrinsic Sphincter Deficiency. J Urol. 2016;196(3):934-942. [41] SILWAL GAUTAM S, IMAMURA T, ISHIZUKA O, et al. Implantation of autologous adipose-derived cells reconstructs functional urethral sphincters in rabbit cryoinjured urethra. Tissue Eng Part A. 2014; 20(13-14):1971-1979. [42] KUISMANEN K, SARTONEVA R, HAIMI S, et al. Autologous adipose stem cells in treatment of female stress urinary incontinence: results of a pilot study. Stem Cells Transl Med. 2014;3(8):936-941. [43] ARJMAND B, SAFAVI M, HEIDARI R, et al. Concomitant Transurethral and Transvaginal-Periurethral Injection of Autologous Adipose Derived Stem Cells for Treatment of Female Stress Urinary Incontinence: A Phase One Clinical Trial. Acta Med Iran. 2017;55(6):368-374. [44] IKEDA S, TSUJI S, OHAMA T, et al. Involvement of PP2A Methylation in the Adipogenic Differentiation of Bone Marrow Derived Mesenchymal Stem Cell. J Biochem. 2020 Jul 14:mvaa077. doi: 10.1093/jb/mvaa077. Online ahead of print. [45] KONNO M, HAMABE A, HASEGAWA S, et al. Adipose-derived mesenchymal stem cells and regenerative medicine. Dev Growth Differ. 2013;55(3):309-318. [46] WILLIAMS JK, DEAN A, LANKFORD S, et al. Determinates of muscle precursor cell therapy efficacy in a nonhuman primate model of intrinsic urinary sphincter deficiency. Stem Cell Res Ther. 2017;8(1):1. [47] EBERLI D, ABOUSHWAREB T, SOKER S, et al. Muscle precursor cells for the restoration of irreversibly damaged sphincter function. Cell Transplant. 2012;21(9):2089-2098. [48] POKRYWCZYNSKA M, ADAMOWICZ J, CZAPIEWSKA M, et al. Targeted therapy for stress urinary incontinence: a systematic review based on clinical trials. Expert Opin Biol Ther. 2016;16(2):233-242. [49] LOUKOGEORGAKIS SP, DE COPPI P. Concise Review: Amniotic Fluid Stem Cells: The Known, the Unknown, and Potential Regenerative Medicine Applications. Stem Cells. 2017;35(7):1663-1673. [50] DE COPPI P, BARTSCH G JR, SIDDIQUI MM, et al. Isolation of amniotic stem cell lines with potential for therapy. Nat Biotechnol. 2007;25(1): 100-106. [51] JAIN M, MINOCHA E, TRIPATHY NK, et al. Comparison of the Cardiomyogenic Potency of Human Amniotic Fluid and Bone Marrow Mesenchymal Stem Cells. Int J Stem Cells. 2019;12(3):449-456. [52] LIM JJ, JANG JB, KIM JY, et al. Human umbilical cord blood mononuclear cell transplantation in rats with intrinsic sphincter deficiency. J Korean Med Sci. 2010;25(5):663-670. [53] BURDZINSKA A, DYBOWSKI B, ZARYCHTA-WIŚNIEWSKA W, et al. Intraurethral co-transplantation of bone marrow mesenchymal stem cells and muscle-derived cells improves the urethral closure. Stem Cell Res Ther. 2018;9(1):239. [54] 刘湄漪,陈乃耀.间充质干细胞旁分泌作用的研究进展[J].中华细胞与干细胞杂志(电子版),2018,8(4):240-243. [55] PERPIÑÁ-VICIANO C, IŞBILIR A, ZARCA A, et al. Kinetic Analysis of the Early Signaling Steps of the Human Chemokine Receptor CXCR4. Mol Pharmacol. 2020;98(2):72-87. [56] ZAMBON JP, PATEL M, HEMAL A, et al. Nonhuman primate model of persistent erectile and urinary dysfunction following radical prostatectomy: Feasibility of minimally invasive therapy. Neurourol Urodyn. 2018;37(7):2141-2150. [57] WILLIAMS JK, DEAN A, BADRA S, et al. Cell versus Chemokine Therapy in a Nonhuman Primate Model of Chronic Intrinsic Urinary Sphincter Deficiency. J Urol. 2016;196(6):1809-1815. [58] CULENOVA M, ZIARAN S, DANISOVIC L. Cells Involved in Urethral Tissue Engineering: Systematic Review. Cell Transplant. 2019;28(9-10):1106-1115. [59] ZHU Q, LI Q, NIU X, et al. Extracellular Vesicles Secreted by Human Urine-Derived Stem Cells Promote Ischemia Repair in a Mouse Model of Hind-Limb Ischemia. Cell Physiol Biochem. 2018;47(3):1181-1192. [60] WU R, HUANG C, WU Q, et al. Exosomes secreted by urine-derived stem cells improve stress urinary incontinence by promoting repair of pubococcygeus muscle injury in rats. Stem Cell Res Ther. 2019;10(1):80. |
| [1] | Lin Qingfan, Xie Yixin, Chen Wanqing, Ye Zhenzhong, Chen Youfang. Human placenta-derived mesenchymal stem cell conditioned medium can upregulate BeWo cell viability and zonula occludens expression under hypoxia [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(在线): 4970-4975. |
| [2] | Pu Rui, Chen Ziyang, Yuan Lingyan. Characteristics and effects of exosomes from different cell sources in cardioprotection [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(在线): 1-. |
| [3] | Zhang Xiumei, Zhai Yunkai, Zhao Jie, Zhao Meng. Research hotspots of organoid models in recent 10 years: a search in domestic and foreign databases [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(8): 1249-1255. |
| [4] | Wang Xianyao, Guan Yalin, Liu Zhongshan. Strategies for improving the therapeutic efficacy of mesenchymal stem cells in the treatment of nonhealing wounds [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 1081-1087. |
| [5] | Liao Chengcheng, An Jiaxing, Tan Zhangxue, Wang Qian, Liu Jianguo. Therapeutic target and application prospects of oral squamous cell carcinoma stem cells [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 1096-1103. |
| [6] | Xie Wenjia, Xia Tianjiao, Zhou Qingyun, Liu Yujia, Gu Xiaoping. Role of microglia-mediated neuronal injury in neurodegenerative diseases [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 1109-1115. |
| [7] | Li Shanshan, Guo Xiaoxiao, You Ran, Yang Xiufen, Zhao Lu, Chen Xi, Wang Yanling. Photoreceptor cell replacement therapy for retinal degeneration diseases [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 1116-1121. |
| [8] | Jiao Hui, Zhang Yining, Song Yuqing, Lin Yu, Wang Xiuli. Advances in research and application of breast cancer organoids [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 1122-1128. |
| [9] | Wang Shiqi, Zhang Jinsheng. Effects of Chinese medicine on proliferation, differentiation and aging of bone marrow mesenchymal stem cells regulating ischemia-hypoxia microenvironment [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 1129-1134. |
| [10] | Zeng Yanhua, Hao Yanlei. In vitro culture and purification of Schwann cells: a systematic review [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 1135-1141. |
| [11] | Kong Desheng, He Jingjing, Feng Baofeng, Guo Ruiyun, Asiamah Ernest Amponsah, Lü Fei, Zhang Shuhan, Zhang Xiaolin, Ma Jun, Cui Huixian. Efficacy of mesenchymal stem cells in the spinal cord injury of large animal models: a meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 1142-1148. |
| [12] | Hou Jingying, Yu Menglei, Guo Tianzhu, Long Huibao, Wu Hao. Hypoxia preconditioning promotes bone marrow mesenchymal stem cells survival and vascularization through the activation of HIF-1α/MALAT1/VEGFA pathway [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 985-990. |
| [13] | Shi Yangyang, Qin Yingfei, Wu Fuling, He Xiao, Zhang Xuejing. Pretreatment of placental mesenchymal stem cells to prevent bronchiolitis in mice [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 991-995. |
| [14] | Liang Xueqi, Guo Lijiao, Chen Hejie, Wu Jie, Sun Yaqi, Xing Zhikun, Zou Hailiang, Chen Xueling, Wu Xiangwei. Alveolar echinococcosis protoscolices inhibits the differentiation of bone marrow mesenchymal stem cells into fibroblasts [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 996-1001. |
| [15] | Fan Quanbao, Luo Huina, Wang Bingyun, Chen Shengfeng, Cui Lianxu, Jiang Wenkang, Zhao Mingming, Wang Jingjing, Luo Dongzhang, Chen Zhisheng, Bai Yinshan, Liu Canying, Zhang Hui. Biological characteristics of canine adipose-derived mesenchymal stem cells cultured in hypoxia [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 1002-1007. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||