Chinese Journal of Tissue Engineering Research ›› 2014, Vol. 18 ›› Issue (22): 3574-3580.doi: 10.3969/j.issn.2095-4344.2014.22.022
Previous Articles Next Articles
Imaging evaluation for lumbar spinal instability: qualitative features and location of anatomy and function
Nitin Tandra1, Zhu Xiao2
- 1Second Ward, Department of Orthopedics, Jiangbin Hospital Affiliated to Jiangsu University, Zhenjiang 212000, Jiangsu Province, China; 2Clinical Medical College, Jiangsu University, Zhenjiang 212000, Jiangsu Province, China
-
Revised:2014-04-08Online:2014-05-28Published:2014-05-28 -
Contact:Zhu Xiao, M.D., Clinical Medical College, Jiangsu University, Zhenjiang 212000, Jiangsu Province, China -
About author:Nitin Tandra, Master, Second Ward, Department of Orthopedics, Jiangbin Hospital Affiliated to Jiangsu University, Zhenjiang 212000, Jiangsu Province, China Zhu Xiao, M.D., Clinical Medical College, Jiangsu University, Zhenjiang 212000, Jiangsu Province, China Nitin Tandra and Zhu Xiao contributed equally to this article.
CLC Number:
Cite this article
Nitin Tandra, Zhu Xiao. Imaging evaluation for lumbar spinal instability: qualitative features and location of anatomy and function[J]. Chinese Journal of Tissue Engineering Research, 2014, 18(22): 3574-3580.
share this article
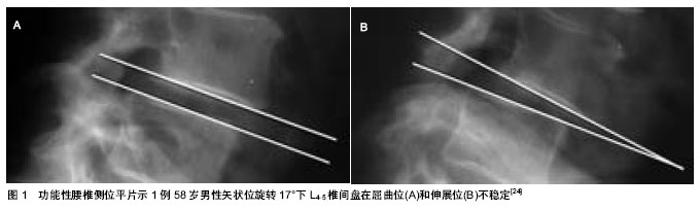
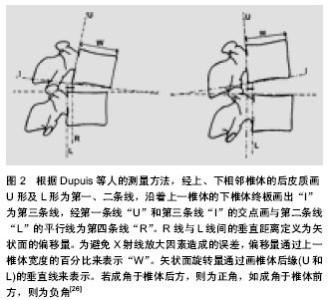
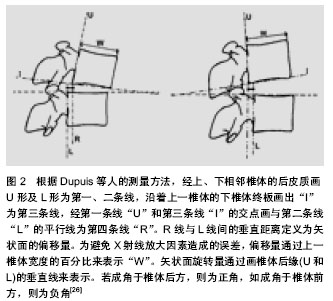
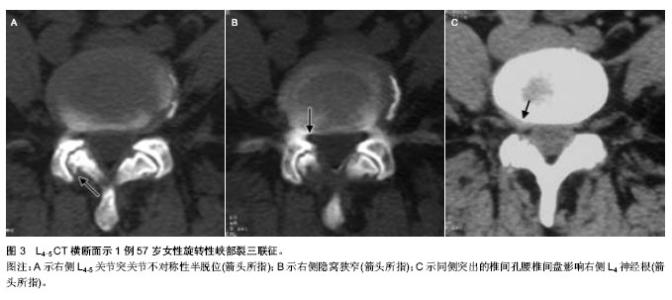
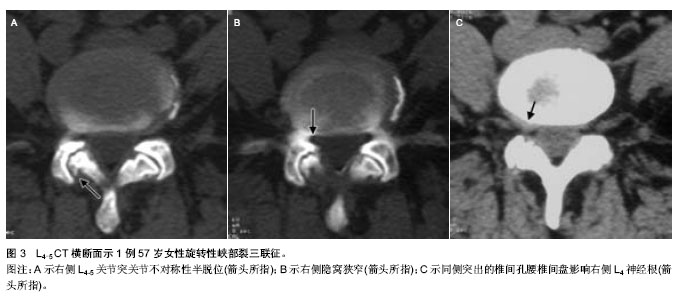
2.1 腰椎的解剖学和生物力学 2.1.1 椎间盘 椎间盘和它毗邻的椎体形成了一个整体。正常的椎间盘分为中央部的髓核和周围部的纤维环两部分[3]。髓核含有大量的黏多糖蛋白复合体,而纤维环含有较高量的胶原蛋白。纤维环的纤维束相互斜行交叉重叠组成了一个复杂的纤维束系统,位于髓核的四周,能承受较大的弯曲和扭转负荷。这些纤维束与前后的纵向韧带共同维持着各椎体活动的稳定。 在脊柱的活动中,椎间盘是主要的承重结构。高含水量的髓核有流体静力的性能,这种性能使它成为脊柱活动的支点,并且能够径向传送力。负载于椎间盘表面的重力主要靠髓核的放射性传递和纤维环的分散性传递,这使椎体能够强有力地对抗外周压力。髓核使载荷力得到分散,从而降低了脊椎机械性损伤的风险[4]。 2.1.2 小关节 小关节是椎板的延伸,被透明软骨覆盖。这些关节围绕中线的倾斜度因个人脊椎不同而不同。从第1腰椎到第5腰椎关节的方向由近似矢状位向下逐渐变为斜位,至第5腰椎几乎呈冠状位。这种关节结构使脊柱在矢状面活动范围较大,但对侧弯却有一定的限制,并且更大程度地限制了轴向旋转。小关节承受大量的力,通过剪切力来保护下面的椎间盘,并且它们是抵抗旋转力和扭转力的主要因素。在一定程度上,这种小关节起到了支点的作用,从而减少了脊椎前部和中部的承载力。这种支点效应通过减少椎间盘的承载力降低了椎间盘突出的发生[5]。1983年,Denis提出了“三柱”理论。脊柱在矢状面有3个受力段:前柱,中柱和后柱。前柱由前纵韧带、椎体前2/3、椎间盘、纤维环的前1/2组成。中柱是由后纵韧带,椎体后1/3和椎间盘、纤维环后1/2及椎管组成[6]。后柱包括椎板、黄韧带、棘上和棘间韧带、棘突等脊柱附件。围绕小关节的关节囊结构中含有丰富的敏感神经末梢,这是后背痛的主要原因。关节腔是俯屈时维持稳定的重要结构。Posner等及后来的Adams、Hutton模拟了生理负荷和运动状态,证实关节囊是维持稳定的重要结构,可以抵抗屈曲时一半的压力[7]。 2.1.3 脊椎韧带 脊柱韧带使脊椎能适当运动,同时确保椎体间的固定位置。它们能抵抗拉力,受到压缩时要弯曲[8]。 前纵韧带附着于椎间盘及其相邻的椎骨边缘。腰部的后纵韧带没有前纵韧带发达。它在椎间盘水平属于后纤维环的胶原纤维,但与椎体中央部分不连。黄韧带是比较宽厚的组织,它可以连接相邻的椎骨薄层。这些韧带弹性很高,它们连接着各个椎弓根,共同的牵拉作用使椎骨处在同一直线上[9]。 2.1.4 腰椎的移动性 在静止状态下,脊柱有一定的稳定性。正常的硬膜内压(维持着韧带的张力)及脊椎的几何特性都对脊柱的稳定性起着一定的作用。影响脊柱稳定性最大的问题就是脊椎的运动,脊椎节段通过承受加速力在任何移动的情况下都可能失去平衡[10]。 正常情况下,腰椎屈曲运动时,可发现两个相对椎体终板形成的角度变化及矢状位变化(即一个椎体相对于下面椎体的偏移)所产生的矢状面旋转。正常的椎间结构可以约束不规则的运动。脊椎运动的整个范围都可以被划分为中位区域和张力区域。Panjabi将中位区域定义为一个活动范围,是指在脊柱活动的范围内,脊柱节段活动的内部阻力较小,属于生理性活动范围的一部分,此时总内应力(活动阻力)保持最小值状态。张力区域指从中位区域到脊柱节段活动极限范围之间的区域,此时脊柱节段活动会遇到较大的内部阻力。中位区域的增加可能会导致韧带过度拉伸,也可能成为导致脊柱不稳症的一个因素[11]。 脊椎的稳定性依赖于3个功能相关的亚系:被动亚系、主动亚系和神经控制亚系,它们限制了脊椎运动部分的偏移,维持了中位区域和张力区域的适当比例。在姿势反射的控制下(神经控制亚系),躯体和脊柱的肌肉收缩对稳定性起到了积极的作用。这种对稳定性的积极作用是由椎体、关节面、关节囊、脊椎韧带和肌腱的被动拉伸共同维持的。 腰椎最显著的运动就是矢状面的屈曲动作;其次是扭转动作和侧弯动作。最复杂的动作就是前屈、侧弯和扭转的组合。在体外对脊柱节段结构连续切片后测量水平位移和椎体之间的角度,有助于确定各自的作用[12]。 2.2 腰椎不稳症 人们直立姿势和直立负重会使腰骶连接处及邻近承受的压力最大。这将会导致脊椎出现更严重的退行性变化。腰椎的退行性改变一般开始于椎间盘的改变(生物学改变和结构的改变),最后导致灵活性和力学阻力的改变。椎间盘退行性变影响了人们的日常生活,它通常见于30岁以上的人群。椎间盘退行性变导致了胶原纤维的逐渐破坏,蛋白多糖的逐渐减少,以及椎间盘含水量和灵活性的丢失。在三四十岁的尸检标本中,50%以上都显示外围纤维环撕裂。在40岁以后,随着年龄和退行性改变,椎间盘纤维化逐渐严重,且组织变得紊乱。这将会引起上下狭窄性变化,最终导致椎间盘破坏[13]。椎间盘后天性受损的3个临床相关的并发症是:①椎体的病理学变化,骨赘的发生。②黄韧带向前膨出,后纵韧带向后膨出,随之,椎管变得狭窄。③椎间盘向后突出,椎管和神经孔狭窄。而且椎间盘退行性变及后天的损伤会使邻近的椎体彼此来回地滑动。这导致连接椎骨的韧带松弛,最终导致小关节半脱位。随后小关节承受的力会引发骨关节炎和骨赘病,从而导致椎管侧隐窝和神经孔狭窄。此外,关节面关节半脱位会导致上关节面顶端与上一椎体的峡部和椎弓根摩擦,这些结构的持续摩擦会导致骨赘病,从而使中央椎管和神经小孔进一步变窄[14]。 骨关节炎的发生及正常支持结构的丢失对退行性脊椎前移起着一定的作用。Robler等研究表明,正常人群和L4-5水平退行性前移的患者在下腰椎关节面方向有一定的不同点。与正常人相比,在L4-5水平,退行性脊椎前移的患者出现关节面向矢状位移位。当其他的发病因素同时存在时,矢状位更能诱发脊椎移位。由于L5-S1关节面的畸形及冠状位的优势,大部分退行性脊椎移位发生在L4-5水平。 部分腰椎不稳症是腰椎退行性变过程中的一个过渡阶段。这一退化过程被分为3个阶段[15]。①功能失调期—这是早期阶段,受影响的腰椎功能正常,但是存在微小的病理改变。②失稳期—这是病变的中期,椎间盘周围的纤维环膨出,关节后韧带和关节囊松弛,关节软骨退化,这会导致异常活动。③重稳定期—病变节段会出现纤维化及骨刺。这一时期与椎间关节内纤维化、关节面增大且僵硬及关节周围纤维化有关,也与椎间盘的核质缺失和骨刺的生长有关。 2.3 下腰椎不稳症的影像学评价 腰椎不稳症的诊断主要依靠特殊体位时的影像学表现。Panjabi 和White 提出在X,Y,Z轴的三维坐标系中可能存在异常的平移 和/或旋转。在三维坐标系中,X是横轴(代表左右),Y是纵轴(代表上下),Z也是一个横轴(代表前后)[16]。腰椎不稳的发生是多方向的,然而每次的诊断都是以水平方向的移位为准。X轴(即左右方向)和Z轴(即前后方向)上的移位是靠平片诊断的。Y轴(即垂直方向)上的移位是靠CT和MRI来诊断的[17]。 2.3.1 中立位上的结构变化 平片上的一些表现被认为是腰椎不稳症的标志。Knuttson首次提出了椎间盘的真空现象,并且提出它与腰椎不稳症的联系。由于不稳定会导致椎体间病理性改变从而形成椎间盘间负压,使周围组织所产生的气体聚集在退化的椎间盘裂隙内。如果真空现象与椎体不稳有关系,那反轻度的椎间盘退变和椎间隙狭窄以及骨硬化也和椎体不稳有关;椎间隙显著狭窄被Kirkaldy-Willis和Farfan认为是稳定的晚期[18-19]。 另一个与不稳定性有关的显著的间接平片指征是牵拉刺激,一般距终板2或3 mm,并且是水平方向。脊椎不稳的发病原理是张力引起的牵拉刺激,而这种张力来自于骨纤维或者椎体上的前纵韧带。骨刺源于椎体隆起,紧贴椎间盘边缘向外生长,导致椎体的非椎间面部分严重变形。骨刺与不稳定性没有直接的联系;它被认为是压缩的结果及稳定性恢复的标志[20]。牵拉刺激和骨刺的生长代表了同一病理过程的不同阶段,并且常常在同一椎体中同时出现。 MacGibbon和Farfan提出细长的L5横突(至少与L3横突一样长)及其椎体(位于髂嵴连线以下)共同维持了腰骶关节的稳定性。相反,如果髂棘连线通过L5椎体或者 L5-S1椎间盘,并且横突变短,说明腰骶关节受压。然而,Frymoyer和Selby指出椎间盘退行性变与髂棘连线的位置或横突的长度改变无关。 2.3.2 功能性平片 在屈曲伸展位或轴向牵引和压缩位可以获得矢状面上的功能性平片。在轴向牵拉和压缩位的侧位平片是在患者站立位得到的。让患者的手挂在单杠上可以轴向牵引,而当患者负重约为体质量30%的沙袋可以得到压缩位的平片。然而,有作者通过对306例临床疑似脊椎不稳患者进行牵引压缩与屈曲伸展时侧位平片的比较,得出通过牵引压缩平片诊断腰椎不稳是值得怀疑的[21]。 因为功能性屈曲伸展位平片简单,费用低,可用性广泛,因此它是诊断腰椎椎间不稳定最彻底的和应用最广泛的方法。 许多外科医生在决定融合手术之前使用屈曲伸展的侧位平片来诊断异常脊椎运动。然而,据Nizard等人指出,这种方法是具有挑战性并且具有争议的,有以下3个原因:①它的诊断价值不能确定。由于缺乏非创伤性及常用的参考标准来定义椎间不稳。②它的再生性是困难的,在患者定位或在X射线方向的一个轻微的变化可能导致10%-15%变化范围的椎位移。③获得屈曲伸展位平片的方法和测量位移的方法仍然不够标准化。 患者体位的选择取决于侧卧和站立时屈曲伸展位呈现的平片哪个更好。一些研究者评估了有下腰痛和/或脊椎前移的患者,发现患者侧卧时得到的屈曲伸展位平片与站立时的平片比较,椎间运动是降低的。然而,在不稳定脊椎滑脱患者中,为了更能测量矢状面最大异常平移运动,Wood等建议应该取侧卧时的屈曲伸展位平片。在他们的研究中,侧卧位比站立位能观察到更多的异常变化。对于他们的结论的合理解释是,当患者站立时,用夹板固定脊椎或腹部肌肉组织可以减少脊柱的运动范围。此外,有症状的患者,疼痛会抑制肌肉功能,导致低估了实际椎间运动。屈曲伸展位平片上能够测量脊椎矢状面上的改变[22]。 从历史上看,很多研究都集中在矢状面上的过度移位。在矢状平面对移位的高估(例如不稳定的诊断性)是不当的临床决策,这可能导致不必要的融合手术。矢状面上测量移位的3个误差来源是:①测量移位的技术 。②片子的质量。③矢状位和/或轴状位的旋转[23]。Posner等[24]拍摄功能性腰椎侧位平片示1例58岁男性矢状位旋转17°下L4-5椎间盘在屈曲位(A)和伸展位(B)的不稳定(图1)。 Shaffer等开发了一个L4-5运动节段的实验模型(实际的矢状面移位的数值是已知的),并且通过使用7种测量技术设计了一组在不同质量的平片上评价移位的一致性和准确性的研究。 这些研究表明高度的一致性和精确性指标并不能保证假阳性和假阴性率在可接受的范围内。当平片质量低且存在伴随运动,实际移位减小时,甚至可能测量出相对较大的移位。即使有较高质量的平片,最小(< 5 mm)的移位都有可能高估了,而更多的实质的移位(> 5 mm)不常高估。 在Shaffer等的研究中,Morgan和King所描述的测量技术可以显示出所有影像中表现和伴随运动导致的最小干扰。Posner和Dupuis等已经描述了一些其他常用技术;这些技术可能会避免因测量移位放大作用所导致的不准确性[25]。根据Dupuis等人的测量方法,经上、下相邻椎体的后皮质画U形及L形为第一、二条线,沿着上一椎体的下椎体终板画出“I”为第三条线,经第一条线“U”和第三条线“I”的交点画与第二条线“L”的平行线为第四条线“R”。R线与L线间的垂直距离定义为矢状面的偏移量。为避免X射线放大因素造成的误差,偏移量通过上一椎体宽度的百分比来表示“W”。矢状面旋转量通过画椎体后缘(U和L)的垂直线来表示。若成角于椎体后方,则为正角,如成角于椎体前方,则为负角[26](图2)。 正常活动与异常活动是很难划分的。对于健康年轻的志愿者,矢状位旋转可能高达25°。这种运动过度可能是病理性的,也可能不是病理性的,这取决于脊椎和软组织结构调节运动的能力。然而,矢状位旋转10°和矢状面移位4 mm通常推断为脊椎不稳定[27]。在两项研究中,Yone和Sakou证实了Posner等人对脊柱不稳患者选择融合治疗的有效性。Posner等的影像学标准是向前移位大于椎体宽度的8%(L1-2到L4-5)或6%(L5-S1)、向后移位大于椎体宽度的9%(L1-S1)及弯曲时角位移(矢状旋转)大于-9°(L1-5)或大于1°(L5-S1)。这些值类似于Nachemson等给的值[28]。 腰椎侧弯是一个复合运动,包括Z轴(侧向弯曲)与Y轴上的旋转(轴向旋转)。正常的轴向旋转可能导致脊椎棘突向曲线的凹面移动(即向弯曲的方向),而椎体旋转却远离弯曲的方向。如果脊椎棘突移动到凸侧,产生异常的棘突线,那么在侧弯平片中,病理性轴向旋转是可以被发现的。病理旋转也可以表现为在侧弯过程中,一个椎体在另一个椎体上的侧向移位。 2.3.3 CT影像 CT提供了更准确的脊柱退行性变和椎间关节方向的图像(图3)。CT可以显示出潜在诱发脊椎不稳的解剖因素,如关节面不对称,这可能会导致脊椎关节异常轴向旋转(旋转脊椎前移)。这导致不对称的椎间盘和椎间关节退行性改变,特别是椎间关节不对称的前半脱位,单侧侧隐窝狭窄,椎间关节半脱位时的椎间孔疝。 Kirkaldy-Willis和Farfan描述的一种功能CT技术(扭转试验)[4],它是通过让患者扭转身体使椎关节和骨盆紧紧贴近CT表。扭转试验的目的是为了证明增强的异常运动,如椎间关节的缺口或躯干旋转时异常运动。旋转过程中,椎间关节的缺口可能会出现真空现象。然而,根据Nizard 等发现,这项技术是否能区分稳定与不稳定脊柱尚不清楚[29]。 CT是用来检查退化的椎间盘和椎间关节的方法,但这一发现还没有临床意义。功能CT可以显示两块椎骨间的异常运动,但它不适合于长期处于电离辐射环境中的患者。 2.3.4 磁共振影像 磁共振(MR)通常被认为是诊断退行性脊椎改变最精确的成像方法,除了真空现象,常被用来诊断患者的慢性下腰痛。对于MR提示腰椎不稳可能性大的患者,其诊断腰椎不稳症可能有临床意义。 椎体不稳与毗邻终板的骨髓变化之间的联系一直被探讨,但没有一致的结果。Modic等表示,这些骨髓变化的临床重要性是未知的。Lang等观察了一些患者脊椎不稳术后的毗邻终板的骨髓变化,结果证实未进行脊椎融合术的患者中脊椎不稳与毗邻终板的骨髓变化没有统计学意义(P=0.26)。相反,Bram等发现影像学不稳定与牵拉刺激之间及影像学不稳定与纤维环撕裂之间存在重要关联。 在慢性下腰痛患者的研究中,Aprill和Bogduk最先描述了纤维环撕裂在矢状面T2加权像上的一个高信号强度点。因此,屈曲伸展位平片应该用于有牵拉刺激和纤维环撕裂的患者。可惜,这一结论需要更多的其他研究支持,才能被普遍接受。对无症状患者,后纤维环在矢状面T2加权像上所呈现的高信号强度区不能作为一个可靠独立的诊断指标[30]。 退行性改变和骨关节炎影响了运动节段的稳定性。然而,退行性变化、骨关节炎与脊椎不稳之间在MR上表现的确切关系尚未明确。 Murata等比较了椎间盘退行性变在MR与屈曲伸展位平片的表现,发现脊椎节段的不稳定性与椎间盘退行性变差异无显著性意义。Fujiwara等为了检查下腰痛患者腰椎节段不稳定性,椎间盘退行性变与骨关节炎之间的关系,将腰椎的MR与功能平片的显像也进行了比较,据他们报告,向前移位3 mm或超过3 mm都与椎间盘退行性变及骨关节炎有关。 尽管正常活动时腰椎承受了大量压力负荷,但做MR时患者通常采取仰卧位,因此腰椎不承受压力。磁铁和梯度线圈设计的最新进展已经使开放式MR体系的发展成为可能。早期的研究局限于评估脊柱运动。最近的研究已开始采用开放式成像系统,它提供梯度功能和均匀性磁场充分评估直立或坐位(矢状面的屈曲伸展位)负重时的腰椎。然而报告的结果不能真正令人信服,尽管MR影像设备不断发展,脊柱疾病患者在直立姿势时做检查时仍存在一些基本问题[31]。 Weishaupt等对30例有慢性下背痛,非手术治疗无效但不合并神经受压的患者进行观测,评估了位置性MR是否可以观察到在传统MR上看不到的神经根受压。疼痛位置差异与位置不同有关。位置性疼痛的差异与位置依赖性的椎间孔的变化有关。位置性MR比传统的MR更能够证实神经的改变,但是并未发现诊断椎管和椎间孔受损的指征。 Wildermuth等调查了30例合并有下背痛和坐骨神经痛的患者不同体位(仰卧位,站立屈曲位,站立伸展位)对硬囊膜和椎间孔的影响[27]。研究者发现硬囊膜矢状径和椎间孔只有较小的位置存在依赖性差异,除了能从标准MR影像获得信息,其他方面都是有限的[32-34]。 此外,在整个检查期间会引起剧烈的疼痛。运动伪影和连续摆正位置的困难也经常发生,这会对分析椎管内容物产生影响。虽然该技术能增加MRI对诊断腰神经根压迫的敏感性,但其真正应用价值还要进一步研究才能决定[35-38]。"
| [1] Adams P, Eyre DR, Muir H.Biochemical aspects of development and ageing of human lumbar intervertebral discs.Rheumatol Rehabil. 1977;16(1):22-29. [2] Adams MA, Hutton WC.The relevance of torsion to the mechanical derangement of the lumbar spine.Spine (Phila Pa 1976). 1981;6(3):241-248. [3] Fujiwara A, Tamai K, An HS, et al.The interspinous ligament of the lumbar spine. Magnetic resonance images and their clinical significance.Spine (Phila Pa 1976). 2000;25(3): 358-363. [4] Lewin T.Osteoarthritis in lumbar synovial joints:a morphologic study. Acta Orthop Scand Suppl. 1964:SUPPL 73:1-112. [5] Junghanns H. Spondylolisthesis ohne spalt in zwischengelenstuck. Arch Orthop Unfall-Chirurg.1930; 29:118-127. [6] Denis F.The three column spine and its significance in the classification of acute thoracolumbar spinal injuries.Spine (Phila Pa 1976). 1983;8(8):817-831. [7] Stokes IA, Frymoyer JW.Segmental motion and instability.Spine (Phila Pa 1976). 1987;12(7):688-691. [8] Panjabi MM, Krag MH, White AA 3rd,et al.Effects of preload on load displacement curves of the lumbar spine.Orthop Clin North Am. 1977;8(1):181-192. [9] Kazarian L.Dynamic response characteristics of the human vertebral column. An experimental study on human autopsy specimens.Acta Orthop Scand Suppl. 1972:1-186. [10] Newman PH, Stone KH.The etiology of spondylolisthesis.J Bone Joint Surg Br.1963;45-B: 39-59. [11] Beattie P.The relationship between symptoms and abnormal magnetic resonance images of lumbar intervertebral disks. Phys Ther. 1996;76(6):601-608. [12] Panjabi MM, Goel VK, Takata K.Physiologic strains in the lumbar spinal ligaments. An in vitro biomechanical study 1981 Volvo Award in Biomechanics.Spine (Phila Pa 1976). 1982; 7(3):192-203. [13] Fiorini GT.Forces on lumbo-vertebral facets.Ann Biomed Eng. 1976;4(4):354-363. [14] Jackson RP.The facet syndrome. Myth or reality?Clin Orthop Relat Res. 1992;(279):110-121. [15] Panjabi MM, Goel VK, Takata K. Physiologic strains in the lumbar spinal ligaments. An in vitro biomechanical study 1981 Volvo Award in Biomechanics.Spine (Phila Pa 1976). 1982; 7(3):192-203. [16] Rissanen PM. Comparison of pathologic changes in intervertebral discs and interspinous ligaments of the lower part of the lumbar spine in the light of autopsy findings. .Acta Orthop Scand. 1964;34:54-65. [17] Haher TR, O'Brien M, Dryer JW,et al.The role of the lumbar facet joints in spinal stability. Identification of alternative paths of loading.Spine (Phila Pa 1976). 1994;19(23):2667-2670. [18] Myklebust JB, Pintar F, Yoganandan N,et al.Tensile strength of spinal ligaments.Spine (Phila Pa 1976). 1988;13(5): 526-531. [19] Farfan HF.The Scientific basis of manipulation procedures.In:Buchanan WW,Kahn MF,Laine V,et al.Clinics in Rheumatic Diseases.Philadelphia,Pa:WB Saunders Company. 1980:159-177. [20] Adams MA, Hutton WC.The mechanical function of the lumbar apophyseal joints.Spine (Phila Pa 1976). 1983;8(3): 327-330. [21] Pope MH.Biomechanics of the lumbar spine.Ann Med. 1989; 21(5):347-351. [22] Guillot M, Fournier J, Vanneuville G, et al.Methods of measuring the mechanical stresses on the human lumbar spine and their results.Rev Rhum Mal Osteoartic. 1988;55(5): 351-359. [23] White AA, Panjabi MM. Clinical biomechanics of the spine. 2nd ed. Philadelphia, PA: Lippincott, 1990. [24] Posner I, White AA 3rd, Edwards WT,et al.A biomechanical analysis of the clinical stability of the lumbar and lumbosacral spine.Spine (Phila Pa 1976). 1982;7(4):374-389. [25] Nizard RS, Wybier M, Laredo JD.Radiologic assessment of lumbar intervertebral instability and degenerative spondylolisthesis.Radiol Clin North Am. 2001;39(1):55-71. [26] Panjabi MM.The stabilizing system of the spine. Part II. Neutral zone and instability hypothesis.J Spinal Disord. 1992;5(4):390-396. [27] Ahmed AM, Duncan NA, Burke DL.The effect of facet geometry on the axial torque-rotation response of lumbar motion segments.Spine (Phila Pa 1976). 1990;15(5):391-401. [28] Fujiwara A, Tamai K, An HS, et al.The relationship between disc degeneration, facet joint osteoarthritis, and stability of the degenerative lumbar spine.J Spinal Disord. 2000;13(5):444-450. [29] Miyasaka K, Ohmori K, Suzuki K,et al.Radiographic analysis of lumbar motion in relation to lumbosacral stability. Investigation of moderate and maximum motion.Spine (Phila Pa 1976). 2000;25(6):732-737. [30] Farfan HF, Cossette JW, Robertson GH,et al.The effects of torsion on the lumbar intervertebral joints: the role of torsion in the production of disc degeneration.J Bone Joint Surg Am. 1970;52(3):468-497. [31] Farfan HF, Huberdeau RM, Dubow HI.Lumbar intervertebral disc degeneration: the influence of geometrical features on the pattern of disc degeneration--a post mortem study.J Bone Joint Surg Am. 1972;54(3):492-510. [32] Krismer M, Haid C, Ogon M,et al.Biomechanics of lumbar instability.Orthopade. 1997;26(6):516-520. [33] Knuttson F. The instability associated with disc degeneration in the lumbar spine. Acta Radio. 1944;25:593-609. [34] Kieffer SA, Stadlan EM, Mohandas A,et al.Discographic- anatomical correlation of developmental changes with age in the intervertebral disc.Acta Radiol Diagn (Stockh). 1969;9: 733-739. [35] Sharma M, Langrana NA, Rodriguez J.Role of ligaments and facets in lumbar spinal stability.Spine (Phila Pa 1976). 1995; 20(8):887-900. [36] Modic MT, Masaryk TJ, Ross JS, et al. Imaging of degenerative disk disease.Radiology. 1988;168(1):177-186. [37] Pope MH, Panjabi M.Biomechanical definitions of spinal instability.Spine (Phila Pa 1976). 1985;10(3):255-256. [38] Denis F.The three column spine and its significance in the classification of acute thoracolumbar spinal injuries.Spine (Phila Pa 1976). 1983;8(8):817-831. [39] Frymoyer JW, Selby DK.Segmental instability. Rationale for treatment.Spine (Phila Pa 1976). 1985;10(3):280-286. [40] Sato H, Kikuchi S.The natural history of radiographic instability of the lumbar spine.Spine (Phila Pa 1976). 1993; 18(14):2075-2079. [41] Panjabi MM, White AA Ⅲ. Physical properties and functional mechanics of the spine. In: White AA Ⅲ, Panjabi MM, eds. Clinical biomechanics of the spine. Philadelphia, PA: Lippincott, 1990. [42] Nordby EJ, Brown MD, Dawson ED, et al. A Glossary on Spinal Terminology. Chicago: American Academy of Orthopaedic Surgeons. 1985;31-32. [43] Sharma M, Langrana NA, Rodriguez J.Role of ligaments and facets in lumbar spinal stability.Spine (Phila Pa 1976). 1995; 20(8):887-900. [44] Tencer AF, Ahmed AM, Burke DL.Some static mechanical properties of the lumbar intervertebral joint, intact and injured.J Biomech Eng. 1982;104(3):193-201. [45] Panjabi MM.The stabilizing system of the spine. Part II. Neutral zone and instability hypothesis.J Spinal Disord. 1992;5(4):390-396. [46] Friberg O.Lumbar instability: a dynamic approach by traction-compression radiography.Spine (Phila Pa 1976). 1987;12(2):119-129. [47] Johnsson KE, Redlund-Johnell I, Udén A,et al.Preoperative and postoperative instability in lumbar spinal stenosis.Spine (Phila Pa 1976). 1989;14(6):591-593. [48] Nachemson A.Lumbar spine instability. A critical update and symposium summary.Spine (Phila Pa 1976). 1985;10(3): 290-291. [49] Dupuis PR, Yong-Hing K, Cassidy JD,et al.Radiologic diagnosis of degenerative lumbar spinal instability.Spine (Phila Pa 1976). 1985;10(3):262-276. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||