Chinese Journal of Tissue Engineering Research ›› 2019, Vol. 23 ›› Issue (18): 2927-2935.doi: 10.3969/j.issn.2095-4344.1135
Previous Articles Next Articles
Intertrochanteric fracture of the femur: improvement of internal fixation device, surgical changes and related disputes
- First Affiliated Hospital of Harbin Medical University, Harbin 150001, Heilongjiang Province, China
-
Received:2018-12-12Online:2019-06-28Published:2019-06-28 -
Contact:Bi Zhenggang, Doctoral supervisor, Professor, First Affiliated Hospital of Harbin Medical University, Harbin 150001, Heilongjiang Province, China -
About author:Hao Liang, Master candidate, First Affiliated Hospital of Harbin Medical University, Harbin 150001, Heilongjiang Province, China
CLC Number:
Cite this article
Hao Liang, Zhang Zhonglin, Wang Baodong, Bi Zhenggang. Intertrochanteric fracture of the femur: improvement of internal fixation device, surgical changes and related disputes [J]. Chinese Journal of Tissue Engineering Research, 2019, 23(18): 2927-2935.
share this article
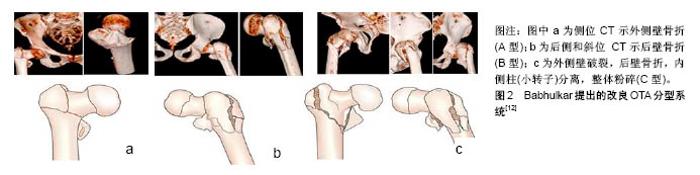
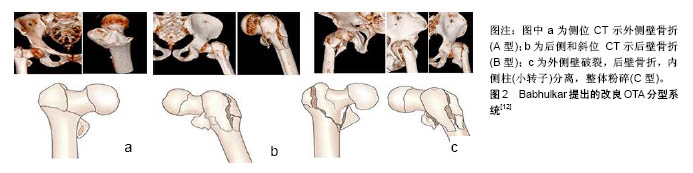
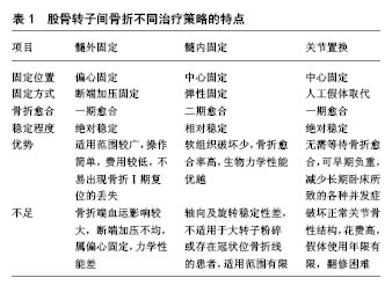
2.1 解剖学与骨折分型 股骨近端的骨性结构由股骨头、股骨颈、大小转子、股骨距和转子下的股骨干近端构成。上述结构各部分的异常应力变化均影响髋部的稳定性,其中股骨距是股骨上端偏心性受载的着力点,相当于起重机基梁的作用,故有学者把它描述为“真正的股骨颈”。股骨转子部是股骨颈向股骨干的过渡区域,以松质骨为主且传导和分散髋部的压应力,因此该部位易发生骨折,尤其是存在骨质疏松的老年人群。 掌握局部解剖学及生物力学特点是进行骨折准确分型的基础。熟悉股骨转子间骨折的分型有助于正确评估骨折的粉碎及移位程度,指导治疗及预测预后。文献中股骨转子间骨折的分型系统阐述较多,其中较常用的分型系统有Evans分型[9]、Evans-Jensen分型和AO分 型[10-11]。随着学者们对股骨转子间骨折认识的不断深入,基于传统X射线的骨折分型系统已不能满足临床治疗的需求。电子计算机断层扫描(CT)不仅有利于避免组织结构影像相互重叠而错误判断骨折分型的缺陷,而且通过三维重建技术可在各个方向上直观地呈现骨折移位,转子间骨折的分型系统亦逐渐建立在CT、三维重建等新一代影像技术的基础上。同时,随着研究的深入,临床上越发重视股骨近端外侧壁在临床治疗上的重要性。在此背景下,Babhulkar[12]于2017年提出了基于CT三维重建以外侧壁为主的改良OTA 骨折分型系统。改良骨折分型系统的提出,进一步完善了股骨转子间骨折的分型系统。 2.1.1 Evans分型 Evans于1949年提出根据骨折线的大致走向将骨折划分为2种主要的类型,该分型强调了后内侧结构在骨折复位中的重要作用:①1型为顺转子骨折,骨折线从小转子区域向上、向外延伸,分为4个亚组:1a型,骨折无移位,呈稳定骨折;1b型,骨折部分移位,大、小转子完整;1c型,小转子游离,骨折移位、内翻畸形,或者大转子游离为单独骨块;1d型,除转子间骨折外,大、小转子均游离为单独骨块,内翻畸形;②2型为逆转子骨折,与常见骨折线走形相反,自大转子下方向内、向上延伸,达小转子上方。 2.1.2 Evans-Jensen分型 1975年Jensen在Evans 分型基础上进行了改良,将股骨转子间骨折分为5种类型,其核心理念是骨折稳定性将随着大、小转子累及程度的增加而进一步降低:Ⅰ型,无移位的2部分骨折;Ⅱ型,2部分骨折伴移位;Ⅲ型,3部分骨折,大转子骨折伴移位,缺乏后外侧支撑;Ⅳ型,3部分骨折,小转子或股骨距骨折,缺乏内侧支撑;Ⅴ型,4部分骨折,大、小转子均受累及,缺乏内侧和外侧的支撑。 2.1.3 AO分型 AO分型更加全面,几乎包括所有的骨折类型,目前在临床上得到了广泛认可和使用。AO分型将转子间骨折分为3种类型,每一型又细分为3个亚型:①A1型,外侧皮质完整的简单骨折,骨折线延伸至内侧皮质;其中A1.1,骨折沿转子间线;A1.2,骨折经过大转子;A1.3,骨折线达小转子下;②A2型,转子部粉碎骨折,骨折线起于大转子的任何部位;A2.1,中间一个骨块;A2.2,中间多个骨块;A2.3,骨折延伸至小转子下1 cm以远;③A3型,外侧皮质断裂的反转子间骨折;A3.1,简单斜行骨折;A3.2,简单横行骨折;A3.3,粉碎骨折。 2.1.4 改良OTA骨折分型系统 2017年,Babhulkar [12]将AO分型系统中的不稳定型骨折(A2.2,A2.3,A3.1,A3.2和A3.3)进一步细分为3个亚型[13]:A型,侧位CT示外侧壁骨折;B型,后侧和斜位 CT示后壁骨折;C型,外侧壁破裂,后壁骨折,内侧柱(小转子)分离,整体粉碎,见图2。 "
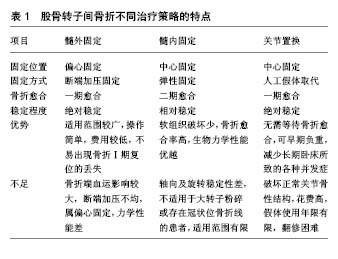
2.2 股骨转子间骨折的治疗策略 为了尽早进行负重功能锻炼,减少卧床时间及相关并发症的发生,近年来学者们多主张手术治疗股骨转子间骨折,早期坚强固定和开展功能康复锻炼已成为公认的治疗原则[14]。股骨转子间骨折临床治疗形式多样,大体上可分为髓外固定系统、髓内固定系统及人工髋关节置换。 2.2.1 髓外固定系统 动力髋螺钉:在相当长的一段时期内,动力髋螺钉在股骨转子间骨折的治疗中占据着重要的位置,是治疗转子间骨折的经典内固定物,曾一度被认为是手术治疗股骨转子间骨折的“金标准”。动力髋螺钉由滑动拉力螺钉、滑动钢板及皮质螺钉构成,由于其结构牢固、固定坚固,能保持良好的颈干角,允许患者早期适当负重,在临床应用中取得了满意的疗效[15]。但动力髋螺钉的临床应用范围较局限,随着学者们对于股骨转子间骨折的深入研究,发现动力髋螺钉在不稳定型转子间骨折的治疗方面疗效并不确切,且由于钢板滑动方向与骨折线走形相反,使其加压作用转化为分离作用,是反转子间骨折应用的禁忌。Kazemian等[16]的研究指出,由于动力髋螺钉只有1枚主钉固定骨折,治疗较严重骨质疏松患者时易因螺钉把持力不足而致内固定失败。Sharma 等[17]的研究表明,即使在稳定性转子间骨折的治疗上,如存在外侧壁破裂者,也应谨慎选择动力髋螺钉固定。 经皮加压接骨板:是在动力髋螺钉特点基础上研发的一种微创内固定装置,常由1枚接骨板、2枚股骨颈螺钉及3枚股骨干皮质螺钉构成,其操作简单,可减少手术创伤,2枚股骨头颈螺钉在一定程度上降低了股骨头旋转移位的风险,骨折端加压可促进骨折的愈合,适用于稳定型股骨转子间骨折患者的治疗[18]。但经皮加压接骨板应用局限,存在力学支撑不足、局部应力过于集中、颈干角丢失、肢体短缩畸形的不足。 股骨近端解剖锁定钢板:有别于传统的动力髋螺钉内固定物,此型钢板设计符合人体股骨近端解剖,类似于内固定支架的效用[19],可根据患者骨骼特点及骨折类型选取合适型号的钢板,3枚股骨头颈锁定螺钉的角度与正常颈干角保持一致,在股骨颈内形成牢固的三角形固定,布局更加合理,同时坚强锁定于钢板上,牢固把持股骨头颈,适用于骨质疏松患者的固定,同时其在合并外侧壁粉碎的不稳定骨折的治疗中也收到了良好的固定效果。股骨近端解剖锁定钢板近端固定股骨距的锁定螺钉起到股骨内侧的支撑稳定作用,可有效防止骨折端的内翻成角移位[20]。虽然股骨近端解剖锁定钢板能提供较稳定的抗成角稳定性,但Azboy等[21]的机械力学研究显示,股骨近端解剖锁定钢板固定提供更多的是轴向稳定性,其抗旋转能力较差,存在固定失败风险。尽管股骨近端解剖锁定钢板的临床应用效果较好,但由于其偏心性固定特点及骨折断端无法进行加压,生物力学方面的劣势并没有改变,临床疗效还需大量研究数据进一步证实。 股骨近端锁定加压钢板:是近年来出现的一种新型钢板固定装置,其特点在于钢板上存在动力加压孔和圆锥形螺纹锁定孔构成,根据骨折类型,不仅可作桥接钢板使用,对骨折端进行加压,使骨折固定更加牢固,同时也可进行螺钉锁定,取得了满意的临床疗效[22]。在粉碎性不稳定转子间骨折的治疗上,股骨近端锁定加压钢板仍存在局部应力集中、断钉断板、内翻成角畸形等髓外偏心固定的问题。 倒置微创内固定系统钢板:股骨远端的倒置微创内固定系统接骨板倒置后,在外形上与股骨近端外出骨性解剖相似,其固定时采用多枚螺钉成一定角度植入股骨头颈内,增加头颈内螺钉把持力度,获得良好的成角稳定性。相关研究表明,存在严重骨质疏松的反转子间骨折或累及转子下粉碎转子间骨折的老年患者,采用倒置微创内固定系统钢板固定可取得满意的疗效[23]。 2.2.2 髓内固定系统 Gamma钉:在髓内固定系统中,Gamma钉较早应用于股骨转子间骨折,由滑动髋螺钉结合髓内钉技术研制成功,临床应用已有30多年的历史,包括髓内主钉、头颈拉力螺钉和锁定螺钉3部分。第1代Gamma钉近端直径17 mm,近端外偏角度10°,由于其主钉的头端较粗大,术中需对股骨近端充分扩髓,较易影响股骨颈部的血运,且过大的外偏角度,使应力易于集中在与主钉的尾部相接触的股骨外侧皮质,易造成术后大腿疼痛、锁钉断裂及主钉远端股骨干骨折。在Norris等[24]的研究中指出,在Gamma钉临床使用中,由于股骨近端所受应力减少致股骨远端所受应力增加,远端锁钉处常出现继发性骨折,其发生率为1.0%-2.6%。后续第2、3代Gamma钉的主钉近端在设计上直径逐渐缩小至 15.5 mm,外偏角度设计为4°,头颈拉力螺钉不对称的沟槽设计使其只能向外滑动而不能向内侧滑动。改良后的第3代Gamma钉,更加符合人体的生物力学特点,通过改变主钉近端直径及外偏角度、拉力螺钉的不对称沟槽设计、远端自锁钉等特点,使其在避免螺钉切出、减少应力性骨折、有效防止股骨旋转和短缩移位等方面均具有一定优势。 股骨近端髓内钉:在早期的Gamma钉应用于临床后,由于其存在较多头颈螺钉切出、继发性骨折等并发症,AO学会在继承Gamma钉髓内中心性固定优点的基础上设计出股骨近端髓内钉,用于股骨转子间骨折的治疗。股骨近端髓内钉主钉近端直径17 mm,可打入2枚螺钉,1枚11.5 mm的承重拉力螺钉和1枚6.5 mm的防旋拉力螺钉,在增加固定稳定性的同时可减少对股骨外侧壁的破坏[25]。股骨近端髓内钉的6°外偏角,更符合股骨近端的解剖形态,有利于顺利插入;其主钉长度达到 240 mm以上,加长的设计减小了应力的集中。但在股骨近端髓内钉的临床应用中,易出现头颈部拉力螺钉有1枚向后退出时,另外1枚螺钉就会向前穿透股骨头,形成“Z”字效应[26],导致内固定失败。并且股骨近端髓内钉近端钉道直径大、骨质破坏多,重度骨质疏松患者固定效能差,存在股骨头血运受损的可能。由于以上的种种缺陷,股骨近端髓内钉已逐渐退出临床应用。 股骨近端防旋髓内钉:是AO/ASIF组织在Gamma 钉?股骨近端髓内钉设计特点的基础上不断改良,于2004年推出的一种新型髓内钉,在设计上头颈部以1枚螺旋刀片替代2枚拉力螺钉,避免股骨近端髓内钉双钉系统所致的“Z”字效应。螺旋刀片表面积较大,植入时无需提前钻孔,通过敲击方式打入股骨头,可压紧股骨头颈内的骨松质,减少股骨头颈内的骨量丢失,以提供良好的把持力和防旋作用?Lenich等[27]的研究指出,股骨近端髓内钉头颈螺钉的切出率为14%,而相比之下股骨近端防旋髓内钉的切出率仅有5.7%。在1项纳入14篇文献共1 983例患者的Meta分析中指出,相比Gamma钉、动力髋螺钉固定治疗股骨转子间骨折的临床疗效及并发症,股骨近端防旋髓内钉固定具有术中出血量少、住院时间短、并发症少、内固定失败率最低等优点[28]。股骨近端防旋髓内钉作为治疗股骨转子间骨折的第三代髓内固定系统,仍存在一定的失败率。Makki等[29]研究发现,股骨近端防旋髓内钉、股骨近端髓内钉治疗涉及外侧壁的骨折及反转子骨折时,都面临主钉打入点股骨外侧壁的不稳定、骨折移位及螺钉切出的缺陷。由于股骨近端防旋髓内钉是根据欧洲人的骨骼特点设计的,与国人股骨近端骨骼形态不匹配,术中易出现主钉植入困难和股骨外侧壁骨折等问题,2009年亚洲型股骨近端防旋髓内钉开始进入临床应用并取得了较好疗效。 亚洲型股骨近端防旋髓内钉:是在股骨近端髓内钉设计基础上,结合亚洲人群特有解剖结构而设计的,其外侧平面设计可减少插入时及术后对于外侧壁的压力;外偏角由6°缩小为5°,更方便从大转子顶点进钉[30],利于开口、扩髓、置钉等;更高的外偏点确保主钉远端位于髓腔正中。Li等[31]的研究发现,与股骨近端防旋髓内钉相比,亚洲型股骨近端防旋髓内钉可显著缩短手术时间、减少失血量及并发症的发生。 股骨近端联合加压交锁髓内钉系统:是施乐辉公司于2006年设计推出的一种新型股骨近端髓内固定系统,其与股骨近端防旋髓内钉在设计上最大的不同处,在于头颈钉由1枚拉力螺钉和1枚加压螺钉组成,两钉以齿轮样机制交锁联合,提供可控性的线性加压,增加了旋转及成角稳定性,增强了螺钉的抗切出能力,能有效避免“Z”字效应的产生。其主钉远端的分叉设计,能有效分散局部应力,降低术后大腿疼痛及应力性骨折的发生率[32-33]。股骨近端联合加压交锁髓内钉主钉近端梯形横截面设计,更加符合人体生物力学特点,在增加抗旋转稳定性的同时,可有效对抗外侧应力,提高了对外侧壁的支持作用。Huang等[34]的生物力学研究结果显示,在股骨近端新鲜标本中,股骨近端联合加压交锁髓内钉在稳定性、固定强度及抗扭矩方面均优于股骨近端防旋髓内钉,生物力学性能更优良。股骨近端联合加压交锁髓内钉作为治疗股骨转子间骨折的新一代髓内固定系统,其内固定失败率、再手术率较低,骨折愈合时间短,获得了满意的临床疗效[35]。 股骨近端可膨胀髓内钉:是由1家以色列公司在股骨近端髓内钉的基础上研制开发的新型髓内固定系统,其主要由4根径向辐条组成的髓内主钉及3根径向辐条组成的股骨头颈栓钉构成。主钉置入髓腔后,通过加压注入生理盐水使其顺应髓腔形状而膨胀,4根径向辐条通过顺应性膨胀而与髓腔内壁紧密贴服,完成髓腔内锁定;通过8 mm骨钻开孔后置入股骨头颈栓钉,加压注入生理盐水膨胀后使栓钉直径达到12 mm,压缩股骨头颈内松质骨,增强头颈钉的抗旋转能力;主钉扩展后的截面为矩形,提高了主钉的抗旋转稳定性,同时无需增加远端防旋螺钉,减少了手术时间及创伤[36]。Michael等[37]的研究发现与Gamma钉相比,股骨近端可膨胀髓内钉固定同样取得了良好的临床疗效。但Gao等[38]的研究发现,股骨近端可膨胀髓内钉的髓内辐条通过加压注入生理盐水而膨胀,如果压力控制失当,可导致股骨干的劈裂骨折。 2.2.3 人工髋关节置换 在20世纪80年代, 由于内固定装置的不足及手术技术等方面的原因,同时伤后长期卧床也容易出现坠积性肺炎、压疮及下肢深静脉血栓形成等并发症[39],老年股骨转子间骨折治疗有时不能取得满意的临床疗效。加之此期人工关节假体制造工艺和人工关节置换技术的飞速发展,有学者开始尝试采用关节置换技术处理此类骨折,取得了满意的临床疗效。人工髋关节置换包括人工全髋关节置换和人工股骨头置换,两者最大的区别在于前者在人工股骨头置换的同时也进行一期髋臼侧的处理和置换。人工关节置换严格意义上来说是一种破坏性带有重建性质的手术,采用人工假体取代人体正常的关节结构,假体使用寿命有限且二期翻修困难,故需严格把握手术指征。 在股骨转子间骨折的治疗策略上,髓外固定系统、髓内固定系统及人工髋关节置换都有其各自的固定特点及在临床治疗上的优势与不足,见表1,因此在临床治疗上,需根据患者的实际情况,有针对性的选择个体化治疗方案。 2.3 股骨转子间骨折临床治疗中的争议性问题 2.3.1 内固定治疗中髓外固定与髓内固定的选择 在髓内还是髓外固定的选择上,股骨转子间骨折的治疗尚无统一的“金标准”,虽然以动力髋螺钉等为代表的髓外固定系统在临床上曾得到广泛应用,但在过去的数十年中,随着髓内固定器械的改进及手术技术的进步,髓内固定系统因其切口小、手术时间短、力学性能优越、并发症少等优点,逐渐成为更加常见的固定方式[40]。髓内钉采取中心性固定的方式,在可有效增加抗旋转稳定性的同时,可有效分散应力,避免应力遮挡[41]。但对于稳定型转子间骨折,髓外固定因其操作方便、不易出现骨折Ⅰ期复位的丢失,在临床上应用较普遍。 2.3.2 内固定与关节置换的选择 2015年美国骨科医师协会进行的1项调查结果显示,在完成调查的3 687名骨科医生中,有68%的医生会首选髓内钉固定治疗股骨转子间骨折[42]。且人工髋关节置换是一种带有破坏性质的重建手术,故内固定手术在转子间骨折治疗中占据着重要地位。根据Wolff定律[43],骨折达到初期愈合的条件需要增加骨折端的负荷,骨折端机械应力的刺激在促进骨折愈合及提高骨折愈合质量方面是必不可少的。但是过早的下地负重,尤其在老年患者中,可使内固定装置所受应力过大,出现内固定失效。老年转子间骨折患者常伴随不同程度的骨质疏松,骨折愈合较慢,内固定术后较长时间的无法负重将进一步加重骨质疏松程度及肌肉萎缩,进而面临着因骨量丢失而引发的内固定松动、断裂及内固定物周围骨折等风险。直接行一期人工关节置换的优点为:无需等待骨折愈合,可早期下地负重行走,避免长期卧床所致并发症的发生。但一期关节置换对术者的技术提出了更高要求,一旦假体松动、假体周围骨折需二期翻修,将引起灾难性的后果。在股骨转子间骨折的治疗上,一般认为对65岁以下的年轻患者行内固定治疗,对65岁以上的老年患者根据情况可行全髋关节置换或半髋关节置换手术。 2.3.3 全髋与半髋关节置换的选择 全髋关节置换是最优选择,尤其在术后髋臼磨损方面效果明显,但术后脱位却是临床面临的一大问题[44]。人工股骨头置换也存在突出缺点,因人体髋臼系椭球形,而人工股骨头为球形头,故而人工股骨头假体与骨性髋臼难以完全匹配,使骨性髋臼负重区产生应力集中,长期的应力集中加速髋臼软骨的磨损,引起患者行走时疼痛,较严重者可出现人工假体磨穿髋臼,股骨头发生中心性脱位,需进行关节假体的翻修。全髋关节置换适用于相对年轻且活动量较大的患者,且大型号股骨头假体的使用(36 mm或更大)可显著降低术后关节脱位的发生率[45]。临床上多数学者倾向于选择全髋关节置换,主要是考虑到人工股骨头置换术后股骨头对人体髋臼的磨损,可能需要二次手术及造成二次手术难度加大等因素。一项纳入了12篇随机对照试验共1 320例行全髋和半髋关节置换患者的Meta分析结果指出,尽管发生了更多的脱位,全髋关节置换仍能以其较低的再手术率和较高的Harris功能评分而使行髋关节置换患者受益[46]。人工股骨头置换具有操作简单、手术时间短、术中创伤打击小、术后恢复较快等优点,更适用于高龄患者或无法耐受长时间手术打击的患者。 2.3.4 关节置换中骨水泥与生物型假体柄的选择 选择骨水泥型假体还是生物型假体尚有争论[47]。Morris 等[48]的研究显示,骨水泥型半髋关节置换的假体相关并发症发生率仅为6%,而非骨水泥半髋关节置换的假体相关并发症发生率高达26%,这表明骨水泥半髋关节置换可显著减少假体相关并发症的发生率。生物型假体的理论优势是避免了术中使用骨水泥过程中急性致死性并发症(以低血氧、低血压或意识丧失为表现),即骨水泥植入综合征的发生[49]。另有相关研究认为,生物型股骨头假体置换手术时间更短、术中失血量更少,且异位骨化的发生率更低[50]。但Sköldenberg等[51]通过对比生物型及骨水泥型假体在老年患者中的中长期疗效发现,采用生物型股骨头置换患者周围的骨量丢失较多,易导致假体周围骨折的发生。在假体柄的选择方面,需综合考虑患者年龄、骨质疏松、髓腔特点、骨质粉碎程度等情况。 2.4 围术期处理 围术期处理是围绕手术而进行的各项处理措施的全过程,是无论采用何种手段治疗骨折成功的关键,对保障患者生命安全、提高治疗效果至关重要。术前需重视对患者的全面检查,评估全身各系统存在的风险,邀请多学科会诊,调整机体状况,使患者平稳的渡过手术。营养不良的患者,由于机体抵抗力低下、术后组织愈合能力差且易并发感染,术前血浆白蛋白测定值< 30 g/L和(或)血浆血红蛋白测定值< 70 g/L应尽可能予以纠正。血红蛋白在70-100 g/L之间的患者,应根据其年龄、心肺功能及术中、术后预计出血量等因素综合评估而决定是否输血。高血压患者,需选用合适的降压药物(钙通道阻滞剂、血管紧张素Ⅱ受体拮抗剂等),控制血压在160/100 mm Hg(1 mm Hg=0.133 kPa)以下。平时服用利血平等通过耗竭神经递质贮存而抗高血压的药物,因易出现术中的顽固性低血压,入院后应及时停用,具体手术时间需临床医师和麻醉医师探讨后综合决定。糖尿病患者术前血糖应控制在5.6-11.2 mmol/L,空腹血糖控制在8 mmol/L以下。心肺功能差的患者,术后并发症明显增多,术前应先行心内科、呼吸内科专科治疗,以改善心肺功能,提高围术期的安全性。术中麻醉方式的选择,取决于患者的机体状况、手术方式和时间、麻醉医师习惯等选用局部麻醉、全身麻醉或2种联合的麻醉方式,采用椎管内阻滞时需密切关注抗凝药物应用引起硬膜外血肿的可能。术后尽早进行踝、膝关节功能锻炼,根据选取的术式,对患者进行负重方式及负重时机的指导。 2.5 并发症的预防及治疗 常见的并发症有下肢深静脉血栓形成、失血性贫血、术后休克、手术部位感染等。 2.5.1 下肢深静脉血栓 下肢深静脉血栓是指血液在深静脉内不正常的凝结,好发部位为下肢深静脉,是患者围术期死亡的重要因素之一。根据中华医学会骨科学分会发布的中国骨科大手术静脉血栓栓塞症预防指南,髋部骨折患者静脉血栓预防包括基本预防(如早期康复锻炼、适度补液)、物理预防(如足底静脉泵、间歇充气加压装置及梯度压力弹力袜等)和药物预防措施。临床上广泛应用低分子肝素预防髋部周围骨科手术围术期下肢深静脉血栓的形成[52],其可根据患者体质量调整剂量,且严重出血并发症较少而被认为具有较高安全性,指南亦建议患者一般无须进行常规血液学监测。但低分子肝素属于肝素类药物,临床应用中需注意肝素诱导血小板减少症的发生。 2.5.2 失血性贫血 股骨转子间骨折患者围术期出现失血性贫血的比例高,贫血后患者容易出现乏力、精神倦怠、心率加快、头晕、血压下降等症状,严重者可导致死亡,因此应注意失血性贫血的预防和治疗。围术期失血性贫血的防治是临床医生面临的一大问题,Holt 等[53]学者指出采用多模式血液管理方案可有效减少关节置换患者的失血量和输血量。研究表明,氨甲环酸术前及术中静脉给药可有效安全地降低围术期隐性失血量,减少血红蛋白丢失[54]。同时术后适时必要的输血,在股骨转子间骨折术后失血性贫血的治疗上是不可缺少的。在2014年美国骨科医师学会(AAOS)发布的老年髋部骨折治疗指南指出,强烈建议髋部骨折术后无症状贫血的输血临界值为80 g/L。但需注意,对输血患者应少量多次输血,避免一次输血过多过快造成的低体温、电解质紊乱、心力衰竭和肺水肿等并发症。 2.5.3 术后休克 老年人群普遍存在髋周软组织结构疏松,并且转子间区域血供丰富,转子间骨折发生后出血较多,同时因手术时间较长,术中、术后失血量较多,并且患者常合并较严重的内科疾病,心肺代偿功能差,是术后休克的高发群体,如未及时处理或处理不当,常危及患者生命。术后需密切关注患者意识异常、心率加快、脉搏细速、四肢湿冷、血压低于80 mm Hg等休克症状,分析引起休克的原因(如低血容量、心力衰竭、肺栓塞、引流量较多、循环血量分布异常等),及时进行病因处理和支持对症治疗。 2.5.4 手术部位感染 手术部位感染是常见的院内感染和手术后并发症,是影响临床疗效和决定手术成败的关键因素之一。手术部位感染常导致手术切口延迟愈合、切口裂开,延长患者住院时间,增加医疗费用,而发生于内固定物、关节假体周围的深部感染往往是灾难性的,甚至引起全身感染及患者死亡。术前应注意排除及治疗患者存在的潜在感染灶,如泌尿系感染、上呼吸道感染、扁桃体炎及鼻窦炎等。正确进行手术部位皮肤的准备,推荐采用淋浴,对于转子间骨折等行动不便的患者,应进行术区及邻近会阴部位的较大范围擦洗,不推荐术区剃毛发[55]。术前0.5-2 h内预防性应用抗菌药物。术中严格控制手术室人员流动,遵循严格的无菌操作流程,同时彻底止血、充分引流、封闭潜在残腔等良好的手术技术确保切开组织顺利愈合,减少乃至避免手术部位感染的发生。"
| [1]Ha YC, Park YG, Nam KW, et al.Trend in Hip Fracture Incidence and Mortality in Korea: A Prospective Cohort Study from 2002 to 2011.J Korean Med Sci.2015;30(4):483-488.[2]Dash SK, Panigrahi R, Palo N,et al.Fragility Hip Fractures in Elderly Patients in Bhubaneswar, India (2012-2014): A Prospective Multicenter Study of 1031 Elderly Patients. Geriatr Orthop Surg Rehabil.2015;6(1):11-15.[3]Sambandam SN,Chandrasekharan J,Mounasamy V,et al. Intertrochanteric fractures: a review of fixation methods. Eur J Orthop Surg Traumatol.2016;26(4):339-353.[4]Lewis PM,Waddell JP.When is the ideal time to operate on a patient with a fracture of the hip? : a review of the available literature. Bone Joint J.2016;98-B(12):1573-1581.[5]Chehade MJ,Carbone T,Awwad D,et al.Influence of Fracture Stability on Early Patient Mortality and Reoperation After Pertrochanteric and Intertrochanteric Hip Fractures.J Orthop Trauma. 2015;29(12):538-543.[6]Ong T, Anand V, Tan W, et al. Patient characteristics and outcomes of a hip fracture and concomitant fracture compared with hip fracture alone: results from a United Kingdom teaching hospital. Arch Orthop Trauma Surg. 2016;136(4) 463-467.[7]Shin YS, Chae JE, Kang TW,et al.Prospective randomized study comparing two cephalomedullary nails for elderly intertrochanteric fractures: Zimmer natural nail versus proximal femoral nail antirotation II.Injury.2017;48(7):1550-1557.[8]中华医学会骨科学分会骨质疏松学组.骨质疏松性骨折诊疗指南[J].中华骨科杂志,2017,37(1):1-10.[9]Evans EM.The treatment of trochanteric fractures of the femur.J Bone Joint Surg Br. 1949;31B(2):190-203.[10]Jensen JS,Michaelsen M.Trochanteric femoral fractures treated with McLaughlin osteosynthesis. Acta Orthop Scand. 1975;46(5): 795-803.[11]Müller MME,Koch MP,Nazarian MS.The Comprehensive Classification of Fractures of Long Bones. Springer Berlin Heidelberg,1991.[12]Babhulkar S.Unstable trochanteric fractures: Issues and avoiding pitfalls.Injury. 2017;48(4):803-818.[13]Mäkinen TJ,Gunton M,Fichman SG,et al.Arthroplasty for Pertrochanteric Hip Fractures. Orthop Clin North Am. 2015; 46(4): 433-444.[14]Kokoroghiannis C,Aktselis I,Deligeorgis A,et al. Evolving concepts of stability and intramedullary fixation of intertrochanteric fractures-a review.Injury. 2012;43(6):686-693.[15]Aktselis I,Kokoroghiannis C,Fragkomichalos E,et al. Prospective randomised controlled trial of an intramedullary nail versus a sliding hip screw for intertrochanteric fractures of the femur. Int Orthop.2014;38(1):155-161.[16]Kazemian GH,Manafi AR,Najafi F,et al.Treatment of intertrochanteric fractures in elderly highrisk patients: dynamic hip screw vs. external fixation.Injury.2014;45(3):568-572.[17]Sharma G,Singh R,Gn KK,et al.Which AO/OTA 31-A2 pertrochanteric fractures can be treated with a dynamic hip screw without developing a lateral wall fracture? A CT-based study.Int Orthop. 2016;40(5):1009-1017.[18]Gotfried Y,Cohen B,Rotem A.Biomechanical evaluation of the percutaneous compression plating system for hip fractures.J Orthop Trauma.2002;16(9):644-650.[19]Kempegowda H,Richard R,Borade A,et al.The Role of Radiographs and Office Visits in the Follow-Up of Healed Intertrochanteric Hip Fractures: An Economic Analysis.J Orthop Trauma. 2016;30(12):687-690.[20]Dhamangaonkar AC,Joshi D,Goregaonkar AB,et al. Proximal femoral locking plate versus dynamic hip screw for unstable intertrochanteric femoral fractures.J Orthop Surg(Hong Kong). 2013;21(3):317-322.[21]Azboy I,Demirta? A,Gem M,et al.A comparison of proximal femoral locking plate versus 95-degree angled blade plate in the treatment of reverse intertrochanteric fractures. Eklem Hastalik Cerrahisi.2014;25(1):15-20.[22]Gunadham U,Jampa J,Suntornsup S,et al. The outcome in early cases of treatment of subtrochanteric fractures with proximal femur locking compression plate. Malays Orthop J. 2014;8(2): 22-28.[23]Zhang CQ,Sun Y,Jin DX, et al.Reverse LISS plating for intertrochanteric hip fractures in elderly patients.BMC Musculoskelet Disord.2010;11:166.[24]Norris R, Bhattacharjee D, Parker MJ. Occurrence of secondary fracture around intramedullary nails used for trochanteric hip fractures: a systematic review of 13,568 patients.Injury. 2012; 43(6):706-711.[25]Haq RU, Manhas V,Pankaj A,et al. Proximal femoral nails compared with reverse distal femoral locking plates in intertrochanteric fractures with a compromised lateral wall; a randomised controlled trial.Int Orthop.2014;38(7):1443-1449.[26]Werner-Tutschku W,Lajtai G,Schmiedhuber G,et al.Intra- and perioperative complications in the stabilization of per- and subtrochanteric femoral fractures by means of PFN. Unfallchirurg. 2002;105(10):881-885.[27]Lenich A,Vester H,Nerlich M,et al.Clinical comparison of the second and third generation of intramedullary devices for trochanteric fractures of the hip--Blade vs screw.Injury. 2010; 41(12):1292-1296.[28]Ma KL,Wang X,Luan FJ,et al.Proximal femoral nails antirotation, Gamma nails, and dynamic hip screws for fixation of intertrochanteric fractures of femur: A meta-analysis. Orthop Traumatol Surg Res. 2014;100(8):859-66.[29]Makki D,Matar HE,Jacob N,et al.Comparison of the reconstruction trochanteric antigrade nail (TAN) with the proximal femoral nail antirotation (PFNA) in the management of reverse oblique intertrochanteric hip fractures.Injury.2015; 46(12):2389-2393.[30]Tyagi V,Yang JH,Oh KJ.A computed tomography-based analysis of proximal femoral geometry for lateral impingement with two types of proximal femoral nail anterotation in subtrochanteric fractures. Injury.2010;41(8):857-861.[31]Li J,Cheng L,Jing J.The Asia proximal femoral nail antirotation versus the standard proximal femoral antirotation nail for unstable intertrochanteric fractures in elderly Chinese patients. Orthop Traumatol Surg Res.2015;101(2):143-146.[32]Zehir S,?ahin E,Zehir R.Comparison of clinical outcomes with three different intramedullary nailing devices in the treatment of unstable trochanteric fractures. Ulus Travma Acil Cerrahi Derg. 2015;21(6):469-476.[33]Yu W,Zhang X,Zhu X,et al.A retrospective analysis of the InterTan nail and proximal femoral nail anti-rotation-Asia in the treatment of unstable intertrochanteric femur fractures in the elderly. J Orthop Surg Res.2016;11:10.[34]Huang Y,Zhang C,Luo Y.A comparative biomechanical study of proximal femoral nail (InterTAN) and proximal femoral nail antirotation for intertrochanteric fractures.Int Orthop. 2013; 37(12):2465-2473.[35]Galli M,Ciriello V,Bocchino L,et al.Clinical and functional outcomes of internal fixation with intertrochanteric antegrade nail in older patients with proximal extracapsular femoral fractures. Eur J Trauma Emerg Surg.2014;40(4):495-500.[36]Steinberg EL,Sternheim A,Blachar A.Femoral head density on CT scans of patients following hip fracture fixation by expandable proximal peg or dynamic screw.Injury.2010;41(6): 647-651.[37]Michael D,Yaniv W,Tal FR,et al. Expandable proximal femoral nail versus gamma proximal femoral nail for the treatment of AO/OTA 31A1-3 fractures.Injury.2016;47(2):419-423.[38]Gao F,Zhang CQ,Chai YM,et al.Expandable Proximal Femoral Nails (EPFNs) in Elderly Patients. J Invest Surg. 2015;28(3):140-144.[39]Yee DK,Fang C,Lau TW,et al.Seasonal Variation in Hip Fracture Mortality.Geriatr Orthop Surg Rehabil.2017;8(1):49-53.[40]Palm H,Lysén C,Krasheninnikoff M,et al.Intramedullary nailing appears to be superior in pertrochanteric hip fractures with a detached greater trochanter: 311 consecutive patients followed for 1 year.Acta Orthop.2011;82(2):166-170.[41]Marmor M,Elliott IS,Marshall ST,et al. Biomechanical comparison of long, short, and extended-short nail construct for femoral intertrochanteric fractures.Injury.2015;46(6): 963-969.[42]Niu E,Yang A,Harris AH,et al.Which Fixation Device is Preferred for Surgical Treatment of Intertrochanteric Hip Fractures in the United States? A Survey of Orthopaedic Surgeons. Clin Orthop Relat Res.2015;473(11):3647-3655.[43]胡广.创伤骨科诊治失误对策[M].北京:人民卫生出版社,2002. [44]Xie J,Hu Q,Huang Q,et al.Comparison of intravenous versus topical tranexamic acid in primary total hip and knee arthroplasty: An updated meta-analysis.Thromb Res.2017; 153:28-36.[45]Jameson SS,Lees D,James P,et al.Lower rates of dislocation with increased femoral head size after primary total hip replacement: a five-year analysis of NHS patients in England. J Bone Joint Surg Br.2011;93(7):876-880.[46]Yu L,Wang Y,Chen J.Total hip arthroplasty versus hemiarthroplasty for displaced femoral neck fractures: meta-analysis of randomized trials. Clin Orthop Relat Res. 2012; 470(8):2235-2243.[47]Gjertsen JE,Fenstad AM,Leonardsson O,et al. Hemiarthroplasties after hip fractures in Norway and Sweden: a collaboration between the Norwegian and Swedish national registries.Hip Int. 2014;24(3):223-230.[48]Morris K,Davies H,Wronka K.Implant-related complications following hip hemiarthroplasty: a comparison of modern cemented and uncemented prostheses.Eur J Orthop Surg Traumatol. 2015; 25(7):1161-1164.[49]Griffiths R, Parker M. Bone cement implantation syndrome and proximal femoral fracture. Br J Anaesth. 2015;114(1):6-7.[50]Grosso MG,Danoff JR,Padgett DE,et al.The Cemented Unipolar Prosthesis for the Management of Displaced Femoral Neck Fractures in the Dependent Osteopenic Elderly.J Arthroplasty. 2016;31(5):1040-1046.[51]Sköldenberg OG,Sjöö H,Kelly-Pettersson P,et al.Good stability but high periprosthetic bone mineral loss and late-occurring periprosthetic fractures with use of uncemented tapered femoral stems in patients with a femoral neck fracture. Acta Orthop. 2014; 85(4):396-402.[52]邱贵兴.中国骨科大手术静脉血栓栓塞症预防指南[J].中华骨科杂志, 2016,36(2):65-71.[53]Holt JB,Miller BJ,Callaghan JJ,et al.Minimizing Blood Transfusion in Total Hip and Knee Arthroplasty Through a Multimodal Approach. J Arthroplasty.2016;31(2):378-382.[54]Xie J, Ma J,Yue C,et al.Combined use of intravenous and topical tranexamic acid following cementless total hip arthroplasty: a randomised clinical trial.Hip Int.2016;26(1): 36-42.[55]Webster J,Osborne S.Preoperative bathing or showering with skin antiseptics to prevent surgical site infection. Cochrane Database Syst Rev.2015;(2):CD004985.[56]Karthik K,Colegate-Stone T,Dasgupta P,et al.Robotic surgery in trauma and orthopaedics: a systematic review.Bone Joint J. 2015;97-B(3):292-299. |
| [1] | Wei Wei, Li Jian, Huang Linhai, Lan Mindong, Lu Xianwei, Huang Shaodong. Factors affecting fall fear in the first movement of elderly patients after total knee or hip arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1351-1355. |
| [2] | Wang Jinjun, Deng Zengfa, Liu Kang, He Zhiyong, Yu Xinping, Liang Jianji, Li Chen, Guo Zhouyang. Hemostatic effect and safety of intravenous drip of tranexamic acid combined with topical application of cocktail containing tranexamic acid in total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1356-1361. |
| [3] | Xiao Guoqing, Liu Xuanze, Yan Yuhao, Zhong Xihong. Influencing factors of knee flexion limitation after total knee arthroplasty with posterior stabilized prostheses [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1362-1367. |
| [4] | Huang Zexiao, Yang Mei, Lin Shiwei, He Heyu. Correlation between the level of serum n-3 polyunsaturated fatty acids and quadriceps weakness in the early stage after total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1375-1380. |
| [5] | Zhang Chong, Liu Zhiang, Yao Shuaihui, Gao Junsheng, Jiang Yan, Zhang Lu. Safety and effectiveness of topical application of tranexamic acid to reduce drainage of elderly femoral neck fractures after total hip arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1381-1386. |
| [6] | Chen Junming, Yue Chen, He Peilin, Zhang Juntao, Sun Moyuan, Liu Youwen. Hip arthroplasty versus proximal femoral nail antirotation for intertrochanteric fractures in older adults: a meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1452-1457. |
| [7] | Tang Hui, Yao Zhihao, Luo Daowen, Peng Shuanglin, Yang Shuanglin, Wang Lang, Xiao Jingang. High fat and high sugar diet combined with streptozotocin to establish a rat model of type 2 diabetic osteoporosis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(8): 1207-1211. |
| [8] | Li Zhongfeng, Chen Minghai, Fan Yinuo, Wei Qiushi, He Wei, Chen Zhenqiu. Mechanism of Yougui Yin for steroid-induced femoral head necrosis based on network pharmacology [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(8): 1256-1263. |
| [9] | Yuan Jun, Yang Jiafu. Hemostatic effect of topical tranexamic acid infiltration in cementless total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 873-877. |
| [10] | Hou Guangyuan, Zhang Jixue, Zhang Zhijun, Meng Xianghui, Duan Wen, Gao Weilu. Bone cement pedicle screw fixation and fusion in the treatment of degenerative spinal disease with osteoporosis: one-year follow-up [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 878-883. |
| [11] | Li Shibin, Lai Yu, Zhou Yi, Liao Jianzhao, Zhang Xiaoyun, Zhang Xuan. Pathogenesis of hormonal osteonecrosis of the femoral head and the target effect of related signaling pathways [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 935-941. |
| [12] | Li Yan, Wang Pei, Deng Donghuan, Yan Wei, Li Lei, Jiang Hongjiang. Electroacupuncture for pain control after total knee arthroplasty: a meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 957-963. |
| [13] | Cai Qunbin, Zou Xia, Hu Jiantao, Chen Xinmin, Zheng Liqin, Huang Peizhen, Lin Ziling, Jiang Ziwei. Relationship between tip-apex distance and stability of intertrochanteric femoral fractures with proximal femoral anti-rotation nail: a finite element analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 831-836. |
| [14] | Zhao Zhongyi, Li Yongzhen, Chen Feng, Ji Aiyu. Comparison of total knee arthroplasty and unicompartmental knee arthroplasty in treatment of traumatic osteoarthritis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 854-859. |
| [15] | Liu Shaohua, Zhou Guanming, Chen Xicong, Xiao Keming, Cai Jian, Liu Xiaofang. Influence of anterior cruciate ligament defect on the mid-term outcome of fixed-bearing unicompartmental knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 860-865. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||