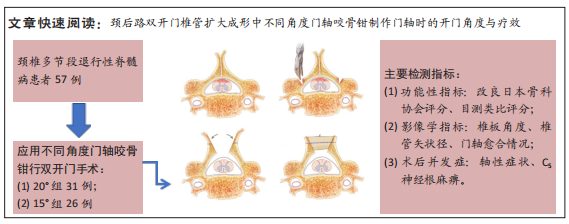
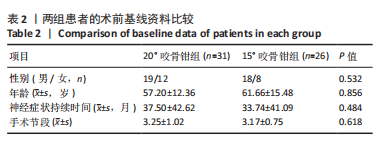
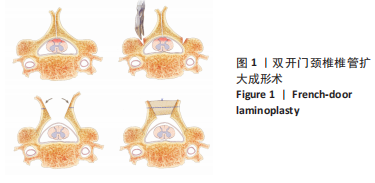
3.1 椎板角度的预测与控制 颈椎椎管扩大成形术的减压效果与椎管空间的扩大程度密切相关。椎管扩大程度不足时,减压不充分,术前神经症状无法得到有效改善,甚至进一步加重;但由于脊髓受到其两侧神经根的牵拉,对椎管空间的利用率有限,亦无需过度扩大椎管容积[5]。更重要的是,随着研究的深入,学者们逐渐发现C5神经根麻痹、轴性症状等术后并发症的发生与椎管过度扩大有关。
对于椎管空间扩大程度的衡量,不同学者采用了不同的指标。HIRABAYASHI等[6]和MITSUNAGA等[7]采用椎板打开宽度进行衡量;HIRABAYASHI建议将椎板打开12 mm;
MITSUNAGA则认为打开8-10 mm即可充分减压;ITOH等[8]建议将椎管矢状径扩大4.1 mm;KOHNO等[9]则认为应将其扩大5 mm以上;UEMATSU等[5]和GU等[10]则指出,术后开门角度在60°左右时即可获得满意的减压效果。还有学者建议采用椎管面积来衡量椎管扩大程度[11]。上述方式往往是通过术后CT复查来确认椎管扩大程度,难以在术前预测、在术中精确控制椎管的扩大程度。
其中,对于开门角度影响术后并发症的机制,不同的学者观点不一。IMAGAMA等[12]认为,开门角度过大会使脊髓向后过度漂移,使神经根受牵拉,导致C5神经根麻痹。TSUJI等[13]则认为除了上述原因,C5神经根麻痹的发生还与术后的脊髓前间隙有关,而该因素同样与椎板开门角度有关。WANG等[14]提出,椎板开门角度过大时会导致硬膜外间隙过大,随之过度增生的硬膜外瘢痕组织会影响脊髓功能,导致神经功能恶化及术后并发症的发生。可以认为,准确预测和控制椎板开门角度是决定手术临床结果的重要因素[15]。
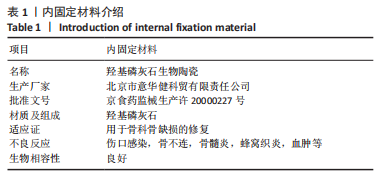
作者认为椎板开门角度是术中相对容易控制的衡量指标,而门轴的制作是控制椎管开门角度的关键步骤。目前,高速磨钻被广泛应用于术中制作门轴,高速磨钻的优势在于切割效率高、切割过程中与骨组织摩擦产生的热能有助于止血。然而,使用高速磨钻时门轴的深度、宽度与角度均难以控制,甚至可能导致门轴断裂、下沉,压迫脊髓神经。此外,高速磨钻的手柄不易把持,磨头易打滑,操作不当时可能直接损伤硬膜甚至脊髓[16],还有可能对脊髓等软组织造成热损伤[17],这些都对手术者提出了较高的要求。超声骨刀的优势在于切割更为精细、软组织损伤较小、热损伤较小[18],但同样存在术中损伤硬膜、脊髓的风险,且超声骨刀成本较高,在颈椎椎管扩大成形术中尚未得到广泛应用。此外,使用高速磨钻和超声骨刀时均无法在术前预测椎板开门角度,只能在术后进行影像学评估。
为了更准确地控制开门角度,作者所在团队设计了一种特制的门轴咬骨钳,其前端设有侧面为“V”形的尖头部,尖头部的上表面和下表面之间形成特定的夹角,尖头部的轴向长度为≥12 mm。制作门轴时,尖头部可使双侧门轴的深度和角度保持一致,在保证骨强度能够支撑门轴的同时,避免出现门轴断裂或位置偏移等情况。开门后门轴两侧骨面能完全接触,使得术后门轴侧骨更易融合。术中采用门轴咬骨钳即可完成门轴制作,无需借助其他工具,且不同厚度的椎板均适用,降低了门轴的制作难度及手术风险。
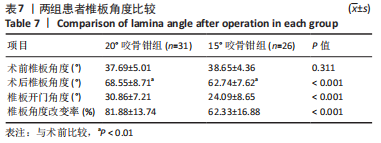
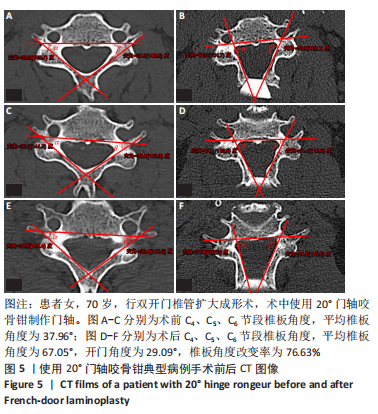
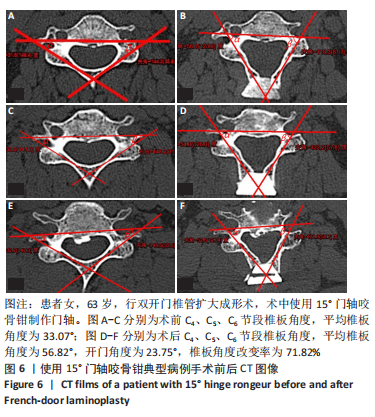
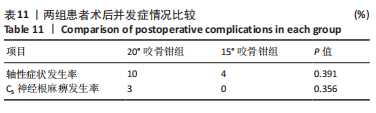
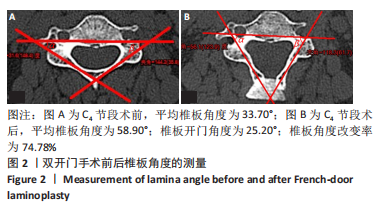
此次研究中发现患者术前椎板角度的平均值为(38.09±4.16)°,为了满足术后开门角度不超过60°的标准,理想的角度扩大值应为20°左右。据此,作者先后设计了20°和15°门轴咬骨钳。研究结果表明,使用20°门轴咬骨钳时,术后开门角度为(68.55±8.71)°,较术前扩大(30.86±7.21)°,扩大率为(81.88±13.74)%;而使用15°门轴咬骨钳时,术后开门角度为(62.74±7.62)°,较术前扩大(24.09±8.65)°,扩大率为(62.33±16.88)%;两组之间差异有显著性意义。因为术中制做门轴时难以一次性完成,反复操作时易咬除过多骨质,故实际的角度扩大值比咬骨钳尖端角度大10°左右。因此,使用15°门轴咬骨钳时的预测开门角度为(63.65±4.36)°,实际开门角度为(62.74±7.62)°,二者之间无显著差异。这说明门轴咬骨钳制作门轴时可以相对精确地预测开门角度,使得开门角度的扩大值基本由咬骨钳尖端角度决定。同时,相对于20°门轴咬骨钳,15°门轴咬骨钳可以将术后开门角度控制在更理想的范围内。
3.2 椎管矢状径 颈脊髓的形态特征是横径大,矢状径小,整体上呈扁圆形;但减压术后脊髓向后漂移时,其形态可发生一定程度的改变,矢状径增加而横径缩小,故而脊髓侧方往往无明显压迫[12]。因此,在预测减压效果时,椎管矢状径是重要的指标。若术后椎管的矢状径增加不足,则脊髓无法充分减压,导致术后疗效不理想。
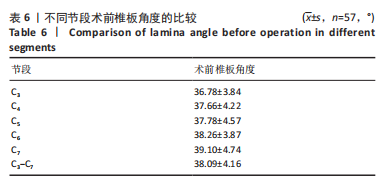
王超等[19]和OKADA等[20]的研究认为,C4节段的椎管矢状径最窄,平均值为(13.60±1.26) mm,从C4-C7节段则逐渐递增,而脊髓的颈膨大同样位于C4-C5节段。基于这一解剖特点,C4和C5节段病变更易出现临床症状。考虑到所有患者的手术节段均涉及到C4和C5节段,此次研究决定对C4和C5节段进行测量。
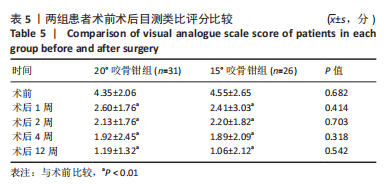
在双开门颈椎管扩大成形术中,椎管矢状径的增加值应维持在一个适当的范围内。一般认为,椎管矢状径较术前应扩大4.0-5.0 mm[6,8-9],同时脊髓向后漂移3.0-4.0 mm[21],以期在获得良好手术效果的同时尽可能避免术后并发症的发生。
GU等[10]提出了开门角度与椎管矢状径增加值之间的计算公式:
d=h×(sinβ/sinα -1)
公式中,d为椎管矢状径扩大值,h为术前椎管后顶点到双侧门轴连线的距离,α为术前椎板角度,β为术后椎板角度。上述变量中,α可以在术前测定,而h的大小取决于门轴的位置,门轴越靠近关节突关节,h的值越大,目前大多数术者均倾向于在椎板与关节突关节交界处制作门轴。因此,在实际操作中,术后椎板角度β为影响椎管矢状径的最重要变量。
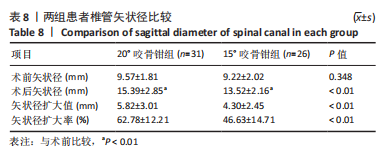
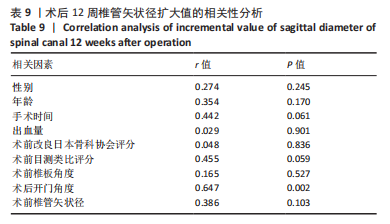
此次研究中,20°咬骨钳组和15°咬骨钳组的术前椎管矢状径无显著差异,但术后15°咬骨钳组要显著低于20°咬骨钳组。由相关性分析可知,术后12周椎管矢状径扩大值与术后椎板角度呈正相关,即术后椎板越大,椎管矢状径扩大值越大,这与该公式的推导相符。
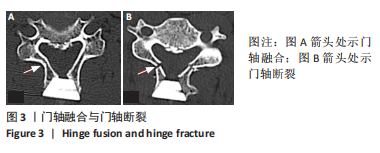
3.3 门轴融合与门轴断裂 理论上,双开门手术中门轴的背侧骨皮质断裂,腹侧骨皮质连续,形成青枝骨质;术后背侧骨皮质逐渐愈合,称作门轴融合。若腹侧骨皮质在术中或术后发生断裂,形成完全骨折,则称作门轴断裂。由于门轴断裂对椎板稳定性的破坏,这将明显延长术后门轴融合时间[22],甚至导致术后再关门现象的发生。
门轴的愈合时间可能与患者自身骨质情况、门轴的深度与宽度、门轴内侧面对合紧密程度有关。此次研究中,术后4周时,20°咬骨钳组的愈合率为34.62%,15°咬骨钳组为48.70%,存在统计学差异。使用15°咬骨钳时,磨除的骨松质较20°咬骨钳更少,这是其愈合时间较短的可能因素。在RHEE等[4]的研究中,术后12周的门轴愈合率为55%;而在此次研究中,两组患者术后12周的门轴愈合率均可达到90%以上。这可能与两个方面的因素有关:①LEE等[23]采用磨钻制作门轴,磨钻带来的热损伤可能破坏椎板的骨细胞及血供,导致椎板愈合时间较长;②磨钻制作的门轴内壁较光滑,且呈弧形,而门轴咬骨钳制作的门轴内壁相对粗糙,且呈三角形,故其内侧面的贴合程度较前者更为紧密,且有利于骨细胞的移行。
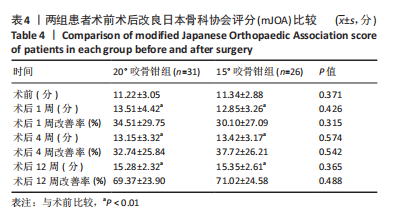
3.4 mJOA评分 JOA评分由日本矫形外科学会(Japanese Orthopaedic Association)提出,是评价颈部脊髓功能的重要指标。此次研究中主要使用mJOA评分来评估患者的神经功能状况[24-29]。既往有大量研究对双开门颈椎椎管扩大成形术的疗效进行分析,一般认为术后mJOA评分改善率在40%-70%之间。此次研究中。两组患者的术后mJOA评分均较术前显著增加,末次mJOA评分均达到15分以上,mJOA评分改善率均在70%左右,两组之间无显著差异。这说明15°咬骨钳和20°咬骨钳均可达到满意的减压效果。值得注意的是,两组患者的术后12周评分均较术后4周有明显增加,而术后4周与术后1周相比无显著差异,这可能与门轴的融合过程有关。术后4周时两组患者的门轴融合率在30%-50%之间,而术后12周均达90%以上。门轴愈合越早,椎管骨性结构稳定性恢复越早,颈椎稳定性越好,这有助于延缓术后相关节段颈椎退行性变的发生,可能对术后神经功能产生正向影响。
3.5 局限性 ①在对颈椎侧位片进行测量时,由于肩部对颈椎椎体遮挡,颈椎Cobb角及活动度的测定可能存在误差;②开门角度、椎管矢状径、颈椎Cobb角、颈椎活动度等影像学测量结果为人为测定,可能存在信息偏倚;③没有对门轴位置这一因素做进一步探究;④患者骨质情况可能对术中门轴的制作存在较大影响,由于样本量有限,未能充分评估患者骨质情况。
3.6 结论 ①使用门轴咬骨钳时,可在术前对开门角度进行预测,并在术中准确控制术后椎板开门角度;②相比于20°门轴咬骨钳,使用15°门轴咬骨钳制作门轴可将椎板角度扩大约25°,术后达到63°左右,避免椎板角度及椎管矢状径过大;③15°门轴咬骨钳和20°门轴咬骨钳均可获得满意的减压效果,但15°门轴咬骨钳组的门轴愈合时间更短,有利于术后神经功能的恢复。
中国组织工程研究杂志出版内容重点:人工关节;骨植入物;脊柱;骨折;内固定;数字化骨科;组织工程