Chinese Journal of Tissue Engineering Research ›› 2019, Vol. 23 ›› Issue (20): 3207-3212.doi: 10.3969/j.issn.2095-4344.1198
Previous Articles Next Articles
Newest research progress of hidden bleeding in senile intertrochanteric fracture
Chen Yang1, Yuan Yi2, Zhang Haijun2, Zhang Bo2, Yang Chao2, Luo Hao2
- 1Medical School of Ningbo University, Ningbo 315000, Zhejiang Province, China; 2Ningbo No. 2 Hospital, Ningbo 315000, Zhejiang Province, China
-
Online:2019-07-18Published:2019-07-18 -
Contact:Yuan Yi, Doctorate candidate, Associate chief physician, Ningbo No. 2 Hospital, Ningbo 315000, Zhejiang Province, China -
About author:Chen Yang, Master candidate, Medical School of Ningbo University, Ningbo 315000, Zhejiang Province, China -
Supported by:the Science and technology Huimin Project of Ningbo, No. 2016C51003 (to ZHJ)
CLC Number:
Cite this article
Chen Yang, Yuan Yi, Zhang Haijun, Zhang Bo, Yang Chao, Luo Hao. Newest research progress of hidden bleeding in senile intertrochanteric fracture [J]. Chinese Journal of Tissue Engineering Research, 2019, 23(20): 3207-3212.
share this article
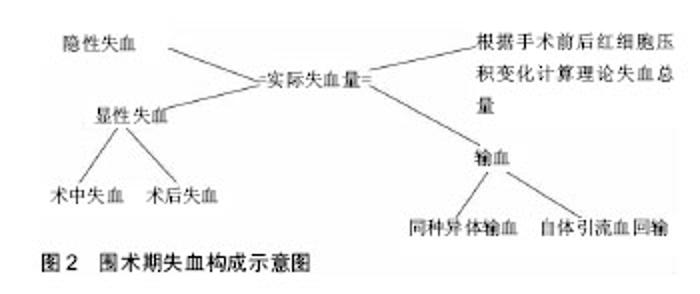
2.1 相关研究的历史和现状 骨科手术中的出血和随后导致的贫血症状等,一直是骨科关注研究的重要问题。从历史上看,之前研究的重点是手术过程中的失血,然而越来越多的研究表明,手术期间的失血仅仅是患者围术期总失血的一部分。 1962年Nadler等[4]第1次用体质量、身高来计算不同性别患者血容量的理论公式。1966年Nelson等[5]指出除了术中显性,还存在隐性的失血。Gross[6]于1983年提出了用红细胞压积来计算血容量的线性方程。Brecher等[7]研究了一种基于患者血容量、输血量、红细胞压积、回输血容量等的数学模型,发现总失血量是显性失血量的2.1倍。有文献报道患者的贫血程度与手术的死亡率、患者的预后和生存率及住院时间密切相关[8]。目前,随着各项技术发展,可以把术中的失血控制得越来越少,但术后患者血红蛋白却大量降低,这可能就是由于隐性失血的存在。隐性失血是指除了术中失血、纱布渗血量和术后引流丢失等可计量的显性失血量之外,无法计量的内在丢失血量。Foss等[9]统计了546例老年髋部骨折患者,发现患者的总失血量大约是术中显性出血量的6倍,提示需要重视隐性失血量,存在占很大部分的隐性失血需要计算。 2.2 隐性失血的可能机制 Erskine等[10]认为在术中的出血进入关节腔和组织间隙,淤积在软组织内导致了隐性失血;McManus等[11]使用放射性同位素99Tcm标记红细胞,发现术后大量不参与体循环的标记红细胞进入了组织间隙,证明术中存在大量隐性失血。 Pattison等[12]认为围术时期隐性失血主要是由溶血所致,原因是术中止血带松开后,肢体反应性的充血会导致血管内皮释放组织纤维蛋白溶酶原激活物等,从而使纤维蛋白溶解活性增高,加快了溶血反应,导致了术后的失血量。 还有学者认为红细胞过氧化损伤是导致体内溶血的原因[13]。Yuan等[14]通过对大鼠动物进行模拟实验,发现高浓度的花生四烯酸通过氧化应激反应会导致红细胞损伤而出现隐性血量丢失。术中的操作和麻醉等会引发全身内环境的变化,从而使体内分泌大量的氧自由基,导致细胞膜渗透性增加继而细胞肿胀破裂,并最终引起溶血反应。Faris等[15]研究发现平均每回输1.3 L自体血,只能提高血红蛋白水平50 g/L,这证明可能有溶血的存在。 另外,围术期间的应激性溃疡导致的消化道出血可能也是隐性出血量增加的原因。 2.3 计算的步骤和解释 2.3.1 计算失血量的大体公式 示意图见图2。"
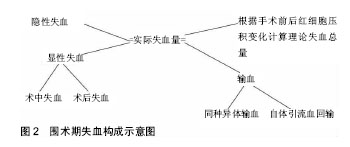

失血包括两部分,第一部分是明显的可计算的显性失血量;第二部分是需要计算的丢失部分即隐性失血。大致步骤如下: (1)显性失血量=术中显性失血量+术后显性失血量; (2)隐性失血量=总失血量-显性失血量。 2.3.2 计算失血量的具体公式解释 (1)总失血量的计算: 总失血量(mL)=1 000×红细胞丢失量(L)/红细胞压积平均; 红细胞压积平均=1/2×(红细胞压积术前+红细胞压积术后)。 (2)红细胞丢失量的计算:由Gross[6]公式可知,红细胞丢失量可通过血容量与红细胞压积的变化值进行计算: 红细胞丢失量=血容量×(红细胞压积术前-红细胞压积术后)? Gross的公式存在一定的局限性,他的前提是假定血流动力学稳定,如果患者血容量变化较大,则会出现误差,但通过实践证明,在术后24 h补液总量<2 000 mL或有效循环血量基本稳定的情况下,该公式是可靠的。 2.3.3 血容量的计算 应用Nadler等[4]提出的血容量公式计算: 男性血容量=0.366 9×H3+0.032 19×W+ 0.604 1; 女性血容量=0.356 1×H3+0.033 08×W+ 0.183 3。 其中血容量单位为L;H为身高,单位为m;W为体质量,单位为kg。 2.3.4 对于输同种异体血患者、自体血回输患者的计算 如果患者输入了库存血或自体血会导致红细胞压积升高。所以,实际失血总量等于理论值加上输血量。根据卫生部2000年输血指南[16]:血红蛋白大于100 g/L不需要输血,低于70 g/L时可输入浓缩红细胞,但考虑到老年股骨转子间骨折的患者身体各项功能代偿较差,以上述标准操作存在风险。对重度贫血患者,须予以输血治疗,但要注意相关的危险性,对轻中度贫血可术前适当提高红细胞压积[17]。? 输同种异体血患者:红细胞丢失量=血容量×(红细胞压积术前-红细胞压积术后)+输浓缩红细胞量; 自体血回输患者:红细胞丢失量=血容量×(红细胞压积术前-红细胞压积术后)+回输浓缩红细胞量。 2.3.5 隐性失血量的计算 在得出总失血量和显性失血量后,再相减计算即可出隐性失血量。然后用统计学方法加以统计。 2.4 影响隐性失血的可能因素 2.4.1 性别 性别对隐性失血是否有影响目前尚存在争议。Cushner等[18]对112例骨科手术患者的研究中发现男性的平均失血量为944 mL,女性为642 mL,可能原因是男性骨骼相对粗大,导致渗血面积增大,而女性的软组织相对较少,也可能是男女不同的激素分泌水平造成的。Bell等[19]报道女性比男性平均血红蛋白低,输血比例相对较高,认为这可能是因为老年女性患者多合并有内科基础疾病,心血管系统代偿能力差,调节能力差,特别是雌激素可使血小板聚集性升高,所以女性患者血液易凝集而不易流出,导致隐性失血。Ju等[20]发现虽然男性患者术后的血红蛋白及血容量高于女性,但隐性失血量方面的差异并无显著性意义。但由于性别是围术期间无法直接控制的因素,所以得出研究结果后,可以在从激素水平和手术选择等其他方面进行干预。 2.4.2 年龄 年龄也是隐性失血的影响因素之一,因为髋部骨折以老年人为主,随着年龄增长,会导致老年人血管弹性下降、肌肉等软组织松弛萎缩以及组织间液减少,从而使老年患者的代偿能力比年轻人差,失血后不能有效调节毛细血管床张力,导致高龄患者术中看似出血不多,但围术期发现血液中血红蛋白水平下降很明 显[21]。有研究发现,随着年龄的增长,血液中的凝血因子浓度升高,血小板活性增加,凝血因子浓度升高,导致纤溶系统的活性降低,使术中出血快速凝固不易流出,造成隐性失血增加[22]。同时高龄患者常伴随高血压等多种基础疾病,平素服用的药物的种类对失血量也有一定关系。有进一步研究数据显示,老年患者一般伤后第4天所测平均血红蛋白为最低值,非老年患者一般为伤后第5天所测平均血红蛋白是围术期间最低值,老年患者失血量比非老年患者多,并且失血的速度也相对较快[23]。说明血常规指标中平均血红蛋白最低值出现的时机,可能与失血量多少、失血的速度、机体的代偿能力及静脉补液与否有关,这种关系及规律也有待研究者进一步去发现,年龄对隐性失血影响的差别也可能是由于患者的个体差异不同造成的。 2.4.3 身高、体质量和体质量指数 身高、体质量或体质量指数对隐性失血是否有影响不同文献报道对此有不同观点。有学者发现,不同体质量指数对隐性失血量方面差异并无显著性意义[24]。但由计算公式可知,血容量是由患者的身高和体质量以及相关常数计算出来的,所以,失血量与体质量指数可能有关。而Bowditch等[25]进行回顾性研究发现,总失血量与体质量指数成正比,认为这可能是因为肥胖患者术野暴露相对困难,手术时间会相对延长,最终造成出血增多。而有学者则提出隐性失血与身高或体质量呈正比,但与术后引流量呈反比,而和质量指数没有明显相关性[26]。所以围术期特别是术前阶段,在保证患者营养状况等身体素质的前提下,可考虑控制患者的体质量指数,并教育老年患者改善膳食结构以及术后及时进行专业对康复锻炼,以期减少隐性失血的减少。 2.4.4 手术方式 不同手术方式导致的创伤程度不同,从而影响患者隐性失血的量和比例,是最重要的影响因素之一[27]。Foss等[9]对髋关节骨折患者行钢板螺钉内固定、全髋关节置换、动力髋螺钉内固定动力髋螺钉、髓内钉内固定4种手术方式,总失血量分别为612,1 301,1 480,1 861 mL,差异有显著性意义;侯国进等[28]通过3种不同的内固定方式比较发现,采用动力髋螺钉手术的骨折切口大,手术用时久,而Gamma3钉和股骨近端防旋髓内钉治疗老年股骨转子间骨折虽然具有切口小,手术持续世界短以及术中出血少等的优点,但围术期的隐性失血增多。国外有研究却发现髓内钉术后贫血程度较动力髋螺钉高,提示髓内固定的隐性失血反而更多,可能与髓内固定破坏髓内血供有关[29]。还需研究手术用时和不同麻醉方式对失血量的影响[30]。部分复杂股骨转子间骨折也会采用髋关节置换的方式,临床发现半髋关节置换相比较全髋关节置换而言,手术创伤更小,手术用时更短,相对应的出血也会更少,但全髋关节置换术后患者满意度更高,评分也更高,故这2种手术方式及上述各术式的隐性失血的对比还需进一步研究。 2.4.5 铁剂等 在外科大手术后往往紧随出现全身性的炎症反应,这会抑制重组体人红细胞生成素的的生成,减少了功能铁以及红细胞数量,从这两方面入手,可以一定程度解决体内隐性失血的问题。García-Erce等[31]提出围术期静脉补充铁剂可以维持铁的含量,并加快患者贫血的恢复,有助于术后功能锻炼。然而注射铁剂可能会出现不确定的不良反应,甚至是致命的过敏反应,所以应该在临床上谨慎使用注射铁剂。国内有研究认为口服乳酸亚铁能有效防治隐性失血,但围术期胃肠道功能性下降,会使铁剂的吸收效果不确定[32];促红细胞生成素可以改善术后血红蛋白降低的问题,帮助加快提高血液指标,但促红细胞生成素使用的条件需进一步深入研究,所以在术后是否常规补充铁剂等制剂以及如何补充可以降低副反应需要进一步研究。 2.4.6 抗凝药物 现实临床情况中,许多高龄患者日常服用阿司匹林等非类固醇抗炎药以及华法林等药物,这可能会加重创伤部位的出血和手术难度,延长手术时长,导致隐性失血的增多。Robinson等[33]对160例患者的研究发现,术前服用阿司匹林的患者的失血量是不服用者的1.5-2.0倍。有研究证明,术后应用抗凝药物会使凝血酶原时间延长,导致手术创面渗血增多从而加重出血,临床上会对呈高凝状态的患者使用抗凝药物,例如达肝素钠或伊诺肝素钠等低分子肝素,但不同种类的抗凝药对隐性失血量的具体作用不同[34]。所以需要结合患者的实际情况,研究如何正确使用抗凝药物和明确用药指征。 2.4.7 氨甲环酸的应用 近年来有学者研究氨甲环酸的使用,发现能在围术期降低隐性失血量和输血率,但同时不会增加下肢深静脉血栓发生的风险[35]。氨甲环酸属于抗纤维蛋白溶解剂,它能抑制纤溶酶原的激活,进而阻止纤溶酶与纤维蛋白结合来抑制纤维蛋白的降解,最终起到止血的效果。目前临床上氨甲环酸的使用途径有多种方式,主要有肌注、静滴、关节腔注射等,效果报道不一。Soni等[36]认为氨甲环酸局部注射的止血效果接近3次相同剂量的静滴。当静脉滴注氨甲环酸时,大部分会被人体分解代谢,患处的药物浓度低,而局部注射则可以保证局部药物的高浓度,止血快速、方便。Goyal等[37]在一项随机双盲研究中发现,单纯注射和单纯静脉滴注氨甲环酸对患者术后失血的影响没有差异,但应用氨甲环酸是否会增加患者术后深静脉血栓的发生率目前仍存在争议。也有学者发现静脉大量应用氨甲环酸会阻止纤溶酶原激活,导致纤维蛋白降解减少,体内的纤维蛋白原增加,患者术后发生深静脉血栓和肺栓塞的概率在理论上会增加[38]。临床骨科手术后若缺乏有效的预防措施,易导致形成深静脉血栓,特别因为股骨转子间骨折患者大多为老年人,所以更应在围术期采取积极措施进行预防。 2.4.8 合并疾病 有研究发现伴有基础疾病的手术患者术后隐性出血量会增加,这可能是由于患者年龄较大,血管呈粥样硬化,血管弹性差,管壁变硬,血管收缩能力下降,外周毛细血管调节能力和心血管代偿能力下降,从而影响循环系统进行代偿,使红细胞压积值长时间处于低值状态,计算所得失血量大,从而使隐性失血量也偏大。 (1)合并骨质疏松:数据显示,骨密度<0.6 kg/cm3的女性,转子间骨折发生率高达16.66%。老年人随年龄的增加,导致肌肉力量减弱、肢体协调性降低、反应动作不灵敏、视力下降等,所以摔伤的概率同步升高[39],骨质疏松也会使骨折程度加重,骨折碎片更多,同时骨质疏松可能会导致手术难度增加导致显性和隐性失血的增加。 (2)合并高血压:葛鸿庆等[40]研究发现,合并高血压的患者的总失血量和隐性失血量均明显增加。还有研究发现对于高血压患者来说,平均动脉压高将不利于术中对出血量的控制,所以控制合理的术中血压尤为重要[41]。"

| [1] 胥少汀,葛宝丰,徐印坎,等.实用骨科学[M].4版.北京人民军医出版社,2015:947-958.[2] 高化,王宝军,赵亮,等.股骨转子间骨折围手术期的并发症及死亡原因分析[J].中华骨科杂志,2015,35(8):819-824.[3] Marks R, Allegrante JP, Ronald MacKenzie C, et al. Hip fractures among the elderly: causes, consequences and control. Ageing Res Rev. 2003; 2(1):57-93.[4] Nadler SB, Hidalgo JH, Bloch T. Prediction of blood volume in normal human adults. Surgery. 1962;51(2): 224-232. [5] Nelson AR, Brown LB. Hidden hemorrhage: an uncommon complication of a common operation. Ariz Med. 1966;23(12): 919-921.[6] Gross JB. Estimating allowable blood loss: corrected for dilution. Anesthesiology. 1983;58(3):277-280.?[7] Brecher ME, Monk T, Goodnough LT. A standardized method for calculating blood loss. Transfusion. 1997;37(10): 1070-1074. [8] Sehat KR, Evans R, Newman JH. How much blood is really lost in total knee arthroplasty? Correct blood loss management should take hidden Losintoaccount. Knee. 2000;7(3):151-155. [9] Foss NB, Kehlet H. Hidden blood loss after surgery for hip fracture. J Bone Joint Surg Br. 2006;88(8):1053-1059.?[10] Erskine JG, Fraser C, Simpson R, et al. Blood loss with knee joint replacement. J R Coll Surg Edinb. 1981; 26(5): 295-297.[11] McManus KT, Velchik MG, Alavi A, et al. Non-invasive assessment of postoperative bleeding in TKA patient w Tc-99m RNCs. J Nuclear Med. 1987;28: 565-567.[12] Pattison E, Protheroe K, Pringle RM, et al. Reduction in haemoglobin after knee joint surgery. Ann Rheum Dis. 1973;32(6): 582-584.[13] 徐未民,李永刚.全膝关节置换术后隐性失血的研究现状[J].东南大学学报(医学版),2016,35(1):116-120.[14] Yuan T,Cong Y,Meng J,et al. Arachidonic acid causes hidden blood loss-like red blood cell damage through oxidative stress reactions. J Surg Res. 2017;211(1):14-20.[15] Faris PM, Ritter MA, Keating EM, et al. Unwashed filtered shed blood collected after knee and hip arthroplasties. A source of autologous red blood cells. J Bone Joint Surg. 1991; 73(8):1169-1178. [16] 邓硕曾,宋海波,刘进. 循证输血与输血指南[J]. 中国输血杂志, 2006, 19(4): 263-264.[17] 夏克明,朱伟民,杨鹏,等.老年人工全髋关节置换术与全膝关节置换术后隐性失血的相关机制及输血策略[J].中国老年学杂志, 2017,37(8):1954-1956.[18] Cushner FD, Friedman RJ. Blood loss in total knee arthroplasty. Clin Orthop Relat Res. 1991;269(269):98-101. [19] Bell TH, Berta D, Ralley F, et al. Factors affecting perioperative blood loss and transfusion rates in primary total joint arthroplasty: a prospective analysis of 1642 patients. Can J Surg. 2009;52(4): 295-301.?[20] Ju H, Hart RA. Hidden blood loss in anterior lumbar interbody fusion(ALIF)surgery. Orthop Traumatol Surg Res. 2016;102(1): 67-70.[21] 刘国印,贾小宝,张勇,等.老年人营养状况与髋部骨折术前隐性失血的相关性研究[J].中华骨与关节外科杂志,2018,11(1):15-19.[22] Miao K ,Ni S ,Zhou X ,et al. Hidden blood los s and its influential factors after total hip arthroplasty.J Orthop Surg Res. 2015;10(1):1-5.?[23] 王利伟,王洪炳,闫金成,等.闭合股骨干骨折修复术前隐性失血的规律[J].中国组织工程研究,2014,18(53):8623-8628.[24] 卢国平,戴杰,洪晓亮,等.老年高龄髋部骨折患者围手术期隐性失血的相关性研究.中华骨科杂志, 2017, 37(12): 728-734. [25] Bowditch MG, Villar RN. Do obese patients bleed more? A prospective study of blood loss at total hip replacement. Ann R Coll Surg Eng. 1999;81(3):198-200.[26] 邱旭升,陈东阳,徐志宏,等.全膝关节置换术后隐性失血危险因素的分析[J].实用骨科杂志,2012,8(6):510-512. ?[27] 应霁狲,刘观赕,张勇,等.三种不同内固定方式治疗股骨转子间骨折术后隐性失血及血栓形成的比较[J]. 中华创伤骨科杂志, 2016,18(5):442-446.[28] 侯国进,周方,张志山,等.不同内固定方式治疗老年股骨粗隆间骨折围手术期的失血特点分析[J].北京大学学报(医学版),2013, 45(5):738-741.[29] Morritt DG, Morritt AN, Kelley SP, et al. Blood ordering protocol based on proposed surgical implant in fractured neck of femur patients. Ann R Coll Surg Eng. 2005;87(6):445. [30] 林海平,陈健,李清浩.腰硬联合麻醉和全身麻醉在老年患者股骨颈骨折手术的麻醉观察[J].海南医学,2012,23(2):61-62.[31] García-Erce JA, Cuenca J, Martínez F, et al. Perioperative intravenous iron preserves iron stores and may hasten the recovery from post-operative anaemia after knee replacement surgery. Trans Med. 2006;16(5):335-341.[32] 梁鼎天,杨雪平,黄金兰.乳酸亚铁治疗股骨粗隆间骨折隐性失血的疗效分析[J].当代医学,2014,20(1):3-5.[33] Robinson CM, Christie J, Malcolm-Smith N. Nonsteroidal anti-inflammatory drugs, perioperative blood loss, and transfusion requirements in elective hip arthroplasty. J Arthroplasty. 1993;8(6):607-610. [34] 徐海永,张明,方怀玺,等.初次全髋关节置换后的隐性失血:影响因素分析[J]. 中国组织工程研究, 2015, 19(13):1974-1978.[35] Ren Z, Li S, Sheng L, et al. Efficacy and safety of topical use of tranexamic acid in reducing blood loss during primary lumbar spinal surgery: a retrospective case control study. Spine (Phila Pa 1976). 2017;42(23):1779-1784. [36] Soni A, Saini R, Gulati A, et al. Comparison between intravenous and intra-articular regimens of tranexamic acid in reducing blood loss during total knee arthroplasty. J Arthroplasty. 2014;29(8):1525-1527.[37] Goyal N,Chen DB,Harris IA,et al.Intravenous vs intra-articular tranexamic acid in total knee arthroplasty:a randomized double-blind trial.J Arthroplasty. 2017;32(1):28-32.[38] Zhao-Yu C, Yan G, Wei C, et al.Reduced blood loss after intra-articular tranexamic acid injection during total knee arthroplasty: a meta-analysis of the literature. Knee Surg Sports Traumatol Arthrosc. 2014;22(12):3181-3190.[39] Kokoroghiannis C, Aktselis I, et al. Evolving concepts of stability and intramedullary fixation of intertrochanteric fractures -a review. Injury. 2012;43(6) :686-693.[40] 葛鸿庆,黄漫华,陈文治,等.股骨转子间骨折PFNA内固定术后隐性失血及其相关因素分析[J].中国矫形外科杂志, 2015,23(24): 2225-2229.[41] 顾小明,包洪卫,吴灿华,等.老年股骨粗隆间骨折手术隐性失血的危险因素分析[J].中国矫形外科杂志,2015,23(22):2038-2042.[42] 黄家谷,张克,田华,等.单侧初次全膝关节置换后隐性失血的因素分析[J].中国组织工程研究,2016,20(26):3823-3829.[43] 卢国平,戴杰,洪晓亮,等.老年高龄髋部骨折患者围手术期隐性失血的相关性研究[J].中华骨科杂志,2017,37(12):728-734. |
| [1] | Wang Jinjun, Deng Zengfa, Liu Kang, He Zhiyong, Yu Xinping, Liang Jianji, Li Chen, Guo Zhouyang. Hemostatic effect and safety of intravenous drip of tranexamic acid combined with topical application of cocktail containing tranexamic acid in total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1356-1361. |
| [2] | Chen Xinmin, Li Wenbiao, Xiong Kaikai, Xiong Xiaoyan, Zheng Liqin, Li Musheng, Zheng Yongze, Lin Ziling. Type A3.3 femoral intertrochanteric fracture with augmented proximal femoral nail anti-rotation in the elderly: finite element analysis of the optimal amount of bone cement [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1404-1409. |
| [3] | Du Xiupeng, Yang Zhaohui. Effect of degree of initial deformity of impacted femoral neck fractures under 65 years of age on femoral neck shortening [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1410-1416. |
| [4] | Chen Junming, Yue Chen, He Peilin, Zhang Juntao, Sun Moyuan, Liu Youwen. Hip arthroplasty versus proximal femoral nail antirotation for intertrochanteric fractures in older adults: a meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1452-1457. |
| [5] | Cai Qunbin, Zou Xia, Hu Jiantao, Chen Xinmin, Zheng Liqin, Huang Peizhen, Lin Ziling, Jiang Ziwei. Relationship between tip-apex distance and stability of intertrochanteric femoral fractures with proximal femoral anti-rotation nail: a finite element analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 831-836. |
| [6] | Liu Jiangfeng. Nano-hydroxyapatite/polyamide 66 composite filling combined with locking plate in the treatment of fibrous dysplasia of femoral bone [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(4): 542-547. |
| [7] | Nie Shaobo, Li Jiantao, Sun Jien, Zhao Zhe, Zhao Yanpeng, Zhang Licheng, Tang Peifu. Mechanical stability of medial support nail in treatment of severe osteoporotic intertrochanteric fracture [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(3): 329-333. |
| [8] | Yang Fengjiao, Wang Xiangbin, Hou Meijin, Yu Jiao, Li Zhenhui, Fu Shengxing, Lin Ziling, Liu Benke. Comparison of gait characteristics between young and elderly people under dual tasks using three-dimensional gait analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(3): 344-349. |
| [9] | Cheng Shigao, , Wang Wanchun, Jiang Dong, Li Tengfei, Li Xun, Ren Lian. Comparison of the standard and long-stem bone cement prosthesis replacement in the treatment of intertrochanteric fractures in elderly patients [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(3): 362-367. |
| [10] | Lü Jiaxing, Bai Leipeng, Yang Zhaoxin, Miao Yuesong, Jin Yu, Li Zhehong, Sun Guangpu, Xu Ying, Zhang Qingzhu. Evaluation of internal fixation with proximal femoral nail antirotation in elderly knee osteoarthritis patients with femoral intertrochanteric fractures [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(3): 391-396. |
| [11] | Xiang Feifan, Ye Junwu, Zhang Xihai, Ge Jianhua, Tang Lian, Yang Yunkang. Comparison of three different internal fixation methods in treatment of ipsilateral femoral neck and shaft fracture [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(3): 403-408. |
| [12] | Fan Yinuo, Guan Zhiying, Li Weifeng, Chen Lixin, Wei Qiushi, He Wei, Chen Zhenqiu. Research status and development trend of bibliometrics and visualization analysis in the assessment of femoroacetabular impingement [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(3): 414-419. |
| [13] | Zhu Yun, Chen Yu, Qiu Hao, Liu Dun, Jin Guorong, Chen Shimou, Weng Zheng. Finite element analysis for treatment of osteoporotic femoral fracture with far cortical locking screw [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(24): 3832-3837. |
| [14] | Lin Haishan, Mieralimu Muertizha, Li Peng, Ma Chao, Wang Li. Correlation between skeletal muscle fiber characteristics and bone mineral density in postmenopausal women with hip fractures [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(20): 3144-3149. |
| [15] | Wang Yan, Dong Benchao, Wang Ying, Sun Lei, Lu Bin, Bai Haohao, Tian Aixian, Ma Jianxiong, Ma Xinlong. Animal models of osteonecrosis of the femoral head: modeling methods and characteristics [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(2): 292-297. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||