Chinese Journal of Tissue Engineering Research ›› 2017, Vol. 21 ›› Issue (15): 2438-2443.doi: 10.3969/j.issn.2095-4344.2017.15.025
Previous Articles Next Articles
Osteoporotic hip fractures in the elderly: yesterday, today and tomorrow
Liang Yu-zhu1, Guo Hong-gang2
- 1Tianjin Medical University, Tianjin 300070, China; 2the General Hospital of Tianjin Medical University, Tianjin 300052, China
-
Online:2017-05-28Published:2017-06-07 -
About author:Liang Yu-zhu, Studying for master’s degree, Tianjin Medical University, Tianjin 300070, China; the General Hospital of Tianjin Medical University, Tianjin 300052, China
CLC Number:
Cite this article
Liang Yu-zhu, Guo Hong-gang. Osteoporotic hip fractures in the elderly: yesterday, today and tomorrow[J]. Chinese Journal of Tissue Engineering Research, 2017, 21(15): 2438-2443.
share this article
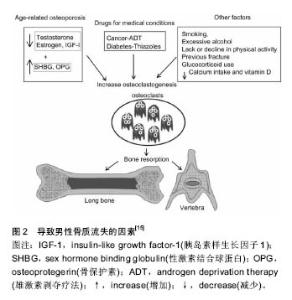
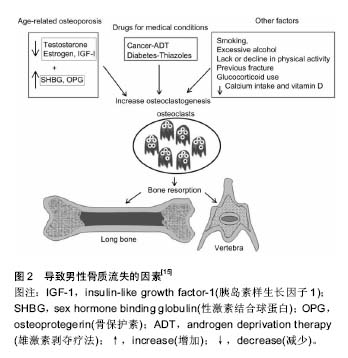
2.1 骨质疏松性髋部骨折的流行病学 随着全世界老年人口的增长,骨质疏松性骨折已成为老年人很常见的损伤。骨质疏松性骨折最严重的是髋部骨折(股骨颈骨折和股骨转子间骨折),它的发病率高,死亡率高,致残率高,严重的损害了人们的生活质量。根据最近几年全世界范围内对髋部骨折流行病学方面的调查研究,预估髋部骨折的发病率将由1990年的166万增至2050年的626万[1]。这些推断认为与年龄有关的髋部骨折的比例不会改变,髋部骨折的发病率在北美和欧洲处于下降趋势,而亚洲正面临着快速长的人口,在过去的30年里亚洲国家髋部骨折的发病率增长了两三倍。这势必造成全球性卫生保健费用的大幅度增加。亚洲拥有世界75%的人口,老年人口正在快速增长,亚洲老年人口的比例将从1995年的5.3%增长到2025年的9.3%,在发展中国家,总人口和老年人的预期寿命在下一个25年将会超过2倍[2]。目前,中国髋部骨折的发病率虽属于较低水平,但从髋部骨折的变动趋势来看,各国髋部骨折的发病率大多呈上升趋势,中国也不例外。夏韦伯等[3]对北京城区髋部骨折发生率的研究表明从1990至1992年和2002至2006年大于50岁与年龄有关的髋部骨折的比例在女性增长了2.76倍(95%可信区间2.68-2.84),在男性增长了1.61倍(95%可信区间1.56-1.66)。从2002至2006年大于50岁髋部骨折的比例在女性增长了58%,在男性增长了49%。王伟等[4]对中国杭州骨质疏松性髋部骨折流行病学研究发现2000至2005年间和2006至2010年间的骨质疏松性髋部骨折发病率依为119.1和137.73(1/10万);50岁以上骨质疏松性髋部骨折总发病率为58.7%。 2.2 骨质疏松性髋部骨折的相关危险因素 2.2.1 骨密度 先前的许多研究表明骨质疏松性骨折与低骨密度有关,在当代的临床实践中骨密度测量被认为是诊断骨质疏松和决定骨量丢失程度的金标准。但并不是所有的骨折都能通过患者骨密度的下降来解释,并且骨密度变化和骨折之间的相关性并没有建立起来。也有证据表明,骨密度仅占70%的骨骼强度,骨强度可以作为一种更好的标准来评估骨质疏松性骨折的风险[5]。可以通过对骨密度的测定来诊断骨质疏松和预测骨质疏松骨折,通过对测量值的研究采取相应预防措施,减少骨质疏松及骨质疏松性骨折的发生,并进行相应的治疗。骨密度测量获得的双能X射线吸收仪(DXA对)已被证明是一种有效的用来诊断骨质疏松症和评估脆弱性骨折风险的方法[6]。骨质疏松性骨折与骨密度有一定的相关性,许多研究表明,骨密度每下降1SD,骨质疏松性骨折的风险增加1.5-3.0倍。目前低骨密度被认为是骨折风险最重要的决定因素,但不能完全依靠骨密度测量来预测以及诊断,要把骨密度和其他因素结合起来综合考虑,如骨折病史,合并的一些慢性疾病史等。这样综合考虑才能更好的预测骨质疏松骨折的发生[7]。 2.2.2 股骨近端几何结构 在几项研究中,低骨密度被认为是预测髋部骨折最敏感的指标。然而,髋部骨折可以仅通过对股骨近端几何结构的测量来预测,而独立于骨密度的测量。许多关于横截面积(CSA),股骨颈宽度和髋轴长度(HAL)的研究已报道,根据种族、性别和年龄而显示出不同的结果。尽管独立于髋部骨密度的测量,大量的研究表明由于种族间髋部几何结构的差异,髋部骨折在亚洲的流行相比其他的种族较低。股骨近端几何结构参数的测量可以和骨密度的测量同时进行(使用DSA技术)。总之研究发现股骨颈宽度可以作为股骨近端几何结构的一个参数,而成为骨折独立的危险因素。此外,在目前的研究中发现,股骨近端几何结构对股骨颈骨折影响更大,而骨密度却对转子间骨折影响更多[8]。运用一些新的预测方法,比如骨密度结合股骨解剖结构比单纯用骨密度分析骨折危险性更好。研究发现颈干角增加1个标准差,女性髋部骨折危险性增加3.48倍。股骨近端几何结构对股骨颈骨折危险性预测有极其重要的作用,而颈干角是最好的预测参数。国内学者认为股骨近端骨密度和颈干角及股骨颈轴长可以提高老年妇女骨质疏松性髋部骨折的危险性预测;研究认为股骨上段骨皮质厚度对老年妇女髋部骨质疏松性骨折的发生有一定影响。但是就目前而言,在股骨近端几何结构与髋部骨折发生关系上观点尚不一致,需要进一步的深入研究[9]。 2.2.3 跌倒扭伤 老年人跌倒是一个主要的公共健康问题,大约每年1/3的65岁及以上的成年人和1/10的跌倒患者需要入院治疗。跌倒导致的相关住院治疗在美国和其他地方一直呈上升趋势。尽管在过去的10年里与跌倒有关的损伤类型一直在持续发展[10]。老年人是最久坐不动的一部分人,在英国65-74岁之间的老年人有57%的男性和52%的女性会参加日常的体育活动,然而这一比例在75-84岁之间会下降到43%(男性)和21%(女性)。在英国髋部骨折的发生率是86 000/年,95%是由跌倒引起的[11]。跌倒是65岁及以上的人群中导致致命和非致命损伤的主要原因,它的发病率高,影响深远,住院费用高,给卫生保健系统带来很大的负担。多达20%的跌倒会导致严重的损伤,可能需要长期的医疗护理包括住院治疗和康复训练[12]。 多数学者认为,跌倒扭伤是髋部骨折的第一位原因,而骨折的内在原因主要是骨质疏松。引起骨质疏松的原因很多,主要有:①老年人成骨细胞功能下降;②甲状旁腺激素分泌增加;③钙吸收减少;④降钙素水平低等因素。另外还与老年人活动量少,阳光与维生素D的合成有关。妇女绝经后雌激素水平下降导致钙丢失增加等因素,使股骨上段乃至全身骨质均有不同程度的疏松,轻微的外力就可导致骨折[13]。骨质疏松性骨折的危险因素还涉及到其他内容,如性别、种族、绝经年龄、吸烟、过度饮酒、缺乏运动、药物影响(如干扰代谢的药物、免疫抑制剂、抗凝药、抗抑郁药、安眠药等)和许多疾病及不良的生活方式等等[14-15]。见图2。 "

2.3 骨质疏松性髋部骨折的预防 一项对全球主要地区50岁以上人群中骨质疏松性骨折流行病学调查结果显示:2000年全球骨质疏松骨折共895.9万例,其中髋部骨折162.7万例,占18.2%。男性髋部骨折占总骨折的14%,女性髋部骨折占总骨折的21%,女性髋部骨折发生率是男性的2.3倍。与1990年相比,2050年全球女性髋部骨折发生率预计至少增加240%,尤其在亚洲人群发生率会明显增加。因此各国政府对髋部骨折的预防工作刻不容缓。骨质疏松的初级预防是尚无骨质疏松但有骨质疏松危险因素者,其目的是防止或延缓其进展,避免发生第一次骨折。二级预防是已有骨质疏松症,T值≤-2.5,或以发生过脆性骨折的患者,目的是避免再次发生骨折。许多学者认为骨质疏松是老年髋部骨折的主要原因[16],应尽早开始抗骨质疏松的药物治疗,定期监测骨密度,根据骨密度调整用药方案。合理使用钙剂,钙吸收主要在肠道,故钙剂补充以口服效佳。活性维生素D3能够促进骨形成和骨矿化,增加骨量,降低再骨折的风险。双膦酸盐可提高腰椎和髋部骨密度,降低骨折风险及骨折后患者死亡率。 自我预防措施有:戒烟限酒,减少碳酸饮料和咖啡因的摄入,改善饮食(增加牛奶、豆制品、海产品的摄入),适度控制体质量,坚持日常适度肌力锻炼及全身平衡性与协调性锻炼,适当户外活动,增加日照,采取防止跌倒(注意浴室、地面、台阶的行走)的各种措施。 2.4 骨质疏松性髋部骨折的手术治疗 根据骨折部位与关节囊的关系,髋部骨折可分为囊内骨折和囊外骨折,囊内骨折包括股骨颈头下骨折和经颈型骨折,囊外骨折包括股骨颈基底骨折、转子间骨折和转子下骨折。对于老年患者的手术因尽量采用微创的方法,避免术中出血过多和术后并发症发生的可能,对于固定器材的选择和使用则成为骨科医师面临的主要问题[17]。 2.4.1 股骨转子间骨折 转子间骨折不宜保守治疗,老年患者保守治疗致残率和病死率很高,手术治疗可降低致残率和病死率,缩短住院时间,有助于康复锻炼。除合并内科禁忌证的所有股骨转子间骨折患者均应行手术治疗。手术内固定有利于患者的早期活动和负重,可减少死亡率和髋内翻畸形发生率。外固定架固定适用于年老体弱,有严重心、肺疾患,不能耐受手术者。对于60岁以上的老年人,移位明显,愈合有困难者可采用人工股骨头置换[18]。 滑动髋螺钉(sliding hip screw,SHS)固定:滑动髋螺钉的原理是通过螺钉的滑动加压作用使骨折断端保持稳定,临床常用的有动力髋螺钉(dynamic hip screw,DHS)和动力髁螺钉(dynamic condylar screw,DCS)。动力髋螺钉的螺钉特点是粗大,尖端平头,螺纹深、稀,在松质骨内有较强的把持力,对骨断面有加压作用,是治疗稳定性股骨转子间骨折的方法之一。动力髁螺钉适用于反转子间骨折,即骨折线与转子间线垂直的骨折,因此固定更加牢靠,能够对抗较大的剪切力[19]。髓外固定具有手术操作简单、术中出血量少等优点,适用于稳定性股骨转子间骨折,因其固定作用较强,稳定性骨折固定术后两周即可负重[20]。 股骨近端髓内钉(重建钉和Gamma钉):髓内固定较钉板系统力臂短,力学性能好,控制旋转较好。股骨近端髓内钉(proximal femoral nail,PFN)增强了骨折端的抗旋、抗拉、抗压能力,而且有效减少了拉力螺钉对股骨头的切出力和主钉远端的应力集中,能够防止骨折端骨质吸收、拉力螺钉切出股骨头等并发症[18]。如果患者骨折无移位及复位后较为稳定的骨质疏松性股骨转子间骨折,可首选股骨近端髓内钉。股骨近端防旋髓内钉 (proximal femoral nail antirotation,PFNA)股骨颈钉采用螺旋刀片直接打入,对股骨颈头有较好的把持力,适用于各种类型的转子间骨折,尤其适用于老年骨质疏松患者。Mereddy等[21]认为,股骨近端防旋髓内钉的螺旋刀片技术是其主要优势,术中置入螺旋刀片的同时压紧松质骨,可以增大螺钉与骨质的接触面积,适用于骨质疏松性及不稳定性股骨转子间骨折患者。皮肤及软组织切口小,在X射线诱导下完成。 除依据医生操作技术的熟练程度外,应根据股骨转子间骨折的类型、骨折粉碎程度、骨质疏松严重程度及年龄等方面综合分析来选择上述两种不同的内固定方式,可提高手术的成功率,尽早恢复患者髋关节功能。 外固定架固定即将骨圆针穿过远离骨折处的骨骼,利用夹头和钢管装成的外固定器固定,利用夹头在钢管上的移动和旋转来矫正骨折的移位。外固定架固定具有固定可靠、便于处理伤口、不限制关节活动、可早期功能锻练等优点,尤其适用于开放性骨折和闭合性骨折伴广泛软组织损伤者,缺点是容易引起针孔和针道的感染[18]。 人工股骨头置换:人工股骨头置换术是治疗高龄股骨转子间骨折的一种较为理想的方法,但应该严格掌握其手术适应证:①骨折移位较大的高龄患者;②适用于老年合并内科疾病但全身情况能耐受手术治疗,手术有利于患者早期活动,避免长期卧床引起的严重全身并发症;③骨质疏松很明显,内固定难以有效固定;④预期寿命在10年以内的患者[18,20]。人工股骨头置换简单、有效,能够迅速恢复髋关节的功能。 2.4.2 股骨颈骨折 股骨颈骨折应根据患者的年龄及骨折特点和类型,来选择不同的治疗方式。对于无移位型股骨颈骨折,可将患肢置于轻度外展位牵引治疗。但对于移位型且长期卧床易发生并发症的患者,近来多主张尽快内固定以利于患者早期活动。 内固定治疗:股骨颈骨折的最佳治疗方法是手法复位内固定,只要有满意复位,大多数内固定方法均可获得80%-90%的愈合率,内固定能使骨折达到稳定固定,有利于愈合,便于护理,利于患者早期离床活动以减少全身的并发症。虽有20%-40%发生股骨头坏死的可能,但也有1/3的患者可以进行人工关节置换的手术治疗[20]。常用的内固定方法有:①空心加压螺钉内固定:一般借助C形臂X射线机或加用导航设备,通过导向器准确置入三根螺钉,呈倒三角排列固定。②滑动式钉板系统:该装置借助加压螺钉和接骨板套筒衔接,其加压螺钉固定股骨颈骨折,接骨板与相应股骨干近侧固定,防止髋内翻。 人工股骨头置换:主要针对高龄患者,或者手术耐受较差,无法接受二次手术患者。人工股骨头置换术手术操作相对简单,创伤小,手术风险小,术中出血量少,术后髋关节功能恢复比较好,不容易脱位,能够满足生存期生活质量的要求[20]。人工股骨头置换具有关节活动好,下床早的优点。但并发症不少,主要有4种:感染、脱位、松动和假体柄折断,处理上较困难。所以,虽然这仅为人工半关节置换,仍应严格掌握手术适应证。 人工全髋关节置换:对于年龄介于65-75岁之间,患者健康状态良好,预期生存期在10年以上的宜行人工全髋关节置换术。人工髋关节使用的假体根据固定方式的不同目前主要分为两类,生物型和骨水泥型。生物型人工假体不需要使用骨水泥,一般适用于骨质良好的患者[20,22]。Gao等[23]的回顾性研究发现,髋关节置换术可有效减缓术后疼痛,降低术后死亡率。骨水泥的学名叫甲基丙烯酸甲酯,在人工关节置换手术当中作为一种黏合剂使用,仅对于严重骨质疏松的患者,需要骨水泥的黏合作用固定人工关节,使其达到满意的稳定性。有研究表明,在治疗老年股骨颈骨折时采用生物型人工假体较骨水泥型人工假体疗效好、死亡率低[24-25]。 一般全髋关节置换比人工股骨头置换的效果好,如果患者的身体条件允许,是建议做全髋关节置换的,当然,全髋关节置换的技术要求要比股骨头置换术高许多,因此其手术适用于身体健康状况较好、合并内科基础疾病少、术前综合评分较高的患者[26]。 对于老年人股骨颈骨折的治疗,到底是选择人工股骨头置换还是全髋关节置换,这需要综合考虑患者的年龄、身体情况及活动量等因素。人工股骨头置换术手术创伤小,人工关节使用寿命短,所以适合于预期寿命有限,身体状况差及活动量小的患者;预期寿命长,身体状况良好及活动量大的患者则需要选择全髋关节置换。 2.5 骨质疏松性髋部骨折的药物治疗 2.5.1 钙及维生素D类 钙和维生素D的营养补充能够增加钙的吸收,是很常用的对于骨质疏松的治疗。钙和维生素D的单一疗法能够减少髋部骨折。对于中年男性(平均年龄53),一氟磷酸和钙的间断使用能够增加骨密度,减少椎体骨折的风险。不考虑种族因素,钙和维生素D的补充能够帮助骨生长,降低甲亢风险和提高肌肉力量,功能和平衡。 2.5.2 雌激素类 选择性雌激素受体调节剂与雌激素受体结合,对骨产生雌激素样的生长活动。雷洛昔芬已被证明能增加骨密度,减少尿和循环中骨吸收标记。然而,这些药剂的使用对于前列腺癌患者有限制。雌激素类对骨的正常生长及骨质的维持有重要生理功能和药理作用,是目前防治绝经后骨质疏松的首选药之一。 2.5.3 降钙素 另一种调节循环钙的激素,这种激素对于破骨细胞有强大的抑制作用。大部分地区主要使用鲑鱼降钙素(密钙息)注射剂和鼻喷剂,该类药品多需注射用药,使用不便;鼻喷剂价格不菲,故多限于特殊需要或重症患者。 2.5.4 双膦酸盐 阿仑膦酸钠能够在脊椎和股骨颈水平上改善皮质醇增多症和性腺发育不良患者的骨密度,能够明显减少脊椎骨折的发病率。其他的膦酸盐类药物如利塞膦酸盐,伊班膦酸盐等也是治疗骨质疏松的药物选择。膦酸盐治疗已被证明是有效的治疗患者骨质疏松的药物,但它们的使用有一定的局限性。许多患者有耐受性,每一种膦酸盐类药物对剂量有非常严格和具体指导方针。双膦酸盐类药物具有抑制破骨细胞活性和增高骨密度的特点,能够有效降低骨质疏松患者发生骨折的风险,同时又具备较好的用药安全性,是临床上应用最广泛的抗骨质疏松类药物[15,27]。"

| [1] Wang J, Wang Y, Liu W, et al.Hip fractures in Hefei, China: the Hefei osteoporosis project. J Bone Miner Metab. 2014; 32(2):206-214.[2] Mithal A,Kaur P.Osteoporosis in Asia: A Call to Action. Curr Osteoporos Rep. 2012;10(4):245-247.[3] Xia W, He S, Xu L, et al. Rapidly increasing rates of hip fracture in Beijing, China. J Bone Miner Res. 2012;27(1): 125-129.[4] 王伟,李春雯,史晓林.中国杭州骨质疏松性髋部骨折的流行病学研究[J].中国中医骨伤科杂志,2013,21(5):15-17.[5] Fei Q, Lin J, Yang Y, et al. Validation of three tools for identifying painful new osteoporotic vertebral fractures in older Chinese men: bone mineral density, Osteoporosis Self-Assessment Tool for Asians, and fracture risk assessment tool. Clin Interv Aging. 2016;11:461-469.[6] Zhang Z, Ho S C, Chen Z, et al. Reference values of bone mineral density and prevalence of osteoporosis in Chinese adults. Osteoporos Int.2014;25(2):497-507.[7] 渝煦,魏庆中,熊启良,等.骨质疏松性骨折与骨密度关系的研究进展[J].中国骨质疏松杂志,2014, 20(2):219-224.[8] Han J, Hahn MH. Proximal Femoral Geometry as Fracture Risk Factor in Female Patients with Osteoporotic Hip Fracture. J Bone Metab.2016;23(3):175.[9] 栗平,王长海,王兴国.内蒙古地区蒙古族、汉族健康人群股骨近端骨密度及股骨近端相关几何力学参数的研究[J].中国骨质疏松杂志,2014,20(10): 1192-1196.[10] Harvey L,Mitchell R, Brodaty H, et al.Differing trends in fall-related fracture and non-fracture injuries in older people with and without dementia. Arch Gerontol Geriatr.2016;67: 61-67.[11] Gawler S, Skelton D A, Dinan-Young S, et al. Reducing falls among older people in general practice: The ProAct65+ exercise intervention trial. Arch Gerontol Geriatr.2016;67: 46-54.[12] Burns ER, Stevens JA, Lee R.The direct costs of fatal and non-fatal falls among older adults — United States. J Safety Res.2016;58:99-103.[13] 吴志成,李晓东,马志新,等.老年髋部骨折流行病学及相关问题的研究现状[J].内蒙古医学院学报,2005,27(6):64-67.[14] 尤春芳,须惠玉,刘哲军.引起老年人髋部骨折跌倒的研究进展[J]. 解放军护理杂志,2010,27(5):352-355.[15] Banu J. Causes, consequences, and treatment of osteoporosis in men. Drug Des Devel Ther.2013;(7):849-860.[16] 曹虹,赵岳,毕辰琰,等.对老年髋部骨折病人进行骨质疏松二级预防的效果评价[J]. 护理研究,2014,28(10):1229-1231.[17] 唐佩福. 骨质疏松症与老年髋部骨折[J]. 中华老年多器官疾病杂志,2006,5(4):248-251.[18] 张彬,蔡运火,王芝龙,等. 股骨转子间骨折的手术治疗进展[J].中医正骨,2013,10(3):946-947.[19] 杨士勇.股骨粗隆间骨折分型与治疗[J].淮海医药, 2011,29(3): 277-279.[20] 黄公怡. 骨质疏松性骨折及治疗原则[J]. 国外医学内分泌学分册,2003,223(2):111-113.[21] Mereddy P, Kamath S, Ramakrishnan M, et al.The AO/ASIF proximal femoral nail antirotation (PFNA): A new design for the treatment of unstable proximal femoral fractures. Injury. 2009;40(4):428-432.[22] 李涛,阿不来提,王小健.成人股骨颈骨折的治疗进展[J].中国继续医学教育,2016,(1): 72-73.[23] Gao H, Liu Z, Xing D, et al. Which is the Best Alternative for Displaced Femoral Neck Fractures in the Elderly?: A Meta-Analysis. Clin Orthop Relat Res. 2012;470(6): 1782-1791.[24] Langslet E,Frihagen F,Opland V,et al.Cemented versus Uncemented Hemiarthroplasty for Displaced Femoral Neck Fractures: 5-year Followup of a Randomized Trial. Clin Orthop Relat Res.2014;472(4):1291-1299.[25] Middleton RG, Uzoigwe CE, Young PS, et al. Peri-operative mortality after hemiarthroplasty for fracture of the hip. Bone Joint J.2014;96B(9):1185-1191.[26] 刘向春,李春根,叶超,等.人工股骨头置换术与全髋关节置换术治疗骨质疏松性股骨颈骨折的临床效果[J].中国医药导报, 2016, (15):100-103.[27] 张宇,张德宝,杨晓笛,等. 双膦酸盐在髋部骨折治疗中的若干问题[J].中华临床医师杂志:电子版,2015,9(4):678-683. |
| [1] | Yao Xiaoling, Peng Jiancheng, Xu Yuerong, Yang Zhidong, Zhang Shuncong. Variable-angle zero-notch anterior interbody fusion system in the treatment of cervical spondylotic myelopathy: 30-month follow-up [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(9): 1377-1382. |
| [2] | Jiang Huanchang, Zhang Zhaofei, Liang De, Jiang Xiaobing, Yang Xiaodong, Liu Zhixiang. Comparison of advantages between unilateral multidirectional curved and straight vertebroplasty in the treatment of thoracolumbar osteoporotic vertebral compression fracture [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(9): 1407-1411. |
| [3] | Zhuang Zhikun, Wu Rongkai, Lin Hanghui, Gong Zhibing, Zhang Qianjin, Wei Qiushi, Zhang Qingwen, Wu Zhaoke. Application of stable and enhanced lined hip joint system in total hip arthroplasty in elderly patients with femoral neck fractures complicated with hemiplegia [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(9): 1429-1433. |
| [4] | Zhu Chan, Han Xuke, Yao Chengjiao, Zhou Qian, Zhang Qiang, Chen Qiu. Human salivary components and osteoporosis/osteopenia [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(9): 1439-1444. |
| [5] | Li Wei, Zhu Hanmin, Wang Xin, Gao Xue, Cui Jing, Liu Yuxin, Huang Shuming. Effect of Zuogui Wan on bone morphogenetic protein 2 signaling pathway in ovariectomized osteoporosis mice [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(8): 1173-1179. |
| [6] | Xiao Hao, Liu Jing, Zhou Jun. Research progress of pulsed electromagnetic field in the treatment of postmenopausal osteoporosis [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(8): 1266-1271. |
| [7] | Gao Yujin, Peng Shuanglin, Ma Zhichao, Lu Shi, Cao Huayue, Wang Lang, Xiao Jingang. Osteogenic ability of adipose stem cells in diabetic osteoporosis mice [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(7): 999-1004. |
| [8] | Zhang Jinglin, Leng Min, Zhu Boheng, Wang Hong. Mechanism and application of stem cell-derived exosomes in promoting diabetic wound healing [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(7): 1113-1118. |
| [9] | An Weizheng, He Xiao, Ren Shuai, Liu Jianyu. Potential of muscle-derived stem cells in peripheral nerve regeneration [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(7): 1130-1136. |
| [10] | Peng Kun. Improvement of the treatment effect of osteoporotic fractures: research status and strategy analysis [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(6): 980-984. |
| [11] | Shen Song, Xu Bin. Diffuse distribution of bone cement in percutaneous vertebroplasty reduces the incidence of refracture of adjacent vertebral bodies [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 499-503. |
| [12] | He Yunying, Li Lingjie, Zhang Shuqi, Li Yuzhou, Yang Sheng, Ji Ping. Method of constructing cell spheroids based on agarose and polyacrylic molds [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 553-559. |
| [13] | He Guanyu, Xu Baoshan, Du Lilong, Zhang Tongxing, Huo Zhenxin, Shen Li. Biomimetic orientated microchannel annulus fibrosus scaffold constructed by silk fibroin [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 560-566. |
| [14] | Chen Xiaoxu, Luo Yaxin, Bi Haoran, Yang Kun. Preparation and application of acellular scaffold in tissue engineering and regenerative medicine [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 591-596. |
| [15] | Kang Kunlong, Wang Xintao. Research hotspot of biological scaffold materials promoting osteogenic differentiation of bone marrow mesenchymal stem cells [J]. Chinese Journal of Tissue Engineering Research, 2022, 26(4): 597-603. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||