Chinese Journal of Tissue Engineering Research ›› 2026, Vol. 30 ›› Issue (17): 4407-4416.doi: 10.12307/2026.333
Previous Articles Next Articles
The basic theory, methods, and applications of proprioceptive neuromuscular facilitation
Zhao Qiang, Zhou Yuehui, Dong Hong, Mao Anheng, Wang Longteng, Jiang Mingfei
- School of Sports Science, Qufu Normal University, Qufu 273165, Shandong Province, China
-
Received:2025-06-20Accepted:2025-07-27Online:2026-06-18Published:2025-12-02 -
Contact:Zhou Yuehui, PhD, Associate professor, School of Sports Science, Qufu Normal University, Qufu 273165, Shandong Province, China -
About author:Zhao Qiang, MS candidate, School of Sports Science, Qufu Normal University, Qufu 273165, Shandong Province, China -
Supported by:Shandong Province Social Science Planning Research Project, No. 23CTYJ05 (to ZYH)
CLC Number:
Cite this article
Zhao Qiang, Zhou Yuehui, Dong Hong, Mao Anheng, Wang Longteng, Jiang Mingfei. The basic theory, methods, and applications of proprioceptive neuromuscular facilitation[J]. Chinese Journal of Tissue Engineering Research, 2026, 30(17): 4407-4416.
share this article
Add to citation manager EndNote|Reference Manager|ProCite|BibTeX|RefWorks
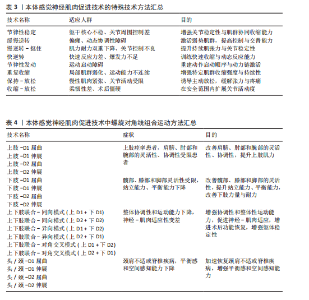
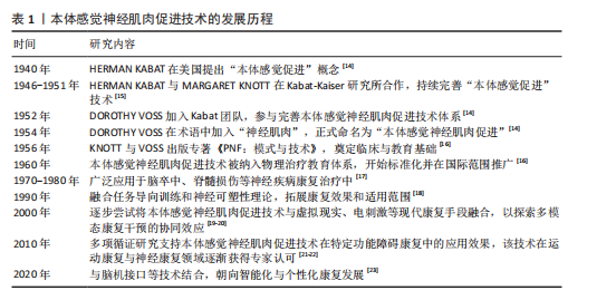
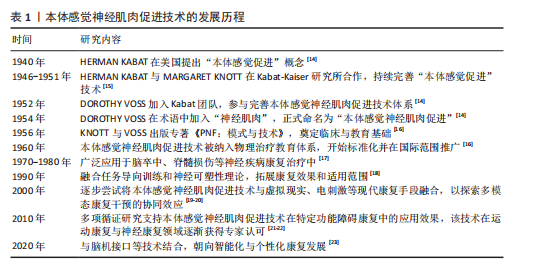
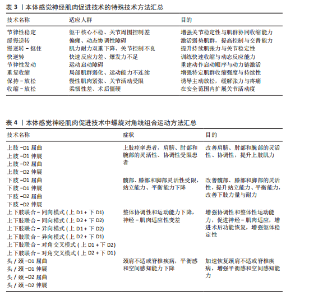
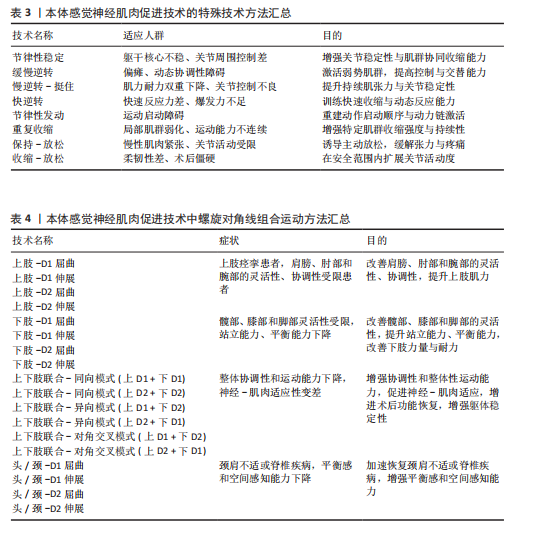
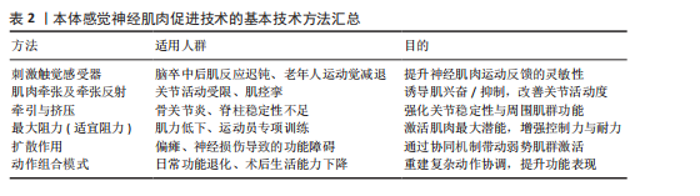
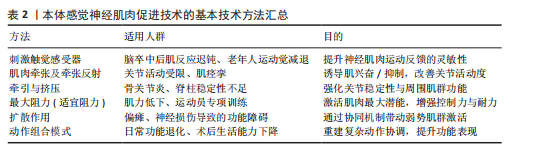
2.2.2 本体感觉神经肌肉促进技术的特殊技术方法 特殊技术是在基本技术基础上发展出的定向强化方法,具有更高的针对性和功能干预深度,此类技术通常根据患者的具体损伤部位、功能障碍类型与康复目标进行策略化组合干预[31]。表3总结了本体感觉神经肌肉促进技术的特殊技术方法、适应人群和目的[33]。本体感觉神经肌肉促进特殊技术在实际应用中既可单独使用也常结合基本技术组成复合干预方案,如“节律性稳定”对中轴稳定性训练效果显著,广泛用于平衡功能恢复;“快逆转”常用于运动员或需要重建爆发力的患者。应特别注意,特殊技术通常对患者配合度与主动参与能力要求更高,训练节奏与强度需由专业康复师根据具体评估进行动态调整。 2.2.3 螺旋对角线组合运动模式 本体感觉神经肌肉促进技术具备3种运动成分,即屈曲或伸展、内收或外展、内旋或外旋,由这三者产生一条斜向动作线,即对角线和螺旋运动模式[32]。螺旋对角线模式灵活地结合了基本技术和特殊技术,促进患者恢复协调性、力量和灵活性,以实现推动整体运动功能提升[34],其按运动模式发生部位可分为上肢模式、下肢模式、上下肢结合模式以及头、颈和躯干的对角线式。 表4系统总结了本体感觉神经肌肉促进技术在上肢、下肢、上下肢联合以及头颈躯干的螺旋对角线运动模式。在上肢模式中,上肢抬高超过头部的动作被称为屈曲模式;反之则为伸展式,包括D1与D2的屈曲与伸展4种基本形式[34],可通过多关节协同激活肩、肘、腕部肌群,提升上肢的柔韧性、协调性与肌力,特别适用于上肢痉挛或功能受限的患者。例如,D1屈曲有助于恢复抓握功能,D2屈曲提升上肢稳定性,而D1、D2伸展则有助于改善后伸动作与背部肌群控制。然而,该训练对患者的主动参与能力有一定要求,对于肌力极弱或严重神经损伤的患者,早期训练可能较为困难[35-36]。"
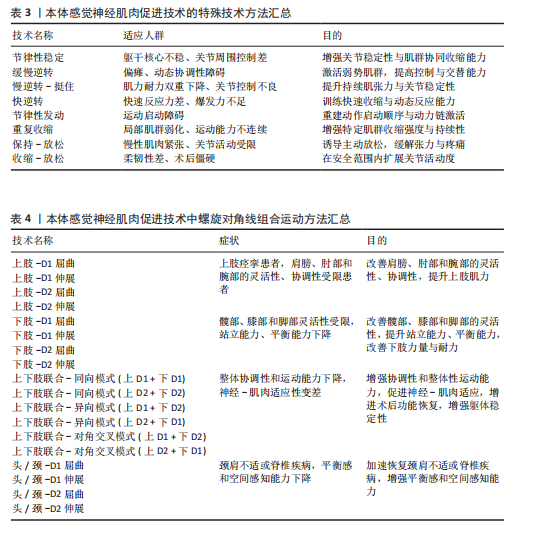
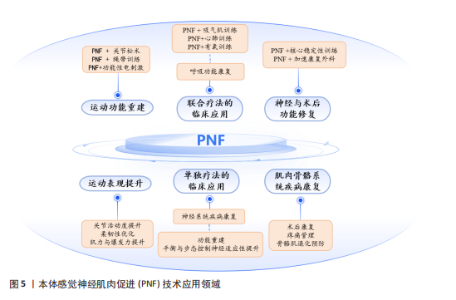
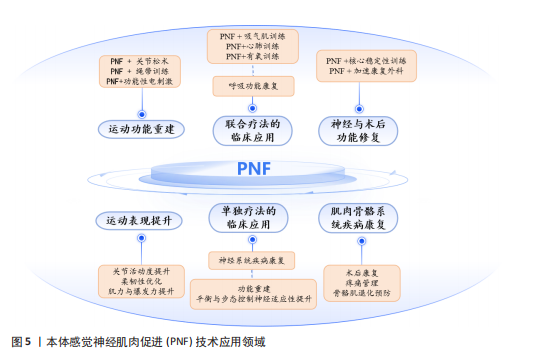
下肢模式模拟自然步态,通过D1与D2四种模式促进髋、膝、踝等关节协同发力,增强下肢的灵活性、稳定性、平衡性与耐力,该模式尤其适合于步态不稳、肌力薄弱及平衡功能受损的患者,有助于减少跌倒风险,提升独立行走能力[37-40]。 上下肢联合模式通过同向、异向及对角交叉的组合方式激活上下肢肌群,增强协调性与核心稳定性,促进神经-肌肉适应,适用于神经损伤、术后康复及姿势控制障碍者。其中,对角交叉模式能有效模拟自然步态,提升功能独立性。然而,这些训练模式对全身控制要求较高,神经损伤严重或肌力较弱的患者初期可能难以适应,并且需康复师精准指导,以防代偿运动影响效果,因此需要精准控制训练强度和节奏,并结合步态分析、肌电图反馈及平衡训练系统优化效果[41-42]。 头颈与躯干模式以螺旋对角线运动改善颈肩功能、脊柱稳定及姿势控制,适用于颈肩不适、脊柱疾病和平衡感下降的患者。D1、D2屈伸可分别强化颈部平衡、灵活性、核心稳定性与姿势控制,改善空间感知能力,促进整体功能恢复。然而,该训练对患者的主动控制能力及康复师的指导要求较高,肌力较弱或姿势不稳者初期可能难以适应,并且训练强度过大会引发颈部不适或疲劳,需要个性化调整训练[43-44]。 综上所述,本体感觉神经肌肉促进技术通过基本技术、特殊技术以及螺旋对角线组合运动模式的结合,为患者提供了一种全方位的康复治疗方案,这些技术不仅帮助恢复肌肉力量、协调性和运动控制,还可改善患者生活质量和运动能力。在本体感觉神经肌肉促进技术治疗过程中,治疗师可以根据患者具体症状和病理状态选择不同技术,制定个性化治疗方案,以最大程度地促进患者康复。 2.3 本体感觉神经肌肉促进术的应用 2.3.1 联合疗法的临床应用 运动功能重建:本体感觉神经肌肉促进技术与关节松动、绳带训练等结合显著改善膝骨关节炎患者及脑卒中患者的肌力及平衡功能。例如,本体感觉神经肌肉促进技术联合关节松动训练对膝关节功能和肌力的改善效果优于单独使用其中一种疗法[45]。绳带辅助本体感觉神经肌肉促进技术则通过弹性阻力强化运动控制,促进脑卒中偏瘫患者上肢功能恢复[46]。此外,本体感觉神经肌肉促进技术与功能性电刺激结合能改善慢性脑卒中患者的步态对称性及站立平衡[47]。这种多模式康复训练不仅强化了神经肌肉调控能力,亦为多模式运动功能重建提供了更具针对性的干预策略。 呼吸功能康复:本体感觉神经肌肉促进技术联合阈值吸气肌训练可有效强化亚急性脑卒中患者的吸气功能,提升运动耐力、缓解呼吸困难症状、加速呼吸功能的恢复[48],作用机制主要通过激活肋间肌与膈肌的本体感受器优化呼吸肌的协同收缩模式,促进更高效的呼吸调节。心肺训练与呼吸肌本体感觉神经肌肉促进技术相结合可以改善脑卒中后患者的生活质量、心肺功能和步态参数[49],还适用于慢性阻塞性肺病老年患者,通过“本体感觉神经肌肉促进伸展运动+有氧”训练可减轻慢性阻塞性肺病患者的呼吸困难并改善一些肺功能指标[50]。该综合干预模式不仅可显著改善肺功能,还有效提升患者的运动能力,为神经康复过程提供了坚实的功能基础。 神经与术后功能康复:本体感觉神经肌肉促进技术联合肌内效贴能够刺激中枢和外周神经系统,激活感觉与运动神经元以实现强化肌肉收缩,改善运动控制,并有效缓解上肢痉挛[51]。在围髋关节置换术的康复过程中,加速康复外科与本体感觉神经肌肉促进技术相结合可显著缩短术后首次下床及住院时间,加速髋关节功能恢复,同时降低术后并发症的发生率[52]。此外,本体感觉神经肌肉促进技术也已用于腰椎术后患者中,与核心稳定性训练结合应用可提高腰背肌力量与躯干控制能力,有助于防止术后腰椎不稳复发[53]。这种多模式康复策略不仅优化了术后恢复进程,亦为患者提供了更加高效、安全的康复方案。 2.3.2 单独疗法的临床应用 (1)运动表现提升:关节活动度、柔韧性、肌力与协调性优化。本体感觉神经肌肉促进技术被广泛应用于康复治疗、运动训练和柔韧性提升等领域,具有显著效果。本体感觉神经肌肉促进技术的核心作用主要体现在提升关节活动度、强化肌肉力量以及改善运动协调性方面。通过激活神经肌肉反射机制,本体感觉神经肌肉促进技术拉伸能够促进目标肌肉的收缩与放松,有效提升肌肉的柔韧性和耐力,减轻肌肉紧张与疲劳感[54]。与传统静态拉伸相比,本体感觉神经肌肉促进技术拉伸能够更有效地扩大关节活动范围,显著提升运动表现[55],并在肩部疾病术后康复中促进患者减轻疼痛、改善功能活动度[56]。此外,本体感觉神经肌肉促进技术通过募集更多的运动单位强化神经肌肉的协同作用,进而提升肌肉力量和爆发力。例如,短跑运动员在进行本体感觉神经肌肉促进技术后肌肉力量显著强化,为期8周的本体感觉神经肌肉促进技术拉伸计划同样能够提升肌肉力量输出和耐力,进一步优化运动表现[57]。本体感觉神经肌肉促进技术拉伸还能够激活神经系统,改善神经肌肉的协调性和控制力,尤其适用于需要爆发力和高强度运动项目,例如,游泳运动员在接受本体感觉神经肌肉促进干预后腿部灵活性和协调性有了显著提升[58];14-17岁青少年五人制足球运动员接受本体感觉神经肌肉促进拉伸训练后,30 m短跑成绩、垂直跳跃高度和核心力量测试均有显著提升[59]。 总的来说,本体感觉神经肌肉促进技术通过生物力学和神经肌肉反射机制的结合,不仅有效提升运动表现,还能加速康复过程、改善运动员的整体运动功能。 (2)神经系统疾病康复:功能重建与神经适应性提升。本体感觉神经肌肉促进技术在神经系统疾病康复中具有重要作用,主要表现在肢体运动功能重建、平衡与步态控制改善以及神经元激活和神经功能恢复等方面。本体感觉神经肌肉促进技术通过促进患者(尤其是脑卒中偏瘫患者)的主动运动能力显著强化了躯干控制和上肢功能,帮助患者恢复肢体运动功能[60-61]。 本体感觉神经肌肉促进技术不仅能有效恢复脑卒中偏瘫患者的神经功能和上肢运动功能,还能提升患者手部功能,实现提升日常活动的独立性[62]。此外,本体感觉神经肌肉促进技术在平衡与步态康复方面同样表现出显著效果,尤其是对脑卒中发作6个月后患者,本体感觉神经肌肉促进技术能强化患者的平衡能力。早期接受本体感觉神经肌肉促进技术坐位躯干训练的脑卒中患者,平衡能力、躯干控制和步行稳定性均得到了改善,提升了自理能力[63-64]。本体感觉神经肌肉促进技术还能够减少肌肉痉挛,改善脑卒中后患者的下肢功能和步态速度,对帕金森患者的运动功能恢复亦有积极作用,能够通过激活神经肌群系统促进运动控制的改善,帮助患者恢复独立行走能力,减轻因肌肉僵硬和运动迟缓带来的症状[65-66]。 从神经功能恢复的角度来看,本体感觉神经肌肉促进技术的深层次价值在于促进神经可塑性。通过反复的功能性动作训练,本体感觉神经肌肉促进技术能够激活神经网络强化中枢神经与周围神经的协同作用,实现促进运动功能的恢复。例如,在接受本体感觉神经肌肉促进技术后,脑卒中患者上肢功能得到了显著改善[67],反复动作诱导感觉运动皮质重建,通过频繁激活本体感受器反馈机制实现脊髓及脑神经环路的功能恢复[68]。总之,本体感觉神经肌肉促进技术通过多维度干预有效促进了神经系统疾病患者的康复,尤其是在改善肢体运动功能、平衡与步态控制以及神经功能恢复方面展现了显著治疗效果。 (3)肌肉骨骼系统疾病:术后康复、疼痛管理与骨骼肌退化预防。本体感觉神经肌肉促进技术在疼痛管理和骨骼肌退化治疗中具有显著康复价值。4周本体感觉神经肌肉促进技术能够在常规康复治疗基础上显著缓解慢性非特异性腰痛患者的疼痛症状[69]。针对肩周炎患者,本体感觉神经肌肉促进技术不仅能增加肩关节活动范围,还能减轻肩部疼痛、改善肩关节功能,进而提升患者的运动能力[70]。此外,本体感觉神经肌肉促进技术在减轻疼痛和改善功能障碍方面的效果也优于核心稳定性训练[71]。 在骨骼肌退化治疗方面,本体感觉神经肌肉促进技术的核心目标是强化因衰老导致的肌力衰退和平衡能力下降,同时降低跌倒风险。经过6个月的本体感觉神经肌肉促进训练,老年人Berg平衡量表评分显著提升,起立-行走测试测试时间缩短,并且30 s椅子坐站测试的重复次数增加,这表明本体感觉神经肌肉技术促进技术能有效提升老年人的平衡能力和下肢力量[72]。本体感觉神经肌肉促进技术干预显著提高了高跌倒风险的老年人的平衡功能和肌肉健康,具有降低跌倒风险和改善生活质量的潜力[73]。对于已出现肌肉退化的老年患者,本体感觉神经肌肉促进技术通过抗阻训练强化受损肌肉的力量和控制能力。此外,本体感觉神经肌肉促进技术在重症监护后获得性衰弱患者的康复中亦表现出良好效果,能够促进肢体运动功能和肌力恢复,帮助患者更快恢复自主呼吸功能,从而缩短依赖呼吸机的时间、缩短住院周期[74]。本体感觉神经肌肉促进技术在疼痛管理和骨骼肌退化治疗中展现了显著效果,尤其在提升老年人平衡能力、下肢力量和加速康复方面具有广泛应用。 综上所述,本体感觉神经肌肉促进技术在多个临床领域展现了广泛的应用价值。通过与运动训练、神经康复、术后恢复以及肌肉骨骼疾病的结合,本体感觉神经肌肉促进技术能够有效促进运动功能重建、强化肌肉力量、改善神经功能和控制力,并在疼痛管理、术后康复和神经系统疾病治疗中取得显著效果。图5中所示的多种本体感觉神经肌肉促进技术应用方案,进一步展示了其与其他康复方法结合后的优势,显著提升了患者运动表现和功能恢复,体现了本体感觉神经肌肉促进技术在不同疾病和康复过程中的重要作用。"
| [1] 赵禹涵,李亚梅,闫士芳,等.不同拉伸方式对健康人膝关节肌肉力量及垂直纵跳表现的即刻影响[J].中国组织工程研究,2025,29(18):3784-3790. [2] 刘瑞东,洪扬,陈小平.稳定与多级非稳定条件下徒手与负重深蹲的肌电特征研究及其对当前力量训练的启示[J].体育科学,2015,35(8):45-51. [3] 李文华,李春雷,吴晓妹,等.飞轮离心超负荷训练与传统力量训练对运动员的运动表现影响比较的Meta分析[J].首都体育学院学报,2023,35(1):86-99. [4] QIN Z, QIN Y, WANG J. Neuromuscular Training Effects on Athletes’ Jumping and Lower Limb Injury: A Systematic Review. J Motor Behav. 2024;56(5):600-613. [5] SHUMWAY-COOK A, WOOLLACOTT MH. Motor control: translating research into clinical practice. Lippincott Williams & Wilkins, 2007. [6] 黄志剑,苏宁深.正念在竞技运动领域的应用:几种主流正念训练方法综述[J].中国运动医学杂志,2017,36(8):740-747. [7] 张芃.竞技体操的神经控制与肌肉力量训练:由新规则的导向作用引发的思考[J].北京体育大学学报,2003,26(5):713-714. [8] SMEDES F. The essential elements of the PNF-concept, an educational narrative. J Phys Med Rehabil. 2022;4(2):37-48. [9] LI FY, GUO CG, LI HS, et al. A systematic review and net meta-analysis of the effects of different warm-up methods on the acute effects of lower limb explosive strength. BMC Sports Sci Med Rehabil. 2023;15(1):106. [10] GUNNING E, USZYNSKI MK. Effectiveness of the proprioceptive neuromuscular facilitation method on gait parameters in patients with stroke: a systematic review. Arch Phys Med Rehabil. 2019;100(5): 980-986. [11] CAYCO CS, GORGON EJR, LAZARO RT. Effects of proprioceptive neuromuscular facilitation on balance, strength, and mobility of an older adult with chronic stroke: A case report. J Bodyw Mov Ther. 2017;21(4):767-774. [12] 刘海云,葛勤,李文惠,等.Sarcopenia肌肉之力-速关系变化与抗阻训练研究进展[J].中国老年学杂志,2014,34(3): 850-853. [13] 陈晓可,张栋,陈超凡,等.高强度功能性训练与传统单一训练模式的绩效比较研究系统综述:基于运动素质、生理机能和身体成分测试[J].首都体育学院学报,2024,36(3):321-333. [14] 国际 PNF 协会.PNF历史[EB/OL].[2025-05-27].https://www.ipnfa.org/organisation/history-of-pnf/. [15] 德国PNF协会.PNF的发展历史[EB/OL].(2022-05-01) [2025-06-02].https://pnf-fachgesellschaft.de/ueber-uns/geschichte/. [16] KNOTT M, VOSS DE. Proprioceptive neuromuscular facilitation: Patterns and techniques. New York: Harper & Row, 1956. [17] BECKERS D, BUCK M. PNF in practice: an illustrated guide. Springer Nature, 2021. [18] CARR JH, SHEPHERD RB. The changing face of neurological rehabilitation. Braz J Phys Ther. 2006;10:147-156. [19] DEUTSCH JE, MIRELMAN A. Virtual reality-based approaches to enable walking for people poststroke. Top Stroke Rehabil. 2007;14(6):45-53. [20] MUNIH M, OBREZA P, ŠEGA J, et al. Proprioceptive neuromuscular facilitation in combination with electrical stimulation: Combined treatment in comparison to each treatment alone. Neuromodulation. 2004;7(1):48-55. [21] HINDLE KB, WHITCOMB TJ, BRIGGS WO, et al. Proprioceptive neuromuscular facilitation (PNF): Its mechanisms and effects on range of motion and muscular function. J Hum Kinet. 2012;31:105. [22] KIM Y, KIM E, GONG W. The effects of trunk stability exercise using PNF on the functional reach test and muscle activities of stroke patients. J Phys Ther Sci. 2011;23(5): 699-702. [23] 梁天佳,龙耀斌,陆丽燕,等.绳带辅助本体感觉神经肌肉促进技术训练联合绳带辅助脑机接口训练对脑卒中偏瘫上肢康复效果的随机对照试验[J].中国康复理论与实践,2024,30(8):972-978 [24] SANDEL ME. Dr. Herman Kabat: neuroscience in translation … from bench to bedside. PM R. 2013;5(6):453-61. [25] SHERRINGTON C. The Integrative Action of the Nervous System . J Nerv Ment Dis. 1907; 34(12):801-802. [26] 梁佳佳,孙姣姣,刘文洁,等.肌电生物反馈疗法与脊髓损伤患者运动功能的恢复[J].中国组织工程研究,2025,29(14):3002-3010. [27] MAJHI M, MONDAL S, CHATTERJEE S. Understanding the theoretical mechanisms behind proprioceptive neuromuscular facilitation through the experimental studies on brain. Indian J Appl Res. 2021;11(3):89-94. [28] 李国茹,焦新娟,张艾丽,等.渐进性肌肉放松训练在护理实践中患者负性情绪的应用进展[J].临床医学进展,2022, 12(11):10433-10435. [29] 李荣祝,吕亚南,陈枫,等.PNF技术研究现状与展望[J].中国临床新医学,2011, 4(4):371-373 [30] 何建伟,李信阳,林伟,等.本体感觉性神经肌肉易化技术训练原则与方法[J].体育科学研究,2014,18(1):371-373. [31] 唐丹.本体感觉神经肌肉促进法[J].中国康复医学杂志,1994(4):187-191 [32] 窦祖林.本体感觉神经肌肉促进技术及其应用[J].中国康复医学杂志,1994(4): 184-186,191. [33] 霍明,陈立嘉.康复治疗技术:神经肌肉关节促进法[M].北京:人民军医出版社,2009. [34] 魏国荣.本体感觉神经肌肉促进技术原理和应用[J].中国康复医学杂志,1994(4): 192-193. [35] CHATURVEDI P, SINGH AK, KULSHRESHTHA D, et al. Effects of early proprioceptive neuromuscular facilitation exercises on sensory-motor recovery of upper extremity and neuroplasticity in the patients with acute stroke. Med Res Chron. 2018;5(5):378. [36] 邱志茹,王军杰,张晓艳,等.本体感觉神经肌肉促进技术联合康复训练对脑卒中后上肢痉挛患者表面肌电图的影响[J].河南医学研究,2022,31(14):2539-2542. [37] 印杰松,廖长艳,张壮壮.本体感觉神经肌肉促进技术治疗功能性踝关节不稳的效果分析[J].南通大学学报(医学版), 2023,43(1):63-66. [38] 李威,李丹,胥慧敏,等.本体感觉神经肌肉促进技术对臀肌挛缩症患者术后功能恢复的影响[J]. 中华物理医学与康复杂志,2022,44(3):261-263. [39] 杨飞,闫炳苍,平兴团,等.强化下肢D1F运动提高偏瘫患者步态功能临床研究[J].陕西中医药大学学报,2023,46(3):87-90. [40] 李晓亚,刘武加,张芝梅,等.下肢神经肌肉电刺激联合本体感觉神经肌肉促进技术对脑卒中后偏瘫痉挛期患者足底压力的疗效观察[J].现代医学与健康研究电子杂志,2024,8(24):99-102. [41] 唐丹,戴晶晶,张方娟.本体感觉神经肌肉促进技术联合肢体训练在脑梗死偏瘫患者康复中的应用效果[J].现代医学与健康研究电子杂志,2024,8(17):10-13. [42] 韩朋,胡慧,章敏,等.神经肌肉本体感觉促进术躯干模式训练结合减重步行训练对脑卒中后偏瘫患者跌倒风险的影响[J].现代医学与健康研究电子杂志, 2024,8(17):7-9. [43] 叶晓愚,周忠亮,张全明,等.传统针法怪蟒翻身结合定向本体感觉神经肌肉促进疗法治疗脊柱侧弯三维矫形植骨融合内固定术后单侧梨状肌退变性疼痛一例并文献复习[J].中国全科医学,2016, 19(36):4528-4532. [44] 季清娜,赵帅,黄超.改良神经肌肉本体促进技术治疗神经根型颈椎病的效果观察[J].医药论坛杂志,2021,42(17):60-62,66. [45] 朱宗景,王强.关节松动术联合PNF训练对膝关节骨性关节炎临床疗效分析[J].临床医学进展,2022,12(7):6328-6334. [46] 柳忠,龙耀斌,梁天佳,等.绳带疗法联合PNF技术对脑卒中患者步行功能的效果分析[J].广西医科大学学报,2023, 40(12):2078-2083. [47] KIM SM, KIM YM. Effect of both lower extremities proprioceptive neuromuscular facilitation training with functional electrical stimulation on the balance and gait of stroke patient: A randomized controlled trial. J Korean Soc Phys Med. 2020;15(1):123-132. [48] 伍超艺,伍秀丽,李旭锋,等.本体感觉神经肌肉促进技术联合吸气肌训练对亚急性脑卒中患者吸气功能的影响[J].中国当代医药,2022,29(27):56-58,62. [49] DE SOUZA RJP, BRANDÃO DC, MARTINS JV, et al. Addition of proprioceptive neuromuscular facilitation to cardiorespiratory training in patients poststroke: study protocol for a randomized controlled trial. Trials. 2020;21(1):184. [50] LIU K, YU X, CUI X, et al. Effects of proprioceptive neuromuscular facilitation stretching combined with aerobic training on pulmonary function in COPD patients: A randomized controlled trial. Int J Chron Obstruct Pulmon Dis. 2021;16:969-977. [51] 王欢,周敬杰,张明,等.PNF技术在全膝关节置换术后患者功能恢复中的应用[J].双足与保健,2019,28(8):98-99. [52] 袁玫.ERAS结合PNF在围髋关节置换术的应用研究[J].中文科技期刊数据库(引文版)医药卫生,2022(1):1-4. [53] TIKHILE P, PATIL DS, JAISWAL PR. An Integrated Approach to Chronic Low Back Pain: Evaluating the Impact of Consecutive Loop TheraBand Training Combined With Proprioceptive Neuromuscular Facilitation and Conventional Physiotherapy. Cureus. 2024;16(4):e58632-e58632. [54] FICARRA S, SCARDINA A, NAKAMURA M, et al. Acute effects of static stretching and proprioceptive neuromuscular facilitation on non-local range of movement. Res Sports Med. 2024;32(6):1015-1027. [55] XI EZJ, XIU LY, LIM WSR, et al. Effect of Proprioceptive Neuromuscular Facilitation on Efficacy and Pain Relief for Symptomatic Shoulder Conditions: a Meta-Analysis. J Orthop Rep. 2025;4(1):100541. [56] 肖才坤,宋子凡,王颖珊.上肢PNF训练对肩胛骨动力障碍者肩部功能的影响[J].运动精品,2024,43(6):88-91. [57] LATOUF BKA, HALOUANI J, KHALIL M, et al. Effect of 8-Weeks PNF Stretching on Muscle Strength and Neuromuscular Activity of the Hamstring Muscles. Int J Sport Stud Health. 2023;6(1):37-42. [58] PAPADIMITRIOU K, LOUPOS D, TSALIS G, et al. Effects of proprioceptive neuromuscular facilitation (PNF) on swimmers leg mobility and performance. J Phys Educ Sport. 2017;17(2):663. [59] PANCAR Z, ULEMA M, KARACA B, et al. The Effect of Proprioceptive Neuromuscular Facilitation Stretching Exercises on Balance Circulatory Parameters and Motoric Adaptations in Futsal Players. Ann Appl Sport Sci. 2024;12(4):e1417. [60] 张冰雪,蒋闻蔚,凌卓然,等.本体感觉神经肌肉促进技术在临床康复中的研究进展[J].神经损伤与功能重建,2023, 18(12):804-806. [61] VICTOR BA, R A, ANGEL I S, et al. Efficacy of a Four-Week Diagonal Pattern Exercise Program on Trunk and Lower Limb Function in Patients With Stroke-Induced Hemiplegia. Cureus. 2024;16(8):e66894. [62] 欧非,苏东升,陈艳,等.PNF拉伸训练联合Bobath握手训练对脑卒中偏瘫患者神经功能及上肢运动功能的影响[J].临床与病理杂志,2022,42(1):103-109. [63] 冼祖新,陈焕洲,刘理,等.PNF技术坐位躯干训练对早期脑卒中患者平衡功能、日常生活能力的影响[J].按摩与康复医学,2023,14(4):12-14,18. [64] NGUYEN PT, CHOU LW, HSIEH YL. Proprioceptive neuromuscular facilitation-based physical therapy on the improvement of balance and gait in patients with chronic stroke: A systematic review and meta-analysis. Life. 2022;12(6):882. [65] KUMAR S, FARUQUI Z, MUHAMMAD YA. The Role of Proprioceptive Neuromuscular Facilitation in Improving Balance in Parkinson Disease: PNF for Gait Improvement in PD Patients. Allied Med Res J. 2024;2(2):257-265. [66] LEE JH. Effects of proprioceptive neuromuscular facilitation on components of functional physical activity in patients with Parkinson’s disease. J Med Pharm Allied Sci. 2023. doi:10.55522/jmpas.V12I2.5079 [67] 陆桂伟.PNF康复技术改善脑卒中上肢运动功能的临床疗效分析[J].泰州职业技术学院学报,2021,21(5):81-83. [68] MORENO-LÓPEZ Y, HOLLIS ER. Sensory circuit remodeling and movement recovery after spinal cord injury. Front Neurosci. 2021;15:787690. [69] 杨倩倩,颜雯婷,任凤,等.本体感觉神经肌肉促进技术治疗慢性非特异性腰痛的疗效观察[J]. 中国康复,2022,37(10): 603-606. [70] 何泽祥,王莉莉,庄惠红,等.本体感觉神经肌肉促进技术在肩周炎患者中的应用效果[J].中国当代医药,2024,31(31): 54-57. [71] AREEUDOMWONG P, BUTTAGAT V. Comparison of core stabilisation exercise and proprioceptive neuromuscular facilitation training on pain-related and neuromuscular response outcomes for chronic low back pain: a randomised controlled trial. Malays J Med Sci. 2019; 26(6):77. [72] XIONG X, ZANG J, ZHU C, et al. Effects of proprioceptive neuromuscular facilitation technique on balance function and muscle health in older adults with high fall risk. J Gerontol Nurs. 2024;50(8):37-44. [73] BRADENBURG A, DUGAN S. Effectiveness of proprioceptive neuromuscular facilitation (PNF) on gait and balance in older adults. Kalamazoo: Western Michigan University, 2019. [74] 黄林鹏,宁育艺,覃方巍,等.PNF技术对促进ICU获得性肌无力患者功能康复的影响研究[J].中国科技期刊数据库医药, 2024(3):185-188. |
| [1] | Ma Shanxin, Zheng Jianling, Cheng Jian, Lin Xi, Li Qiuyuan, Wang Li, Zeng Yangkang, Song Luping. Early intelligent active assistance in walking for hemiplegic patients under suspension protection: #br# a randomized controlled trial [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(12): 3075-3082. |
| [2] | Wang Xuesong, Wang Yue, Xu Yan, Zeng Wenhui, Lu Wenming, Tang Xingkun, Chen Wenjie, Ye Junsong. Brain-computer interface combined with different therapies for limb dysfunction in stroke patients: effectiveness and mechanism analysis [J]. Chinese Journal of Tissue Engineering Research, 2025, 29(30): 6538-6546. |
| [3] | Liang Jiajia, Sun Jiaojiao, Liu Wenjie, Xing Zheng, Li Qi, Li Qingwen, Chu Xiaolei . Electromyographic biofeedback therapy and motor function recovery after spinal cord injury [J]. Chinese Journal of Tissue Engineering Research, 2025, 29(14): 3002-3010. |
| [4] | Liao Shuaixiong, Deng Kai, Bai Nan, Yang Wenliang, Wang Feng, Hao Zongji, Li Xueying. Mechanism by which exercise improves inhibitory control and drug craving in methamphetamine abstinent patients [J]. Chinese Journal of Tissue Engineering Research, 2024, 28(27): 4390-4396. |
| [5] | Tian Ting, Li Xiaoguang. Problems and challenges in regeneration and repair of spinal cord injury [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(19): 3039-3048. |
| [6] | Qian Nannan, Zhang Qian, Yang Rui, Ao Jun, Zhang Tao. Mesenchymal stem cells in the treatment of spinal cord injury: cell therapy and combination of new drugs and biomaterials [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(13): 2114-2120. |
| [7] | Chen Yanlin, Xu Lin, Xu Shengjia. Effects of physical activity on hippocampal plasticity and cognition [J]. Chinese Journal of Tissue Engineering Research, 2020, 24(5): 773-779. |
| [8] | Chen Xiang, Wei Dong, Zhao Ruipeng, Li Pengcui, Wei Xiaochun. Meta-analysis of the efficacy of platelet-rich plasma combined with cannulated screw fixation for the treatment of femoral neck fracture [J]. Chinese Journal of Tissue Engineering Research, 2020, 24(3): 469-476. |
| [9] | Lu Xin-l, Wang Yi-wei, Zhang Dong-sheng. Nanosized As2O3/Mn0.5Zn0.5Fe2O4 complex treats esophageal cancer in vitro [J]. Chinese Journal of Tissue Engineering Research, 2013, 17(8): 1378-1383. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||