Chinese Journal of Tissue Engineering Research ›› 2020, Vol. 24 ›› Issue (15): 2447-2452.doi: 10.3969/j.issn.2095-4344.2561
Previous Articles Next Articles
Graft selection for acetabular labrum reconstruction under arthroscopy
Chen Xingzhen1, Duan Guoqing2
- 1Jining Medical University, Jining 272067, Shandong Province, China; 2Affiliated Hospital of Jining Medical University, Jining 272000, Shandong Province, China
-
Received:2019-09-02Revised:2019-09-11Accepted:2019-10-26Online:2020-05-28Published:2020-03-23 -
Contact:Associate professor, Affiliated Hospital of Jining Medical University, Jining 272000, Shandong Province, China -
About author:Chen Xingzhen, Master candidate, Jining Medical University, Jining 272067, Shandong Province, China -
Supported by:the Scientific Research Support Fund for Young Teachers of Jining Medical University, No. JY2017FS012
CLC Number:
Cite this article
Chen Xingzhen, Duan Guoqing. Graft selection for acetabular labrum reconstruction under arthroscopy[J]. Chinese Journal of Tissue Engineering Research, 2020, 24(15): 2447-2452.
share this article
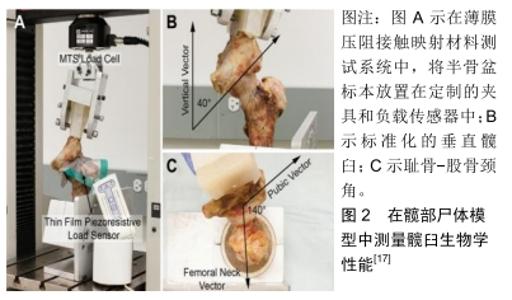
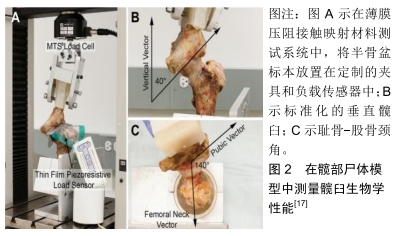
2.1 适应证和禁忌证 盂唇损伤的原因主要为髋关节撞击综合征、创伤以及发育异常;其临床表现为腹股沟前方的疼痛,一旦撕裂的盂唇嵌入关节间隙,患者还会出现关节弹响或绞锁等症状。临床医师可通过屈曲内收试验和屈曲内旋试验初步判断髋臼盂唇是否存在损伤。随着影像学技术的发展,髋臼盂唇损伤的诊断水平越来越高。目前盂唇损伤最常用的诊断方法为MRI和磁共振血管造影检查:表现为盂唇从髋臼缘分离;盂唇内部出现部分或全层高信号裂隙;盂唇形态不规则。对于损伤较轻的患者可通过减少关节活动量、口服非类固醇抗炎药等保守方法治疗,可使部分患者症状得以缓解,但复发率较高。重建的临床适应证包括:希望恢复活动的患者,无关节炎或轻微关节炎的青年患者伴有不可修复的、钙化的、无功能的盂唇,先前手术留有后遗症的患者,以及囊膜粘连和萎缩性唇,也是重建的指征[2]。髋关节镜是一种相对安全的手术,并发症少,禁忌证少,取得良好效果的关键在于细致的手术技术。目前大多数外科医生不建议对关节间隙小于2 mm以及伴有弥漫性、双极的Ⅳ级软骨软化症的患者行盂唇重建[2,14]。当前仍需要长期随访和比较研究,以进一步确定该技术的禁忌证[15]。根据最新的研究结果表明盂唇重建术后患者的短期和中期功能得到提高,而且失败率或向全髋关节置换术转换的概率似乎随着时间的推移而下降(转换手术切除率为5.7%,翻修手术率为3.8%),但未涉及高质量研究的长期随访[14]。目前关节镜下用于重建盂唇的移植物有很多,包括:髂胫束、股薄肌和半腱肌、股直肌、关节囊、股四头肌、股直肌、腓骨短肌、阔筋膜张肌以及正处于研究阶段的纤维复合材料。目前不同类型的移植物(自体移植和异体移植)已被成功地用于盂唇的重建。在之前的研究中表明,髂胫束、股薄肌和半腱肌自体移植物均具有与唇瓣相似的生物力学特性[16]。然而,对于唇瓣修复技术中常用的同种异体骨或周围软组织(股直肌间接头和包膜)的内在生物力学特性,缺乏文献报道[17],而且目前还没有一个单一的理想的移植物类型可以达成唇重建的共识。 2.2 移植物选择 2.2.1 髂胫束(ITP)同种自体移植物 选择髂胫束作为移植物是因为它接近关节镜的入口,其首次被描述用于重建髋臼盂唇是在2010年PHILIPPON等[18]的1篇文章。患者采用改良仰卧位,关节镜通过前外侧和中外侧两个入口进入髋关节,确认和评估盂唇损伤情况和其他相关的病理,用电动刨削器和钻完成髋臼骨的准备和盂唇边缘的清创。然后在暴露的骨床两端放置2个可吸收锚钉。接着将下肢伸直,在髂胫束前2/3与后1/3交界处沿髂胫束作纵行切口。切口位于前外侧入口远端,通过这个切口获得比缺损长30%-40%的矩形移植物。然后制备移植物:清除移植物表面任何肌肉或脂肪软组织,通过用编织的可吸收缝线对组织进行处理,使其成为管状。接着将管状移植物通过中外侧入口固定到髋臼边缘上。最后关节镜下对髋关节进行了动态检查,以确保移植物固定在股骨头上,并在股骨头上重建密封[2,18]。LEE等[17]曾在髋部尸体模型中,用完整的髋臼、缺损的髋臼和重建的髋臼来观察关节生物力学性质,见图2,其结果表明,髂胫束组和半腱肌组的唇瓣切除均导致生物力学性能显著改变,即接触面积大幅减小,接触压力增大。而2种移植类型的唇瓣重建都显著改善了许多生物力学测量结果,使之接近唇瓣的自然完整状态。在某些情况下,唇瓣重建实际上降低了接触压力和峰值力,甚至超出了它们的原始状态。与盂唇切除状态相比,盂唇重建似乎可以改善股骨髋臼关节生物力学,这些改进的生物力学可能转化为临床上增加的关节功能。同时该方法可以很好地恢复髋关节的自然生物力学动力学,并有可能阻止骨关节炎的进展。PHILIPPON等[18]早期的随访结果显示患者平均改良Harris髋关节评分从术前62分改善到术后85分;而且经过3年的随访,GEYER等[2]观察到关节镜下使用自体髂胫束重建盂唇,在不需要全髋关节置换的76%患者中,符合严格选择标准的患者在关节镜下唇瓣重建后,患者满意度高,功能良好[16,19],它避免了年轻的患者过早的诉诸于关节置换。BIZZINI等[20]报道了开放手术减压治疗曲棍球运动员股骨髋臼撞击伤,患者在6.7个月内恢复了曲棍球运动,与髋关节镜相比,开放技术的康复时间更长。另一项研究对29名曲棍球运动员在关节镜下减压治疗后进行了评估[19],关节镜下治疗后,患者平均3.4个月恢复了曲棍球运动。说明镜下技术可以缩短康复时间,更快地恢复运动。 "

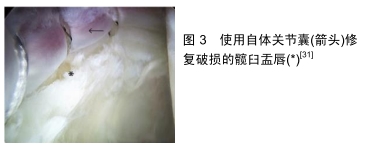
2.2.2 股薄肌和半腱肌自体移植物 股薄肌和半腱肌位于大腿内侧,分别起始于耻骨支和坐骨支前面和坐骨结节, 止于胫骨上端内侧面。2012年MATSUDA[21]提出利用自体股薄肌移植重建髋关节唇瓣,这种方法不需要获得异体移植物,而是术中决定重建后,取自体股薄肌或半腱肌,最后进行移植物植入[22]。具体如下:患者取仰卧位通过前外侧和改良中前入口进行髋关节镜手术,前外侧入口为观察口,改良中前入口是操作口。手术先通过修整髋臼突出物,切除病理性盂唇组织来制备稳定的髋臼边缘;清理完毕后于锚点处以8-10 mm的间隔预钻孔,并有意使末端固定点重叠,以便使其与唇瓣组织稳定的紧密接触。接下来是移植物的制备,一般选择同侧肢体,通过较小的垂直膝关节的内侧切口或胫骨结节远端切口采集肌腱,移植物约比缺损长2 cm。然后清除移植物上的肌肉组织,选用Krackow双倍缝制法加倍韧带,用不可吸收缝线固定移植物两端,然后将完全制备好的移植物通过关节镜套管经改良中前入口植入髋关节中。为了最大限度降低关节镜的阻塞,实现关节内的可视性,锚钉固定一般从距关节镜镜下最远的锚点(通常位于前下方)开始,用缝合锚栓植入器引导移植物端部部分插入钻孔,接着挤压锚钉,然后用中间缝线锚钉沿髋臼边缘依次将移植物固定于其他预钻孔;最后将移植物的尾端插入最后的锚点,定位在与唇缘重叠的位置。移植结束后通过髋关节运动的终点范围进行关节镜动态测试,包括120°屈曲和30°屈曲,髋关节内旋转,检查关节盂唇的密闭性[9,21]。此外,如需要较大移植物,邻近半腱肌腱是一个可行的选择[21],其手术方法相似[23]。MATSUDA[21]的回顾性研究对行自体股薄韧带盂唇重建 (Recon组)和行盂唇再固定(Refix组)的患者进行了至少2年随访,通过患者满意度和术前及术后非关节炎髋关节评分,确定在关节镜下行股薄肌手术重建对于股骨髋臼撞击的临床效果。结果Recon组非关节炎髋关节评分由术前的41.9(25-64)分增加到术后92.4(83-99)分,而Refix组由55.4(19-94)分增加到77.9(40-100)分,2组间差异有显著性意义(P=0.002),表明盂唇重建患者的预后不比接受盂唇再固定的患者差,同时也补充了前人研究结果,对患者保留髋关节提供了临床应用支持。CHANDRASEKARAN等[22]通过随访发现虽然2年内这种关节镜下重建唇瓣的技术在优点和功能上都有显著的改善,但是13.6%的患者需要在2年内进行第2次手术,其中1例患者(4.5%)转换为全髋关节置换。目前总的来说该技术是一种相对安全的方法,而且它需要的移植物不是由异体获得,而是从患者自体膝关节获得,避免了异体移植物带来的风险[9]。 2.2.3 股四头肌肌腱自体移植物 尽管股四头肌肌腱已经应用于前交叉韧带的重建,但是目前为止很少有关于股四头肌用来修复盂唇的记录,所能找到的文献是PARK等[24]进行的1例股四头肌修复盂唇的报告,但是并未进行长期随访,该手术选取股骨远端处纵向切口,切取深度为7 mm的3层肌腱,以尽可能保持股四头肌肌腱的正常功能;在获得的肌腱上创建了2条缝线:一个在自由端用于完成移植锚定的目的,另一个在中点处,以增强抵抗剪切力的阻力;然后将移植物插入髋关节,并连接到2个缝合线锚;通过测量髋关节的运动范围和用探头直接显示来评估缝合线的稳定性。术后3个月,改良Harris髋关节评分增加到83分,WOMAC评分降低至15分。与髂胫束重建相比,髂胫束管化提供了短期的缓冲效果,但是如果移植物内的空气被吸收,则该效果可能长期丢失。此外,在管化的髂胫束移植物中产生的空间可能会阻碍其成功结合。缓冲效应可能不会发生。尽管抗拉强度很高,但由于移植物的松弛和剪切力下的脆弱,所以在锚定过程中仍难以操作。然而该团队认为,从长远来看,股四头肌是一个更好的选择,因为理论上,肌腱可以更好地融入盂唇,并提供更大的抗拉强度,但是目前没有任何证据。 2.2.4 股直肌肌腱反折头 股直肌是位于大腿前室的长而肉质的肌肉,它有2个起源头:直头和反折头,其反折头起源于髋臼嵴[25]。与其他自体移植物相比不需要另取切口,该方法减少了手术创伤,可以最小化供体部位发病率和最小化手术侵入性[26]。髋臼重建时采用前、前外侧和后外侧入口[27],患者取仰卧位或侧卧位,牵拉臀部,于透视下显示将前、后平面关节间隙扩大到10-15 mm,接着分辨关键的骨标志:髂前上棘和大转子。为了获得足够的中央腔室通路,在透视下在大转子的前上建立前外侧入口。然后在直视下于髂前上棘远端垂直线与中端股骨大转子上表面水平线的交点建立改良的前外侧入口。在2个入口之间用关节镜下的刀片进行囊膜切开术,一般为了方便仪器的操纵,采用T型囊切开术。为了在不损害肌腱完整性的情况下暴露肌腱,股骨直肌的反折头和盂唇之间的囊要小心清理,用关节镜刀将肌腱与纵向纤维平行切开[26],移植物的宽度应选择与髋臼唇宽度相匹配。在撕裂髋臼下方的最前外侧放置一个滑动缝线的缝线锚定,将缝线锚的滑动针在肌腱起始处环绕移植物,然后用关节镜打结将移植物固定在髋臼上,另外四五个缝合锚钉被放置在距髋臼边缘1 cm的位置以固定移植物。将剩余的移植物固定在髋臼边缘,并与剩余的唇瓣侧对侧吻合。完成唇瓣固定后,松开牵引力。髋关节被活动旋转,以确保唇的稳定性、无撞击,并评估唇密封的功能恢复[27]。该技术的优点包括无供体部位病变[12,28],不使用异体移植物,而且在获取移植物收获时,不需要完全破坏股直肌反折头肌腱,只需要获取部分肌腱即可,此外,外科医生可以选择移植物的宽度,而且在移植后,股直肌的反折头可以保留部分原有的血液供应,增加组织的活力[26]。RATHI等[12]经过最低12个月随访显示患者改良Harris髋关节评分从术前的56(54-60)分改善至93(9-97)分,术后患者平均满意度得分为9.1分。根据AMAR等[27]2年的随访,其结果与其相似,显示术前改良Harris髋关节评分中位数为67.1(49.5-82.5)分。术后患者改良Harris髋关节评分中位数为97.8(73.7- 100)分,改善了29.0(11-47.3)分(P < 0.000 1),但是其中2例(9%)患者转行全髋关节置换。结果显示对于大多数使用股骨直肌肌腱反折头自体移植进行关节镜下唇瓣重建的患者效果良好,但仍需要进行高质量长期随访结果。 2.2.5 关节囊自体移植 髋关节囊由4种主要结构组成,包括髂股韧带、耻骨股韧带、坐骨韧带和轮匝带,髂股韧带是韧带中最强的,在抵抗外旋、前翻、伸展和髋关节脱位方面起着至关重要的作用[29]。当发生明显的撕裂、组织退化或发育不良,许多患者的盂唇是无法挽救的,因此DOMB等[30]提出了一种使用自体关节囊移植进行关节镜重建的方法,术中关节镜通过前外侧入口建立安全的进入中央室的通道,随后在关节镜直接显示下建立前、中前和远端入口。首先将锉放置在盂唇上方5- 10 mm的范围内,将此区域暴露,接下来用刀锉将髋臼支架上的囊组织抬起。当髋臼边缘准备好时,就可以开始用先前升高的囊组织进行解剖性唇瓣重建[31]。将抬高的囊组织与剩余的盂唇组织结合在一起,用锚栓固定在髋臼边缘。最后用环状缝线固定重建的盂唇。该技术在关节镜检查期间使用自身容易获得的髋关节囊组织,避免了供体部位的发病率[19,31],并减少术后疼痛、瘢痕和避免了疾病传播风险,见图3。然而,因为该技术不能封闭或再覆盖关节囊,且移植物不太坚固,因此适合用于侧中边缘角< 25°的患者,而且屈曲时肌肉会侵入关节引起不稳定和疼痛,所以通常使用这种方法重建10-20 mm的缺陷,而且当存在交界性发育不良或韧带松弛时这种方法是不合适的[32]。LOCKS等[32]在一个较小的样本研究中,随访65个月,结果表明髋关节结局评分从52分提高到79分,改良髋关节评分从66分提高到89分,所有患者均不需要翻修髋关节或转换为全髋关节置换[32]。 "

2.2.6 腓骨短肌同种异体移植物 2016年MOYA等[33]首次描述了使用腓骨短肌肌腱重建盂唇。在髂前上棘下方 2 cm和外侧2 cm处作皮肤切口,向腓骨头远侧4-8 cm处延伸;接着分离股直肌,充分暴露前囊,通过髂股韧带之间的间隙,进行“T形”或“H形”的关节囊切开术,髂股韧带在股骨颈周围放置2个Hohmann牵开器,并将牵引应用于髋臼暴露;然后在关节镜下,进行盂唇缺损的测量,以便量出相应同种异体移植物的长度;接着将不可再吸收的缝合锚钉固定在髋臼边缘上,间距为7-10 mm;最后将腓骨外侧短肌腱移植缝合。该方法将关节镜辅助技术应用于前路微创手术,使术者能够在髋臼后方对周围髋臼进行足够的修整和固定,从而避免了手术脱位及其转子截骨术的潜在发病率。尽管异体移植物的使用可以恢复盂唇解剖和功能,节省供体部位的发病率,并且在进行大规模的重建时不增加移植物长度的限制[33],但该方法目前还存在很多缺点,包括移植物可用性差、捐献者的数量很低、移植物相关传染性疾病的传播,以及同种异体移植的使用成本高于自体移植物。对于整个异体盂唇的移植,这种类型的移植在理论上可以更接近于自然唇瓣的生物学和力学特性[34]。在MOYA等[33]随访的20例接受盂唇重建的患者中,男16例,女4例,平均年龄34.5(28-46)岁,其中11例采用腓骨短肌代替异体唇移植,平均5.1年的随访结果显示,患者改良Harris髋关节评分中平均改善39分,85%的患者取得满意的结果。 2.2.7 阔筋膜张肌同种异体移植物 该技术使用70°关节镜在前外侧入口进行观察,使用中前入口进行操作[35];去除盂唇的非功能性部分,直到获得健康的边缘,并且测量缺陷的大小;然后进行髋臼成形术以制备用于盂唇重建的髋臼床;接着创建了远端副前入口以便每隔 10 mm进行钻锚,然后使用Krackow缝线制备阔筋膜移植物,其长度比两侧测量的缺损长大约2 mm,用一条缝合线固定移植物末端通过中前入口引导移植物进入关节,最后使用锚将移植物固定在髋臼边缘。术后患者维持20磅负重,连续4周每天持续被动运动4-6 h。对于微骨折患者,脚趾接触负重和持续被动运动持续至6周。手术后前3周注意防止髋关节外旋,术后立即开始内部旋转,术后3周开始外部旋转[36]。也推荐被动髋“摆动”或外周运动,以防止粘连形成[37]。遵循首先恢复被动运动,随后是主动运动,最后力量的原则。MCCONKEY等[38]认为移植肌腱会在关节内很快肿胀,然而阔筋膜张肌移植不像自体或异体肌腱移植那样容易肿胀,这样也就避免模糊了关节镜下视野,而且阔筋膜张肌可以通过增加或减少同种异体移植组织的数量(或宽折叠程度)来决定移植体的直径。CARREIRA等[39]在随访观察了34例进行了阔筋膜张肌髋臼重建患者,从唇重建开始至术后至少2年,34例患者中31例(91.2%)术后平均随访31.6个月(24-46个月)。这项对髋臼唇全关节镜下节段性重建后结果的前瞻性评估显示,所有患者报告的结果测量结果均有明显的改善,尽管患者术前病情各不相同。RATHI等[35]在其平均23个月的随访中对患者进行评估,结果显示所有患者术前疼痛和功能均有主观改善,平均改良Harris髋关节评分从58(55-60)分提高到95(91-98)分,改良Harris髋关节评分平均变化36(31-41)分,术后满意度平均9.5(8-10)分。因此短期看来关节镜下应用同种异体阔筋膜肌腱移植重建唇裂是一种有效而安全的手术方法,不仅在短期内提供了良好的临床效果,而且还可以通过修复髋臼盂唇来防止持续软骨退变。 2.2.8 纤维复合材料 为了模仿天然人体组织,研究人员开发了一种复合材料,这些复合材料可以使不同特征的材料组合成为一项工作系统。聚乙烯是一种广泛生物材料,它的生物医学用途包括骨科和软组织重建。在其他聚乙烯成员中,超高相对分子质量聚乙烯是目前应用和研究最广泛材料,同时也具有适合于承载材料的物理和力学性能。作为纤维软骨替代物,超高相对分子质量聚乙烯的研究应用包括半月板、人工椎间盘和前交叉韧带的替换。LEBOURG等[40]使用超高相对分子质量聚乙烯织物进行动态人体运动仿真,证明其潜在的使用寿命超过30年。聚己内酯是一种可生物降解和生物兼容的聚合物,这种材料是一种很有前途的材料,特别是吸引细胞附着,为细胞生长,提供临时环境或支架,促进细胞生长和新组织形成[41],目前应用其合成的纤维软骨支架已应用包括半月板、椎间盘、软骨和肌肉骨骼组织。生物玻璃(Bioglass)是一种具有高度生物活性的物质,有助于促进软组织结合。在纤维软骨置换中,生物活性玻璃被用作涂层,能刺激种植体与骨组织之间的结合[42],促进愈合进程。研究人员以超高相对分子质量聚乙烯织物、聚己内酯和45S5生物玻璃为原料,研制了一种用于人工修复盂唇的纤维复合材料[41],经过力学测试和细胞相容性分析证实,超高相对分子质量聚乙烯/聚己内酯/生物玻璃是一种有前景的材料。但是目前还需要进一步测试,解决植入设计、原型制作和外科手术等问题。 "

| [1] KALHOR M, HOROWITZ K, BECK M, et al. Vascular supply to the acetabular labrum. J Bone Joint Surg Am. 2010;92(15): 2570-2575. [2] GEYER MR, PHILIPPON MJ, FAGRELIUS TS, et al. Acetabular labral reconstruction with an iliotibial band autograft outcome and survivorship analysis at minimum 3-year follow-up. Am J Sports Med. 2013;41(8): 1750-1756. [3] TAN V, SELDES RM, KATZ MA, et al. Contribution of acetabular labrum to articulating surface area and femoral head coverage in adult hip joints: an anatomic study in cadavera. Am J Orthop. 2001;30:809-812. [4] FERGUSON SJ, BRYANT JT, GANZ R, et al. An in vitro investigation of the acetabular labral seal in hip joint mechanics. J Biomech. 2003;36(2): 171-178. [5] CRAWFORD MJ, DY CJ, ALEXANDER JW, et al. The 2007 Frank Stinchfield Award. The biomechanics of the hip labrum and the stability of the hip. Clin Orthop Relat Res. 2007;465: 16-22. [6] LARSON CM, GIVEANS MR, STONE RM. Arthroscopic debridement versus refixation of the acetabular labrum associated with femoroacetabular impingement: mean 3.5-year follow-up. Am J Sports Med. 2012;40(5): 1015-1021. [7] KELLY BT, WEILAND DE, SCHENKER ML, et al. Arthroscopic labral repair in the hip: surgical technique and review of the literature. Arthroscopy. 2005; 21(12): 1496-1504. [8] MASON JB. Acetabular labral tears in the athlete. Clin Sports Med 2001;20: 779-790. [9] MATSUDA DK, BURCHETTE RJ. Arthroscopic hip labral reconstruction with a gracilis autograft versus labral refixation: 2-year minimum outcomes. Am J Sports Med. 2013;41(5): 980-987. [10] FERGUSON SJ, BRYANT JT, GANZ R, et al. The influence of the acetabular labrum on hip joint cartilage consolidation: A poroelastic finite element model. J Biomech. 2000;33: 953-960. [11] MATSUDA DK. Acute iatrogenic dislocation following hip impingement arthroscopic surgery. Arthroscopy.2009;25(4):400-404. [12] RATH R, MAZEK J. Arthroscopic acetabular labral reconstruction with rectus femoris tendon autograft: Our experiences and early results. J Orthop. 2018;15(3): 783-786. [13] SHI YY, CHEN LX, XU Y, et al. Acetabular labral reconstruction with autologous tendon tissue in a porcine model: in vivo histological assessment and gene expression analysis of the healing tissue. Am J Sports Med. 2016; 44(4): 1031-1039. [14] AL MANA L, COUGHLIN RP, DESAI V, et al. The hip labrum reconstruction: indications and outcomes-an updated systematic review. Curr Rev Musculoskelet Med. 2019;12(2):156-165. [15] MOOK WR, BRIGGS KK, PHILIPPON MJ. Evidence and approach for management of labral deficiency: the role for labral reconstruction. Sports Med Arthrosc Rev. 2015;23(4): 205-12. [16] FERRO FP, PHILIPPON MJ, RASMUSSEN MT, et al. Tensile properties of the human acetabular labrum and hip labral reconstruction grafts. Am J Sports Med. 2015; 43(5): 1222-1227. [17] LEE S, WUERZ TH, SHEWMAN E, et al. Labral reconstruction with iliotibial band autografts and semitendinosus allografts improves hip joint contact area and contact pressure: an in vitro analysis. Am J Sports Med. 2015; 43(1): 98-104. [18] PHILIPPON MJ, BRIGGS KK, HAY CJ, et al. Arthroscopic labral reconstruction in the hip using iliotibial band autograft: technique and early outcomes. Arthroscopy. 2010;26(6): 750-756. [19] PHILIPPON MJ, WEISS DR, KUPPERSMITH DA, et al. Arthroscopic labral repair and treatment of femoroacetabular impingement in professional hockey players. Am J Sports Med. 2010;38: 99-104. [20] BIZZINI M, NOTZLI HP, MAFFIULETTI NA. Femoroacetabular im- pingement in professional ice hockey players: A case series of 5 athletes after open surgical decompression of the hip. Am J Sports Med. 2007;35: 1955-1959. [21] MATSUDA DK. Arthroscopic labral reconstruction with gracilis autograft. Arthrosc Tech. 2012; 1(1): e15-21. [22] CHANDRASEKARAN S, DARWISH N, CLOSE MR, et al. Arthroscopic reconstruction of segmental defects of the hip labrum: results in 22 patients with mean 2-year follow-up. Arthroscopy. 2017;33(9): 1685-1693. [23] REDMOND JM, CREGAR WM, MARTIN TJ, et al. Arthroscopic labral reconstruction of the hip using semitendinosus allograft. Arthrosc Tech. 2015; 4(4): e323-329. [24] PARK SE, KO Y. Use of the quadriceps tendon in arthroscopic acetabular labral reconstruction: potential and benefits as an autograft option. Arthrosc Tech. 2013;2(3): e217-219. [25] MURDOCK CJ, AGYEMAN K. Anatomy, abdomen and pelvis, rectus femoris muscle. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2019. [26] SHARFMAN ZT, AMAR E, SAMPSON T,et al. Arthroscopic labrum reconstruction in the hip using the indirect head of rectus femoris as a local graft: surgical technique. Arthrosc Tech. 2016; 5(2): e361-364. [27] AMAR E, SAMPSON TG, SHARFMAN ZT, et al. Acetabular labral reconstruction using the indirect head of the rectus femoris tendon significantly improves patient reported outcomes. Knee Surg Sports Traumatol Arthrosc. 2018;26(8): 2512-2518. [28] COSTA ROCHA P, KLINGENSTEIN G, GANZ R, et al. Circumferential reconstruction of severe acetabular labral damage using hamstring allograft: surgical technique and case series. Hip Int. 2013;23 Suppl 9: S42-53. [29] NHO SJ, BECK EC, KUNZE KN, et al. Contemporary management of the hip capsule during arthroscopic hip preservation surgery. Curr Rev Musculoskelet Med. 2019: 260-270. [30] DOMB BG, GUPTA A, STAKE CE, et al. Arthroscopic labral reconstruction of the hip using local capsular autograft. Arthrosc Tech. 2014; 3(3): e355-359. [31] NWACHUKWU BU, ALPAUGH K, MCCORMICK F, et al. All-Arthroscopic Reconstruction of the Acetabular Labrum by Capsular Augmentation. Arthrosc Tech. 2015; 4(2): e127-131. [32] LOCKS R, CHAHLA J, BOLIA IK, et al. Outcomes following arthroscopic hip segmental labral reconstruction using autologous capsule tissue or indirect head of the rectus tendon. J Hip Preserv Surg. 2018; 5(1): 73-77. [33] MOYA E, RIBAS M, NATERA L, et al. Reconstruction of nonrepairable acetabular labral tears with allografts: mid-term results. Hip Int. 2016;26 Suppl 1: 43-47. [34] TEY M, ERQUICIA J, PELFORT X, et al. Allogenic labral transplantation in hip instability following arthroscopic labrectomy. Hip Int. 2011;22: 260-262. [35] RATHI R, MAZEK J. Arthroscopic acetabular labral reconstruction with fascia lata allograft: clinical outcomes at minimum one-year follow-up. Open Orthop J. 2017; 11: 554-561. [36] CARREIRA DS, KRUCHTEN MC, EMMONS BR, et al. Arthroscopic labral reconstruction using fascia lata allograft: shuttle technique and minimum two-year results. J Hip Preserv Surg. 2018; 5(3): 247-258. [37] ENSEKI KR, KOHLRIESER D. Rehabilitation following hip arthroscopy: an evolving process. Int J Sports Phys Ther. 2014;9(6): 765-773. [38] MCCONKEY MO, MOREIRA B, MEI-DAN O. Arthroscopic hip labral reconstruction and augmentation using knotless anchors. Arthrosc Tech. 2015; 4(6): e701-705. [39] CARREIRA DS, KRUCHTEN MC, EMMONS BR, et al. Arthroscopic labral reconstruction using fascia lata allograft: shuttle technique and minimum two-year results. J Hip Preserv Surg. 2018; 5(3): 247-258. [40] LEBOURG M, SABATER SERRA R, MÁS ESTELLÉS J, et al. Biodegradable polycaprolactone scaffold with controlled porosity obtained by modified particle-leaching technique. J Mater Sci Mater Med. 2008;19(5): 2047-2053. [41] ANINDYAJATI A, BOUGHTON P, RUYS AJ. Mechanical and cytocompatibility evaluation of uhmwpe/pcl/bioglass((r)) fibrous composite for acetabular labrum implant. Materials (Basel). 2019;12(6). pii: E916. [42] LI H, CHEN S, WU Y, et al. Enhancement of the osseointegration of a polyethylene terephthalate artificial ligament graft in a bone tunnel using 58S bioglass. Int Orthop. 2012;36(1):191-197. |
| [1] | Wei Wei, Li Jian, Huang Linhai, Lan Mindong, Lu Xianwei, Huang Shaodong. Factors affecting fall fear in the first movement of elderly patients after total knee or hip arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1351-1355. |
| [2] | Zhang Chong, Liu Zhiang, Yao Shuaihui, Gao Junsheng, Jiang Yan, Zhang Lu. Safety and effectiveness of topical application of tranexamic acid to reduce drainage of elderly femoral neck fractures after total hip arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1381-1386. |
| [3] | Zhang Shangpu, Ju Xiaodong, Song Hengyi, Dong Zhi, Wang Chen, Sun Guodong. Arthroscopic suture bridge technique with suture anchor in the treatment of acromioclavicular dislocation [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1417-1422. |
| [4] | Chen Junming, Yue Chen, He Peilin, Zhang Juntao, Sun Moyuan, Liu Youwen. Hip arthroplasty versus proximal femoral nail antirotation for intertrochanteric fractures in older adults: a meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1452-1457. |
| [5] | Zhong Hehe, Sun Pengpeng, Sang Peng, Wu Shuhong, Liu Yi. Evaluation of knee stability after simulated reconstruction of the core ligament of the posterolateral complex [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 821-825. |
| [6] | Zhang Lei, Ma Li, Fu Shijie, Zhou Xin, Yu Lin, Guo Xiaoguang. Arthroscopic treatment of greater tuberosity avulsion fractures with anterior shoulder dislocation using the double-row suture anchor technique [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 895-900. |
| [7] | Liu Lihua, Sun Wei, Wang Yunting, Gao Fuqiang, Cheng Liming, Li Zirong, Wang Jiangning. Type L1 steroid-induced osteonecrosis of the femoral head through femoral head and neck junction decompression by fenestration: a single-center prospective clinical study [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 906-911. |
| [8] | Zhao Xiang, Wei Cuilan, Zhang Yeting. Neurogenesis and neuroinflammation under exercise: alteration and regulation [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(5): 813-820. |
| [9] | Zhang Yu, Feng Shuo, Yang Zhi, Zhang Ye, Sun Jianning, An Lun, Chen Xiangyang. Three-dimensional gait of patients with developmental dysplasia of hip undergoing total hip arthroplasty with high hip center [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(3): 350-355. |
| [10] | Wang Xiaofei, Teng Xueren, Cong Linyan, Zhou Xu, Ma Zhenhua. Herbert screw internal fixation for treating adult osteochondritis dissecans of the knees [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(3): 397-402. |
| [11] | Liu Jianyou, Jia Zhongwei, Niu Jiawei, Cao Xinjie, Zhang Dong, Wei Jie. A new method for measuring the anteversion angle of the femoral neck by constructing the three-dimensional digital model of the femur [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(24): 3779-3783. |
| [12] | Wang Yihan, Li Yang, Zhang Ling, Zhang Rui, Xu Ruida, Han Xiaofeng, Cheng Guangqi, Wang Weil. Application of three-dimensional visualization technology for digital orthopedics in the reduction and fixation of intertrochanteric fracture [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(24): 3816-3820. |
| [13] | Su Baotong, Wang Hanyu, Xu Yilang, Xie Yajuan, Cheng Zhian. Construction of a Nomogram prediction model for postoperative delirium after hip fracture in the elderly based on medical records from a hospital [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(24): 3844-3849. |
| [14] | Cheng Chongjie, Yan Yan, Zhang Qidong, Guo Wanshou. Diagnostic value and accuracy of D-dimer in periprosthetic joint infection: a systematic review and meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(24): 3921-3928. |
| [15] | Liu Jinfu, Zeng Ping, Nong Jiao, Fan Siqi, Feng Chengqin, Huang Jiaxing. Integrative analysis of biomarkers and therapeutic targets in synovium of patients with osteoarthritis by multiple microarrays [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(23): 3690-3696. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||