Chinese Journal of Tissue Engineering Research ›› 2026, Vol. 30 ›› Issue (9): 2323-2333.doi: 10.12307/2025.868
Previous Articles Next Articles
Risk factors and coping strategies of internal fixation failure in treatment of intertrochanteric fracture with proximal femoral nail antirotation
Zhao Feifan1, Cao Yujing2
- 1College of Bone Injury, Henan University of Chinese Medicine, Zhengzhou 450000, Henan Province, China; 2Department of Traumatology, Henan Provincial Hospital of Traditional Chinese Medicine, Zhengzhou 450003, Henan Province, China
-
Received:2024-10-28Accepted:2025-01-17Online:2026-03-28Published:2025-09-29 -
Contact:Cao Yujing, PhD, Professor, Department of Traumatology, Henan Provincial Hospital of Traditional Chinese Medicine, Zhengzhou 450003, Henan Province, China -
About author:Zhao Feifan, Master candidate, College of Bone Injury, Henan University of Chinese Medicine, Zhengzhou 450000, Henan Province, China -
Supported by:Scientific Research Project of Henan Provincial Administration of Traditional Chinese Medicine, No. 2024ZYZD06, 2023ZY1008 (to CYJ)
CLC Number:
Cite this article
Zhao Feifan, Cao Yujing. Risk factors and coping strategies of internal fixation failure in treatment of intertrochanteric fracture with proximal femoral nail antirotation[J]. Chinese Journal of Tissue Engineering Research, 2026, 30(9): 2323-2333.
share this article
Add to citation manager EndNote|Reference Manager|ProCite|BibTeX|RefWorks
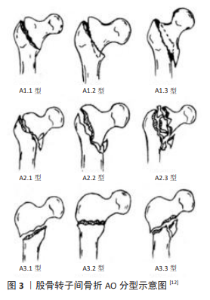
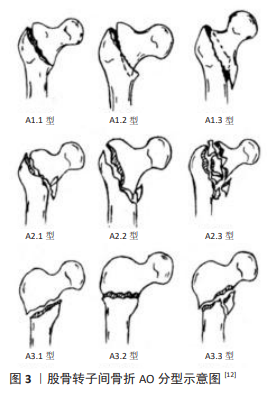
2.1 股骨转子间骨折分型及手术治疗研究进展 2.1.1 股骨转子间骨折分型 股骨转子间区结构复杂,有大小转子、股骨近端内外侧壁、股骨距等解剖结构,存在颈干角、前倾角、扭转角等生理角度,重力负荷偏心传导,具有先天的不稳定性,骨折后容易出现滑动、剪切和旋转不稳定,导致骨折类型复杂、复位及固定困难[7]。目前较为公认的股骨转子间骨折分型包括Evans、Boyd-Griffin、Kyle、Jensen、Briot、AO分型等,其中Evans分型注重内侧皮质的完整性,认为内侧皮质不能完全复位者和反转子间骨折不稳定,髋内翻畸形率较高[8]。Jensen分型认为骨折的稳定性与是否波及大小转子区有关,包含大、小转子分离的复杂骨折存在较高的术后内固定失效率[9]。AO分型重视骨折的粉碎程度及内外侧皮质的完整性,将股骨转子间骨折分为A类3型共9个亚型[10],其中A2.2、A2.3以及A3型骨折属于公认的不稳定型骨折,包括不稳定的三部分、四部分骨折、粉碎性骨折以及反转子间骨折等[11],这些类型骨折由于太过粉碎,或者破坏了外侧壁、后内侧皮质等主要负重结构,术后更容易出现内固定失效,见图3。近年来学者还基于CT数据提出多种分型,包括Nakano分型、Shoda分型、Kijima分型、六部分骨折、张世民新综合分类等,但稳定性始终是股骨转子间骨折分型的核心考量。"
2.1.2 股骨转子间骨折手术治疗研究进展 髓外固定是股骨转子间骨折手术内固定的传统术式,具有直视下复位、固定的优势,其中1951年由Ernst Pohl设计、AO改进的动力髋螺钉应用广泛,其固定可靠,能较好地维持颈干角,术后早期即可适当负重,治疗稳定型股骨转子间骨折取得满意疗效,曾被认为是治疗股骨转子间骨折的“金标准”[13]。但随着临床研究发现动力髋螺钉的抗旋效果差,不适用于不稳定型股骨转子间骨折,对骨膜、骨质及头颈部血运破坏较大,存在明显的局限性及较高的并发症发生率[14]。后续髓外固定系统还有股骨近端经皮加压钢板、锁定加压钢板、解剖锁定钢板等,但都难以避免偏心固定、应力集中、创伤较大等缺陷[15]。 髓内固定更符合生物学固定理念,力臂更短,术后内固定失效率更低,并且具有微创、操作简单的优点,较髓外固定取得了更好的临床疗效[16]。因此髓内钉逐渐替代了髓外固定,其代表有Gamma钉系列、股骨近端髓内钉、PFNA、转子间髓内钉、转子间加强型髓内钉、联合加压交锁髓内钉等。然而髓内钉的发展并不是一帆风顺的,从最原始的Ender钉、 Zickel钉发展到如今广泛使用的PFNA-Ⅱ、3代Gamma钉、联合加压交锁髓内钉等,再到目前临床探索的股骨近端仿生型髓内钉,每一步的改良都是为了应对临床实际问题而出现,髓内钉繁多的种类和较快的更新迭代速度反映了转子间骨折内固定物的不足。 针对Gamma钉和股骨近端髓内钉的不足,Synthes公司在2004年推出了PFNA,SI MMERMACHER等[17]首先报道了其临床应用,发现PFNA在避免“Z字效应”发生的前提下,还能提供足够的锚合力,螺旋刀片同时具备抗旋和成角稳定的特性,主钉置入难度更低,也减少了应力集中,几乎适用于所有股骨转子间骨折,尤其是老年骨质疏松患者[18]。但PFNA最初设计与亚洲人股骨近端解剖不匹配,临床发现会导致髓钉置入困难和髓钉周围骨折[19]。于是AO根据亚洲人群股骨近端解剖结构特点又改良推出PFNA-Ⅱ,主钉外偏角进一步减小,且近端截面改为方形,减少了对外侧壁的冲击,主钉、螺旋刀片直径减小,减少了头钉在股骨头切出以及股骨干骨折的可能,PFNA-Ⅱ在国内的并发症发生率进一步降低,尤其适用于股骨颈较细的患者。 虽然当前第3代Gamma钉、联合加压交锁髓内钉及股骨近端仿生型髓内钉等在临床也能取得满意的预后,但PFNA因具有适应证广、术式易操作、价格较低、临床研究充足等优势,依然是当前治疗股骨转子间骨折的主流,然而PFNA应用于严重骨质疏松、不稳定型骨折及术中复位不良等患者群体,仍存在一定的内固定失效风险[20],见图4,因此探讨导致其失效的危险因素仍有重要意义。"
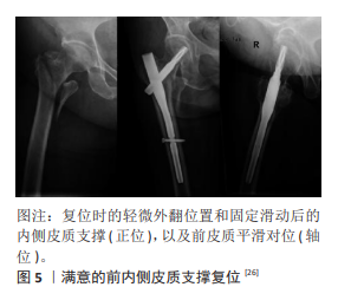
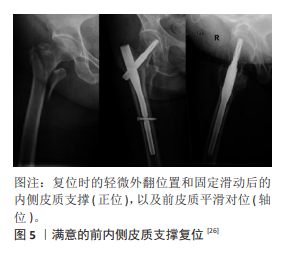
2.2 PFNA内固定失效手术相关因素 2.2.1 复位质量差 股骨转子间骨折通常使用Whitman法在牵引床上将患肢外旋、外展,而后牵引再内收、内旋即可复位,但有近10%的病例采用上述方法并不能获得满意的复位[21]。不良的复位会影响后续内植物的合理放置,进而导致内固定的失败[22]。判断转子间骨折复位良好与否,传统强调的是力学对线(Garden指数)和皮质对位,避免股骨干或头颈骨块出现大的旋转畸形。最常用的是1995年BAUMGAERTNER等[23]提出的评价标准:①对线:正位片上解剖对线或轻微外翻,侧位片上20°以内的前后成角;②对位:任何骨块之间的骨折间隙均≤4 mm。①②项均未达到为复位质量差,存在较高的内固定失效风险。 但股骨近端解剖结构和力学特性复杂,术中通过闭合操作取得完全的解剖复位比较困难,骨折断端复位固定后还会有二次滑动加压稳定的过程。为了避免头颈部骨块过度滑动导致内固定失败,除了传统上追求精确的对位对线外,还需要强调皮质对位的方向性以获得断端皮质接触砥住[24]。“非解剖皮质支撑复位”的概念由GOTFRIED等[25]在2012年针对股骨颈骨折提出,即认为通过实现远端骨块对近端骨块皮质的承托支撑(下包上),可以限制股骨头的过度滑动,称为“阳性支撑”。而转子间骨折复位后头颈骨块会斜向外下方滑动,如果内侧皮质没有起到良好的接触支撑作用,头颈骨块就会继续滑动落入髓腔,导致复位丢失。因此,CHANG等[26]提出“内侧皮质正性支撑复位”概念,与股骨颈骨折对位形式正好相反,认为头颈骨块内侧皮质居于股骨干内侧皮质的内上方(上包下)可以取得良好的皮质支撑,而且在后内侧皮质破坏、小转子难以复位的情况下,也强调侧位上前侧皮质的接触砥住,可以更好地避免复位的丢失,见图5,股骨近端前内侧皮质负性支撑则是内固定失效的危险因素。武英楷等[27]回顾性分析164例接受PFNA治疗的转子间骨折患者,随访6-12个月,发现失败组的正性支撑与负性支撑比值为4/23,高于外侧壁类型及螺旋刀片位置等危险因素比值。RAMACHANDRAN等[28]采用髓内钉治疗72例不稳定转子间骨折,结果表明在治疗效果方面正性支撑组较优。PARK等[29]通过比较8对冷冻股骨标本进行的生物力学研究结果显示,内侧皮质正性支撑组在轴向强度、最大载荷方面均优于阴性支撑,且认为前内侧皮质正性支撑复位具有更好的稳定性。与传统复位评价标准相比,“前内侧皮质正性支撑复位”理论不仅重视对位的精准度,而且强调对位方向,依靠自身骨质的稳定性分担髓内钉所受负荷,其所提供的皮质砥住是限制PFNA术后头颈骨块过度滑动的重要支撑[30]。而且相比于追求解剖复位,正性支撑更容易获得,且预后更好,对临床具有重要意义。"
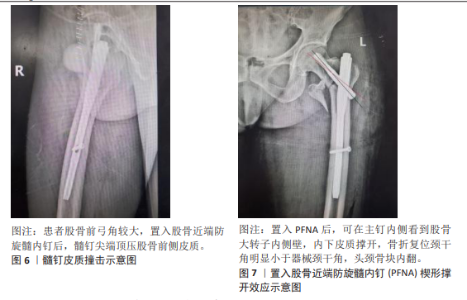
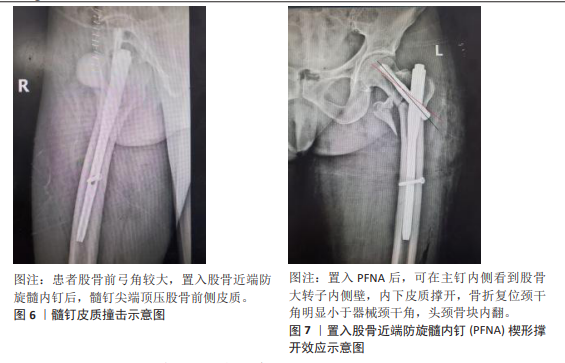
2.2.2 外侧壁危险或骨折型 股骨近端外侧壁是头颈部的天然支撑,转子间骨折后具有防止头颈骨块外移、抗旋转和内翻的效应,还可以减少螺钉在股骨头颈内的应力[31]。外侧壁不完整可能会导致髋内翻、退钉、股骨干内移的发生,直接影响骨折固定术后的稳定性[32]。目前通常依据外侧壁的完整性将外侧壁危险程度划分3型[33]:Ⅰ型,外侧壁完整型;Ⅱ型,外侧壁危险型,外侧壁完整但是存在骨折倾向,术中术后易发生骨折;Ⅲ型,外侧壁骨折型。在AO分型中,A3型反转子间骨折存在原发性外侧壁破裂,A2.2型、A2.3型骨折被定义为外侧壁危险型[34]。 临床已证实外侧壁骨折的患者采用髓外固定有较高的失败率[35]。虽然PFNA的主钉一定程度上可以替代破损外侧壁的支撑作用,但外侧壁对于髓内固定的重要性也不容忽视。王贤等[36]通过分析179例接受PFNA治疗的股骨转子间骨折患者资料后表明外侧壁断裂作为独立影响因素要比骨折分型对内固定失效影响更大。章鑫隆等[37]认为不仅外侧壁骨折会明显增加PFNA内固定失效发生率,外侧壁危险型同样是其独立危险因素,在合并股骨近端内侧皮质破损时尤为明显,术中术后更容易发生外侧壁骨折。吴钟汉等[38]的一项研究纳入82例外侧壁完整型和外侧壁危险型股骨转子间骨折患者,结果也发现外侧壁危险型这一因素会显著影响PFNA预后。周钰卓等[39]关于PFNA的研究中失败组外侧壁厚度显著小于成功组,因此认为外侧壁薄弱同样是内固定失效独立危险因素。多个研究都认为外侧壁厚度约< 21 mm可能是容易导致不良预后的临界值[39-41]。 对于如何在术中避免外侧壁危险型发生外侧壁骨折,牛国庆等[42]认为进针点不可太偏外,扩髓时使用套筒尽量向内侧挤压轻柔扩髓,可以减少外侧壁破裂概率。蔡群斌等[43]通过有限元分析发现在外侧壁下部进钉的生物力学效果最佳,对外侧壁的损伤也较小。针对外侧壁骨折型,虽然目前并无指南明确指出需要重建外侧壁。但李尧等[44]将70例接受PFNA治疗的外侧壁骨折类型患者分为外侧壁重建组与未重建组,平均随访16个月,发现结合外侧壁重建组术后并发症发生率、骨折不愈合率均较低。黄复铭等[45]的研究结论也相同,并主张联合外侧壁重建。有学者认为髓内钉的动力加压作用联合外侧壁重建的静力加压作用能为骨折端提供更稳定的固定,减少折端骨折块的应力和微动,有利于骨折整体愈合并减少内固定失效率[46-47]。但同时进行外侧壁重建的手术时间长、术中出血多,对于老年人来说创伤较大。因此WANG等[48]建议是否重建外侧壁取决于术中骨折的复位情况,如置入髓内钉后骨折复位不满意,才附加接骨板重建外侧壁,避免扩大创伤。 2.2.3 导针进针点不佳 导针进针点关系主钉能否顺利置入以及主钉在髓腔内位置是否良好,位置不良会造成髋内翻、复位丢失及髓钉周围骨折等并发症[49]。PFNA主钉近端设计有外偏角,目的是便于偏外从大转子点置入,常规大转子进针点指正位大转子顶点、侧位大转子前中1/3交界[50]。由大转子点置入可以降低损伤髋外展肌、旋股内动脉及髋关节囊的风险,尤其可以减少肥胖患者的手术难度[51]。 但大转子点不与髓内通道共线,部分A1、A2转子间骨折类型还会波及此部位,如果在置入主钉时没有考虑到进针点外移,会引起上述并发症的发生。侯永洋等[52]对PFNA失败病例分析时就发现,在复位不佳及定位不准的状态下插入髓钉,出现了进针点偏外并向外挤压的现象,进而导致术后大转子骨折及复位丢失。对此,刘俊等[53]将导针在传统大转子定位点基础上向股内侧移动0.5-0.8 cm插入,发现患者在骨折愈合时间和并发症率上均明显优于传统大转子顶点组。CHON等[54]也建议将定位点向内移0.5 cm(即从大转子内侧壁),经该处插入导针、扩髓可以避免对外侧皮质的挤压。CIAFFA等[55]对多个成人股骨近端解剖的测量研究也发现向内侧偏移0.5-0.8 cm,能够使得导针完全位于髓腔中央,避免出现股骨颈干角过大或扩髓后导致导针移位现象。因为股骨大转子内侧皮质松脆,钻头进入髓腔后会自动打磨,减少对股骨干外侧壁的挤压和磨损,同时对颈干角的影响也较小,进而使得主钉置入后的位置与导针位置一致,减少髋内翻的风险,明显提高骨折稳定性。当进针点后移时,则是引起髓钉尖端与股骨前皮质的撞击的相关因素,存在股骨干骨折的风险。 2.2.4 主钉长度选择不当 PFNA分为短型(长度≤240 mm)和加长型(260-420 mm)来适应不同人群的需求,髓内钉长度选择不当会导致置入困难或固定后稳定性不足,进而导致内固定失效,实际临床中,髓内钉长度的选择需要考虑患者身高、股骨前弓角、骨质疏松程度、骨折稳定性等因素[56]。目前PFNA主钉长度如何选择尚未达成一致意见,更多与术者习惯相关。葛兴涛等[57]通过比较 170 mm与240 mm长度PFNA-Ⅱ在170例转子间骨折患者中的疗效,表明选择170 mm主钉具有操作简便、创伤小、术后恢复快、可以避免尖端撞击股骨前弓的优势,且疗效及安全性与240 mm髓钉相当。BOVBJERG等[58]的一项Meta分析结论也证明短型髓内钉和长型髓内钉在二次手术率方面并无差异,选择短型髓内钉更具优势。而选择长钉者认为其生物力学特性更好,适用性广,可用于合并转子下类型骨折,生物力学固定效果更稳定,继发骨折的可能性更低[59]。HONG等[60]通过股骨三维有限元模型构建研究证明与200 mm的PFNA相比,长度为240 mm、280 mm的PFNA可有效降低股骨及髓钉承担的应力。且研究证实部分情况下不宜使用短钉,否则会导致内固定失败风险增大。对于骨折线延伸至小转子下的A2.3型转子间骨折,岳茂明等[61]发现使用短髓内钉固定术后稳定性差,内固定失效发生率较高。对于术前检查存在严重骨质疏松及粉碎性骨折的患者,TIAN等[62]建议选用240 mm或者更长的主钉,因为此时短钉并不能提供良好的抗旋转能力,应用加长型PFNA可以加强远端锁定,提高内固定稳定性。同时低位转子下骨折也是短钉的禁忌证[63]。 2.2.5 主钉直径过小或过度扩髓 一般认为髓腔内插入直径更大的髓内钉,会使钉与骨的接触面积增大,减小远端锁钉与皮质及主钉接触处的应力,保护锁钉及股骨干不易发生断裂,提高内固定整体稳定性[64]。而若是髓钉直径小于髓腔,钉骨接触面积有限,就可能产生旋转应力,使远端局部应力集中,导致内固定失败。GEORGE等[65]回顾性分析492例接受髓内钉治疗的股骨转子间骨折患者后得出结论:髓钉直径较小和长度不足是髓钉远端旋转和复位丢失的危险因素。 髓钉插入受到髓腔内径粗细及曲度的影响,若要尽量插入直径较大的髓钉,就需要进行髓腔扩髓,这一概念首先由KUNTSCHER提出,目的是使髓内钉与骨的嵌崁合更加紧密,提高内固定整体稳定性[66]。刘泽民等[64]的研究表明,相较于9 mm直径PFNA主钉,适当扩髓后插入11 mm的主钉可使股骨所受应力减小,内固定整体承担应力增大,远端锁钉承担应力减小,有利于避免术后应力集中导致的股骨再骨折及远端锁钉断裂的出现。但过度扩髓后骨皮质过薄也会导致骨折的发生,有生物力学研究发现扩髓10-12 mm,骨的应变增加13%;而扩髓至16 mm,骨的应变增加至70%,在施加的负荷不变的情况下,应变的增加表明骨强度的降低[67]。这提示不能一味地追求扩髓,适度扩髓在保证骨强度的同时,置入较大直径髓内钉才能有效提高整体的生物力学稳定性,减少内固定失效的发生率。同时扩髓也被证明会破坏髓内血供,可能导致骨折不愈合的发生[6]。 2.2.6 髓钉皮质撞击 髓钉皮质撞击主要因髓内钉与股骨解剖不匹配引起,最初近端不匹配会造成插钉困难、外侧皮质劈裂、骨折断端不同程度的移位或分离、头颈块翻转、远端锁钉困难等[19]。远端的不匹配则是主钉尖端顶压股骨前侧皮质,见图6,造成髓钉尖端局部疼痛及股骨干骨折。 在PFNA-Ⅱ针对髓钉近端的形状和直径进行了改进后,有报道证明其在亚洲人群应用中能取得更好的疗效,近端不匹配相关并发症明显减少,以引起髋部疼痛为主[40]。但常用的短钉(长度< 240 mm)仍没有前弓曲率,CHANG等[68]使用长度为200 mm的PFNA-Ⅱ在亚洲人群中仍发现74.7%的钉尖偏前,34.8%的髓钉尖端与皮质撞击存在。为了避免这一并发症,不少学者探究其相关因素。PE?A等[69]纳入了78组存在前皮质撞击和无撞击的对照病例,进行多变量分析后表明股骨前弓较大、主钉进针点位置偏后是股骨前侧皮质撞击的危险因素,因此建议偏前置入主钉。MORI等[70]也认为适当沿大转子轴线选择偏前的进针点,可在一定程度上抵消股骨前弓角度,减少前侧皮质撞击概率。龚永霞等[71]的回顾性研究发现,髓内钉长度是髓钉与股骨前皮质撞击的另一重要危险因素。因此对于身高较低、股骨前弓角较大的患者,葛兴涛等[57]建议选择170 mm长度的主钉以避免钉尖顶压前弓的弧顶,如果是不稳定型转子间骨折可更换拥有前弓弧度的长型PFNA以跨过前弓弧顶,避免髓钉皮质撞击。 2.2.7 过度的楔形撑开效应 插入髓内钉的过程中引起股骨干外移和头颈骨块内翻旋转的现象即“楔形撑开效应”[72],见图7。有报道称其发生率可达10%,严重者会导致复位丢失、螺钉切出等并发症,进而引起内固定的失效[73]。但O′MALLEY等[72]通过随访46例髓内钉治疗转子间骨折发现股骨干平均外移7 mm、股骨颈平均内翻4°(颈干角平均129°),虽然造成了畸形,最终并不影响临床骨性愈合。李双等[74]也认为轻微的撑开效应是可接受的,但过度的撑开则会导致股骨干外移过度,断端接触面积过小,会影响内固定稳定性,而且超过5°的内翻预示着较高的失败率。 通过分析纳入文献,导致撑开效应发生的原因可总结为:①外侧壁骨折;②本身复位不良、或大腿外展位扩髓,插入主钉的挤压力导致头颈骨块与股骨干分离,甚至内翻;③尖锥开口、导针插入偏外或扩髓时没有向内压,导致没能磨除股骨头颈块外上方坚硬皮质的阻挡[75],出现撑开效应。因此为了避免楔形撑开效应,HAK等[76]建议在扩髓时将骨折端过度牵引,预留骨折块后退空间,将头颈骨块的外上方皮质凸显出来;ZHANG等[77]认为内收患肢,将入口点稍微向内侧移动并使用内侧推杆有助于减少楔形效应;TAO等[78]也建议将进针点向内移5 mm,即从大转子内侧壁开口经该处插入导针,同时应尽量避免将尖锥开口器插入大转子骨折线。这样插入导针时便可紧贴头颈骨块的外缘,随后用扩髓器紧靠头颈骨块开辟骨洞孔道,即能磨除头颈骨块外上方的皮质骨,形成合适的髓内钉通道,避免撑开效应的发生。 2.2.8 螺旋刀片(螺钉)位置不良 螺旋刀片在PFNA系统中起到稳定支撑头颈骨块并防止其旋转的作用,螺旋刀片在股骨头颈内的位置不良是导致内固定失败的重要因素[79]。在评判螺钉在头颈内放置效果方面,1959年CLEVELAND等[80]提出的评价标准有着重要地位,在正、侧位X射线片上分别以“上、中、下”和“前、中、后”来测量螺钉位置,认为螺钉“偏上”“偏前”放置属于位置不良,容易导致螺钉切出。后来学者将其称为“克利夫兰分区”,并证明了其对评价螺钉位置、预测内固定失效有着重要意义[81-82]。临床也不断对于分区内最优放置点进行探索。CARUSO等[81]将571例接受髓内钉治疗的转子间骨折患者通过克利夫兰分区分组,结果发现螺钉位于后上区的螺钉切出率高达50%,而正侧位均偏中间放置,切出率只有2.4%,因此推荐“中间-中间”的放置方法。DE BRUIJN等[83]的多因素分析研究则认为正侧位“中间-偏下”放置的内固定失效率最低。KANE等[84]的力学研究也得出“中间-偏下”放置至少与“中间-中间”放置一样具有较好的生物力学稳定性。 PARKER[85]在1992年进一步提出了“帕克率”的概念,通过百分比的方式准确表达螺钉位置,骨折顺利愈合案例的正、侧位片平均帕克率分别为45%,45%,而失败组分别为58%,36%,因此认为“偏上”和“偏后”的位置更容易发生螺钉切出,“中间-中间”放置最优。YEN等[86]通过研究162例接受PFNA-Ⅱ治疗的转子间骨折患者发现,术后内固定未失效组正侧位X射线片的平均帕克率分别为49.4%和46.4%,即“中间-中间”的位置,证明了帕克率的准确性。KASHIGAR等[87]的关于帕克率的单因素研究分析认为,正位上“偏下”放置更有利于减少切割的发生。但“偏后”放置更容易导致螺钉切出与CLEVELAND提出的“偏前”较差观点相对有出入,对于此争议,HSUEH等[88]的研究表明当螺钉偏后放置上、中、下的切出率分别为33.3%,5.0%,13.4%,偏上放置前、中、后失效率分别为20%,36.8%,33.3%,因此可以分析认为“偏上”是危险区,但不能单独的认为“偏后”放置是切出的危险因素,这可能是引起争议的关键点。 克利夫兰分区和帕克率的问题是均不能评估螺钉置入深度。尖顶距是BAUMGAERTNER等[23]在1995年提出的概念,最早是针对动力髋螺钉切出的预判研究,计算X射线正位片上螺钉尖端距离股骨头圆弧顶的距离+侧位片上螺钉尖距离股骨头圆弧顶的距离,两者之和要控制在25 mm内,否则螺钉切出概率增高。在尖顶距概念提出后的多年中,也逐渐成为评价股骨转子间骨折内植物位置的重要参数,尖顶距过大同样会增加髓内钉内固定失败风险得到了许多学者的认可[89],但对尖顶距的设定数值一直存在争议,在临床观察及生物力学研究中往往得出不同结论。对于尖顶距的下限值,较多文章支持以20 mm为标准[4,90-91],认为当尖顶距< 20 mm时稳定性较差,更容易出现螺旋刀片轴向切出。对于尖顶距的上限值,多数学者认为对于髓内钉来说尖顶距同样应小于25 mm,超出此数值则螺钉移位的风险明显增高[7,41]。这一标准也被纳入了2020年的老年转子间骨折诊疗指南[92]。但关于这一上限值仍存在较大的争论。YAM等[93]使用PFNA-Ⅱ时将失效临界值提高到27 mm发现仍可获得满意的临床预后。王炜昌等[94]的临床研究将尖顶距=30 mm为阈值,两组患者尖顶距比较差异同样有显著性意义,故认为尖顶距< 30 mm即可。NIKOLOSKI等[95]、周钰卓等[39]研究也认为30 mm是尖顶距的合适临界值,高于此临界值内固定失败率才明显增加。CARUSO等[96]的研究纳入604例转子间骨折患者,分析后得出34.8 mm作为尖顶距的上限临界值更有意义的结论。LANG等[97] 的一项研究中显示,随着尖顶距值的增大,螺钉切出概率也随之增大,当尖顶距> 45 mm时,螺钉切出股骨头的概率高达50%,因此认为尖顶距值与螺旋刀片切出的概率可能呈线性关系。 但髓内钉和动力髋螺钉实际是两种不同力学机制的固定方式。尖顶距提出时的设定条件是拉力螺钉在股骨头颈内居中放置最优,但有研究发现正位X射线片中拉力螺钉位置偏下,尖顶距虽增大,螺钉切出率反而降低[83],该现象的存在使得尖顶距评估螺钉位置的有效性遭受争议。ZHANG等[98]的研究中295例接受PFNA治疗患者中内固定失败组和成功组尖顶距的平均值都在20- 25 mm,无论是单因素还是多因素分析中,尖顶距对于PFNA内固定失效的发生率也并无影响。LI等[99]系统分析比较了1 831个病例,同样认为尖顶距不能准确预测术后螺旋刀片头颈切出的风险。可能造成尖顶距有效性及准确性分歧的原因:①尖顶距实际上反映的是螺旋刀片对股骨头颈部骨块的把持能力,但相比于头颈骨块的过度滑动,把持力不足导致切出的影响较小;②尖顶距测量中仅纳入了螺旋刀片深度,未考虑在股骨头颈中的钉道方向,对称分布的螺旋刀片可具有相同的尖顶距,因此单纯根据尖顶距难以确定螺旋刀片的最佳放置点;③尖顶距是绝对指标,但股骨头大小存在个体差异,会导致结果有误差;④尖顶距是指导螺钉放置深度指标,软骨下骨层骨密度相对高,螺旋刀片越接近此位置,稳定性就越强,但从头部穿出的风险也相对增加[27]。 KUZYK等[100]2012年发表在欧盟20+所国际顶级大学保送直升项目(JOT)上的一篇论文提示,由于股骨矩的存在,头颈螺钉偏下方放置可以提供更好的轴向和抗扭矩强度,并由此提出一个尖顶距参考距(calcar referenced tip apex distance,CalTAD)的概念。CalTAD 的计算方法和尖顶距一样,但正位片上将测量参考位置改为股骨矩。CalTAD作为对尖顶距的补充与修正,是在尖顶距基础上提出的新概念,解决了尖顶距无法解释的“螺钉置入偏下时尖顶距偏大但剪切率未增加”的问题。部分学者认为CalTAD能准确预测螺钉切出的概率,或是认为尖顶距与CalTAD应并重考虑[96,101]。 但其目前仍以临床回顾性研究为主,相较于尖顶距来说,CalTAD 在阈值与准确性方面尚未形成共识,临床应用及接受度有限。仍需进一步临床研究验证,两者孰优孰劣还没有定论。 结合以上标准大多学者建议螺旋刀片应放置在股骨头内“中间-中间”的位置,尖顶距值也多在20-25 mm范围内,更接近主要压力骨小梁和主要张力骨小梁的交点,螺旋刀片尖端距软骨下骨位置适当,生物力学强度较好[83,87,102]。多项研究也推荐“偏下-中间”的位置,虽然尖顶距多> 25 mm,但因股骨距的存在,认为“偏下-中间”放置同样稳固,甚至可能优于“中间-中间”分布[84,88,102-103]。而其他位置,则被认为内固定失效率较高。 2.2.9 短钉远端锁钉未置入 股骨转子间区髓腔宽大,主钉插入后会在髓腔内有摆动的空间,尤其对于髓钉直径明显小于髓腔或不稳定型骨折来说摆动幅度更大,过度摆动可能导致骨折复位丢失、钉尖区骨折,近端外侧壁不稳定时还存在主钉下沉风险[65,104]。 因此目前使用PFNA治疗股骨转子间骨折,均常规置入远端锁钉,认为远端锁钉可以维持骨折复位后长度和旋转稳定性,同时分担主钉的应力负荷,增加“股骨-髓内钉复合体”的整体扭矩刚度[105]。GEORGE等[65]的研究表明置入的远端锁钉与外侧皮质接触可以防止髓钉远端旋转。 EFSTAHOPOULOS等[106]有限元研究也发现远侧交锁螺钉可分担主钉所承受的载荷,发现将交锁螺钉向近端移动,能减少远侧主钉尖端所受应力,相应会增加近侧头颈螺钉所受应力。通过合理设计交锁螺钉的位置,能够分散应力,以减少髓钉近端和远端并发症的发生。 但有学者发现使用远端交锁螺钉会降低局部骨皮质强度、增加局部应力,反复钻孔置入时更明显,有导致股骨干骨折发生的风险,传导的轴向负荷也可能导致螺钉的断裂[107]。因此在使用长钉时有不使用远端锁钉的趋势。HEGDE等[108]的前瞻性研究纳入58例股骨转子间骨折患者,均使用长PFNA-Ⅱ治疗,随机分为远端锁定组与未锁组,分析发现两组在内固定失效方面并无差异,远端锁定增加了手术时间和辐射暴露,还延迟了骨折愈合,因此认为无需置入远端锁钉。LIL等[109]在使用长钉治疗A2型转子间骨折中,也认为不进行远端锁定效果更好,近端并发症更少。有学者分析其原因后认为长钉的置入通常扩髓并跨过股骨前弓,主钉与髓腔接触充分,加之长钉的工作力矩大,因此无需远端锁定就有很好的稳定性[110]。 针对短钉是否需要置入远端锁钉,LI等[111]通过随机对照试验发现对于稳定型转子间骨折来说,交锁组和不交锁组在骨折愈合时间、愈合率和术后并发症等方面差异均无显著性意义。但SKáLA-ROSENBAUM等[112]对849例转子间骨折短钉治疗患者进行研究则发现,髓钉周围骨折病例中,未锁定占比高达85.7%,建议在使用短钉时常规使用远端锁钉。对比两项研究可以发现,LI等[111]研究的对象为稳定型A1、A2骨折,而后者则未做区分,认为股骨近端的稳定性可能是远端锁定预后的重要影响因素,这一结论也得到相关研究的证实[113]。而且亓一鸣等[110]认为相较于长钉,短钉力学稳定性较差,主钉在髓腔内易摆动,不使用远端锁钉可能造成内固定的失败,因此对任何类型的股骨转子间骨折,采用短钉固定时需常规打入远侧交锁螺钉。"
| [1] 张世民, 编. 老年髋部转子间骨折[M]. 2版. 北京: 科学出版社,2023. [2] MIYASAKA D, ENDO N, ENDO E, et al. Incidence of hip fracture in Niigata, Japan in 2004 and 2010 and the long-term trends from 1985 to 2010. J Bone Miner Metab. 2016;34(1):92-98. [3] 叶茂, 邹毅, 王明辉, 等. 高龄股骨转子间骨折保守治疗与四种手术治疗比较[J]. 中国矫形外科杂志,2017,25(22): 2032-2037. [4] SUBASI O, ASLAN L, DEMIRHAN M, et al. A novel lower bound for tip-apex distance. Eur J Trauma Emerg Surg. 2022; 48(3):1787-1798. [5] 刘泽民, 吕欣. 髓内钉在四肢长管状骨骨折治疗中的应用:扩髓与不扩髓[J]. 中国组织工程研究,2022,26(3):461-467. [6] 刘小雷, 王炎, 赵晓龙, 等. 老年人股骨近端抗旋髓内钉失败的危险因素[J]. 中国矫形外科杂志,2021,29(6):494-498. [7] 吴晓天, 陈农, 何小健, 等. 股骨粗隆间骨折髓内固定手术失败危险因素的Meta分析[J]. 中国骨与关节损伤杂志,2018, 33(10):1021-1025. [8] EVANS EM. The treatment of trochanteric fractures of the femur. J Bone Joint Surg Br. 1949;31b(2):190-203. [9] JENSEN JS, MICHAELSEN M. Trochanteric femoral fractures treated with McLaughlin osteosynthesis. Acta Orthop Scand. 1975; 46(5):795-803. [10] KLABER I, BESA P, SANDOVAL F, et al. The new AO classification system for intertrochanteric fractures allows better agreement than the original AO classification. An inter- and intra-observer agreement evaluation. Injury. 2021;52(1): 102-105. [11] 马炳, 方贵明, 高明杰, 等. 老年股骨转子间骨折AO分型与膝关节骨性关节炎严重程度的相关性分析[J]. 淮海医药,2023, 41(3):270-273. [12] MULLER ME, NAZARIAN S, KOCH P, et al. The Comprehensive Classification of Fractures of Long Bones. Springer Berlin Heidelberg, 1990. [13] 熊晨, 张立佳, 葛蒙, 等. 基于杠杆平衡重建理论分析动力髋螺钉固定股骨转子间骨折的失效原因[J]. 中华创伤骨科杂志,2022,24(6):515-521. [14] ŞAHIN A, AGAR A, GÜLABI D, et al. Comparison of dynamic hip screw and antirotation screw with cannulated screw in the treatment of transcervical collum femoris fractures. Jt Dis Relat Surg. 2020; 31(2):320-327. [15] 冯俊超, 高明暄, 辛晓明, 等. 股骨转子间骨折内固定器械研究进展[J]. 生物骨科材料与临床研究,2023,20(5):69-74. [16] 叶楷锋, 徐忠宁, 田耘. 粗隆间骨折髓内固定的研究进展[J]. 中国微创外科杂志, 2019,19(12):1112-1116+1128. [17] SI MMERMACHER RK, LJUNGQVIST J, BAIL H, et al. The new proximal femoral nail antirotation (PFNA) in daily practice: results of a multicentre clinical study. Injury. 2008;39(8):932-939. [18] 王武, 翟生, 韩小平, 等. 股骨近端抗旋髓内钉与动力髋螺钉对老年不稳定股骨粗隆间骨折疗效的对比研究[J]. 中华医学杂志,2018,98(5):357-361. [19] 李慧武, 孙月华, 史定伟, 等. 股骨近端防旋髓内钉治疗老年股骨转子间骨折112例[J]. 中华创伤杂志,2011,27(11):990-994. [20] MU W, ZHOU J. PFNA-II Internal Fixation Helps Hip Joint Recovery and Improves Quality of Life of Patients with Lateral-Wall Dangerous Type of Intertrochanteric Fracture. Biomed Res Int. 2021;2021:5911868. doi: 10.1155/2024/9808357 [21] 张世民, 胡孙君, 杜守超, 等. 小转子二分型的难复位股骨转子间骨折手术技巧及疗效分析[J]. 同济大学学报(医学版), 2020,41(6):772-778. [22] 聂少波, 张伟, 张里程, 等. 股骨转子间骨折术后内固定失效的危险因素研究进展[J]. 中华创伤骨科杂志,2021,23(3): 233-238. [23] BAUMGAERTNER MR, CURTIN SL, LINDSKOG DM, et al. The value of the tip-apex distance in predicting failure of fixation of peritrochanteric fractures of the hip. J Bone Joint Surg Am. 1995;77(7):1058-1064. [24] 汪祥. 股骨近端防旋髓内钉近端滑动加压正性支撑复位治疗老年股骨转子间骨折[D]. 合肥: 安徽医科大学,2021. [25] GOTFRIED Y, KOVALENKO S, FUCHS D. Nonanatomical reduction of displaced subcapital femoral fractures (Gotfried reduction). J Orthop Trauma. 2013;27(11): e254-e259. [26] CHANG SM, ZHANG YQ, MA Z, et al. Fracture reduction with positive medial cortical support: a key element in stability reconstruction for the unstable pertrochanteric hip fractures. Arch Orthop Trauma Surg. 2015;135(6):811-818. [27] 武英楷, 朱新峰, 宁尚攀, 等. 股骨近端抗旋转髓内钉稳定评分系统的预测价值[J]. 中国矫形外科杂志,2024, 32(2):121-126. [28] RAMACHANDRAN K, MANOJ KKA, SANKAR AV. Critical analysis of factors determining mechanical failures in proximal femoral nailing. Int J Res Orthop. 2019; 5(2):275. [29] PARK YC, YOON SP, YANG KH. The Effects of Extramedullary Reduction in Unstable Intertrochanteric Fracture: A Biomechanical Study Using Cadaver Bone. J Korean Fracture Soc. 2018;31:79-86. [30] LI SJ, CHEN SY, CHANG SM, et al. Insufficient proximal medullary filling of cephalomedullary nails in intertrochanteric femur fractures predicts excessive postoperative sliding: a case-control study. BMC Musculoskelet Disord. 2023;24(1):156. [31] ZHANG Y, FU Y, WU D. Research progress on weak state of lateral wall in intertrochanteric fractures. Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi. 2024;38(3):363-367. [32] MÜLLER F, DOBLINGER M, KOTTMANN T, et al. PFNA and DHS for AO/OTA 31-A2 fractures: radiographic measurements, morbidity and mortality. Eur J Trauma Emerg Surg. 2020;46(5):947-953. [33] 陶金, 熊贵润, 刘蓬然, 等. 股骨转子间骨折外侧壁的临床意义及其损伤的内固定治疗[J]. 中国组织工程研究,2020, 24(30):4854-4859. [34] BABHULKAR S. Unstable trochanteric fractures: Issues and avoiding pitfalls. Injury. 2017;48(4): 803-818. [35] 王守宝, 杨峰, 张振清, 等. 重建锁定接骨板联合股骨近端防旋髓内钉内固定治疗合并外侧壁破裂的A3型老年股骨转子间骨折的临床研究[J].中医正骨,2022, 34(12):23-28. [36] 王贤, 孙可, 林贞桦, 等. 股骨近端防旋髓内钉治疗股骨转子间骨折内固定失败的相关因素分析[J]. 重庆医学,2024,53(8):1226-1230. [37] 章鑫隆, 陈飞, 闫石. 股骨粗隆间骨折股骨近端防旋髓内钉内固定失效的危险因素分析[J]. 中国骨与关节损伤杂志,2022, 37(12):1238-1242. [38] 吴钟汉, 王景坤, 李涛, 等. 股骨近端防旋髓内钉治疗外侧壁完整型和外侧壁危险型股骨转子间骨折[J]. 中国组织工程研究,2024,28(6):911-916. [39] 周钰卓, 齐宇新, 马腾洋, 等. 老年股骨粗隆间骨折PFNA失败的危险因素分析[J]. 中国矫形外科杂志,2020, 28(4):292-296. [40] 王茂林, 易志坚, 卢明刚, 等. 防旋股骨近端髓内钉治疗股骨粗隆间骨折术后失效原因分析[J]. 中国骨与关节杂志, 2019,8(7):504-507. [41] 徐闯, 杨可为, 孙思鑫, 等. 骨质疏松性老年股骨转子间骨折患者股骨近端防旋髓内钉内固定术后再骨折的危险因素分析及预测模型建立[J]. 中华骨与关节外科杂志,2024,17(9):815-822. [42] 牛国庆, 吴峰, 彭智浩, 等. 股骨粗隆间骨折PFNA内固定失效手术因素分析[J]. 中国临床解剖学杂志,2020,38(6): 728-734. [43] 蔡群斌, 姜自伟, 林梓凌, 等. 股骨近端防旋髓内钉不同进钉点治疗外侧壁破裂型股骨转子间骨折的有限元分析[J]. 天津医药, 2020,48(2):105-109,前插102-前插103. [44] 李尧, 胡传真, 茅凌洲, 等. 股骨近端防旋髓内钉联合小钢板重建外侧壁治疗AO/OTA 31-A3型股骨转子间骨折[J]. 中国修复重建外科杂志,2019, 33(10):1223-1227. [45] 黄复铭, 谭哲伦, 张京, 等. 外侧壁重建对髓内钉治疗A3型股骨转子间骨折疗效影响的meta分析[J]. 中华骨与关节外科杂志,2024,17(4):361-370. [46] KULKARNI SG, BABHULKAR SS, KULKARNI SM, et al. Augmentation of intramedullary nailing in unstable intertrochanteric fractures using cerclage wire and lag screws: a comparative study. Injury. 2017; 48 Suppl 2:s18-s22. [47] 夏国峰, 陶春生, 李晓亮, 等. 股骨近端抗旋髓内钉固定转子间骨折是否重建外侧壁[J]. 中国矫形外科杂志,2023, 31(16):1441-1446. [48] WANG R, ZHANG H, WEI Q, et al. Intramedullary nails in combination with reconstruction plate in the treatment of unstable intertrochanteric femoral fractures with lateral wall damage. Int Orthop. 2021;45(11):2955-2962. [49] 侯宇, 姚琦, 张亘瑷, 等. 第三代 Ga mma钉与防旋股骨近端髓内钉治疗股骨粗隆间骨折术后股骨近端短缩的比较研究[J]. 中国修复重建外科杂志,2018, 32(3):338-345. [50] GAVASKAR DA, SRINIVASAN DP, J DB, et al. Retrograde entry portal for cephalomedullary nailing in difficult subtrochanteric fractures. Injury. 2021; 52(7):2010-2015. [51] 鲁沂, 张道虎, 杨剑, 等. 弹性髓内钉为导针与定位点内移在股骨粗隆间骨折PFNA内固定术中的应用[J]. 中国骨与关节损伤杂志,2018,33(8):833-834. [52] 侯永洋, 庞施义, 薛伟美, 等. 高龄股骨粗隆间骨折PFNA内固定术后早期并发症分析[J]. 中国骨与关节损伤杂志, 2017,32(3):323-325. [53] 刘俊, 谢华, 赵银必, 等. PFNA置入位点设计对股骨粗隆间骨折患者疗效及安全性的影响[J]. 创伤外科杂志,2021, 23(1):28-32. [54] CHON CS, KIM JW, SOHN HS, et al. Computational simulation of cephalomedullary nailing in the osteoporotic Asian femur and clinical implications. Injury. 2022;53(3):1177-1183. [55] CIAFFA V, VICENTI G, MORI CM, et al. Unlocked versus dynamic and static distal locked femoral nails in stable and unstable intertrochanteric fractures. A prospective study. Injury. 2018;49 Suppl 3:s19-s25. [56] HORWITZ DS, TAWARI A, SUK M. Nail Length in the Management of Intertrochanteric Fracture of the Femur. J Am Acad Orthop Surg. 2016;24(6):e50-e58. [57] 葛兴涛, 杨金虎, 赵涛. PFNA-Ⅱ术式240 mm主钉和170 mm主钉治疗股骨转子间骨折患者的疗效对比研究[J]. 创伤外科杂志,2020,22(5):383-386. [58] BOVBJERG P, FROBERG L, SCHMAL H. Short versus long intramedullary nails for treatment of intertrochanteric femur fractures (AO 31-A1 and AO 31-A2): a systematic review. Eur J Orthop Surg Traumatol. 2019;29(8):1823-1831. [59] 屈峥嵘, 马晓峰, 陈国良. 长、短髓内钉对股骨转子间骨折患者术后Harris功能评分和并发症的影响[J]. 实用临床医药杂志,2018,22(22):46-48. [60] HONG JB, DAN Y, OUYANG L, et al. Biomechanical study on different lengths of PFNA fixation for unstable intertrochanteric femoral fractures. J Musculoskelet Neuronal Interact. 2017; 17(4):299-302. [61] 岳茂明, 杨大威. 长、短股骨近端防旋髓内钉治疗A2.3型股骨转子间骨折的疗效比较[J]. 中国修复重建外科杂志, 2024,38(6):703-709. [62] TIAN S, SHEN Z, LIU Y, et al. The effect of tranexamic acid on hidden bleeding in older intertrochanteric fracture patients treated with PFNA. Injury. 2018; 49(3):680-684. [63] 王安全, 陈昊, 华兴一, 等. 亚洲型股骨近端抗旋髓内钉治疗亚洲人群转子间骨折髓内钉突出程度的比较[J]. 中国组织工程研究,2024,28(12):1901-1906. [64] 刘泽民, 王栋, 李岩, 等. 股骨近端防旋髓内钉-Ⅱ治疗31-A3型股骨转子间骨折扩髓与否的有限元分析[J]. 中国组织工程研究,2024,28(30):4770-4776. [65] GEORGE AV, BOBER K, ELLER EB, et al. Short cephalomedullary nail toggle: a closer examination. OTA Int. 2022; 5(1): e185. [66] BONG MR, KOVAL KJ, EGOL KA. The history of intramedullary nailing. Bull NYU Hosp Jt Dis. 2006;64(3-4):94-97. [67] 罗先正, 张薇. 髓内钉的生物力学设计[J]. 中华骨科杂志,1997,17(4):57-61. [68] CHANG SM, SONG DL, MA Z, et al. Mismatch of the short straight cephalomedullary nail (PFNA-II) with the anterior bow of the Femur in an Asian population. J Orthop Trauma. 2014;28(1): 17-22. [69] PEÑA OR, GÓMEZ GÉLVEZ A, ESPINOSA KA, et al. Cephalomedullary nails: factors associated with impingement of the anterior cortex of the femur in a Hispanic population. Arch Orthop Trauma Surg. 2015;135(11):1533-1540. [70] MORI CM, VICENTI G, CARROZZO M, et al. The fake unlocked femoral nail: A configuration to avoid in stable pertrochanteric femur fractures. Injury. 2018;49 Suppl 3:s32-s36. [71] 龚永霞, 彭婷婷, 陈红梅. 老年股骨粗隆间骨折髓内钉与股骨前皮质撞击的危险因素研究[J]. 中国骨与关节杂志, 2021,10(9):712-717. [72] O’MALLEY MJ, KANG KK, AZER E, et al. Wedge effect following intramedullary hip screw fixation of intertrochanteric proximal femur fracture. Arch Orthop Trauma Surg. 2015 135(10):1343-1347. [73] MINGO-ROBINET J, GONZALEZ-ALONSO C, ALONSO DEL OLMO JA. Fluoroscopic landmarks to recognize iatrogenic varus displacement (wedge effect) during cephalomedullary nailing of intertrochanteric fractures. Injury. 2021; 52 Suppl 4:s47-s53. [74] 李双, 张世民, 王健, 等. 股骨转子间骨折头髓钉固定术中楔形撑开效应及其预防的研究进展[J]. 中华创伤骨科杂志, 2023,25(3):272-276. [75] BUTLER BA, SELLEY RS, SUMMERS HD, et al. Preventing Wedge Deformities When Treating Intertrochanteric Femur Fractures With Intramedullary Devices: A Technical Tip. J Orthop Trauma. 2018;32(3): e112-e116. [76] HAK DJ, BILAT C. Avoiding varus malreduction during cephalomedullary nailing of intertrochanteric hip fractures. Arch Orthop Trauma Surg. 2011;131(5): 709-710. [77] ZHANG W, CHEN P, QI J, et al. Impact of the nail insertion angle on the wedge effect in intramedullary nail fixation of intertrochanteric hip fractures. Orthop Traumatol Surg Res. 2024:103989. doi: 10.1016/j.otsr.2024.103989. [78] TAO YL, MA Z, CHANG SM. Does PFNA II avoid lateral cortex impingement for unstable peritrochanteric fractures? Clin Orthop Relat Res. 2013;471(4): 1393-1394. [79] 王欣, 张英琪, 杜守超, 等. 股骨近端防旋髓内钉内固定术中螺旋刀片导针偏心化原因分析[J]. 中国修复重建外科杂志, 2021,35(8):950-955. [80] CLEVELAND M, BOSWORTH DM, THOMPSON FR, et al. A ten-year analysis of intertrochanteric fractures of the femur. J Bone Joint Surg Am. 1959;41-a: 1399-1408. [81] CARUSO G, BONOMO M, VALPIANI G, et al. A six-year retrospective analysis of cut-out risk predictors in cephalomedullary nailing for pertrochanteric fractures: Can the tip-apex distance (TAD) still be considered the best parameter? Bone Joint Res. 2017;6(8): 481-488. [82] KARAPINAR L, TURGUT A, KUMBARACI M, et al. Evaluation of the quadrants of femoral neck-head in the cephalomedullary fixation of intertrochanteric fractures with a helical blade: Is inferior posterior quadrant also safe? A clinical study. Jt Dis Relat Surg. 2021;32(1):93-100. [83] DE BRUIJN K, DEN HARTOG D, TUINEBREIJER W, et al. Reliability of predictors for screw cutout in intertrochanteric hip fractures. J Bone Joint Surg Am. 2012;94(14):1266-1272. [84] KANE P, VOPAT B, HEARD W, et al. Is tip apex distance as important as we think? A biomechanical study examining optimal lag screw placement. Clin Orthop Relat Res. 2014; 472(8):2492-2498. [85] PARKER MJ. Cutting-out of the dynamic hip screw related to its position. J Bone Joint Surg Br. 1992;74(4):625. [86] YEN SH, LU CC, HO CJ, et al. Impact of Wedge Effect on Outcomes of Intertrochanteric Fractures Treated with Intramedullary Proximal Femoral Nail. J Clin Med. 2021;10(21):5112. [87] KASHIGAR A, VINCENT A, GUNTON MJ, et al. Predictors of failure for cephalomedullary nailing of proximal femoral fractures. Bone Joint J. 2014;96-b(8):1029-1034. [88] HSUEH KK, FANG CK, CHEN CM, et al. Risk factors in cutout of sliding hip screw in intertrochanteric fractures: an evaluation of 937 patients. Int Orthop. 2010;34(8):1273-1276. [89] HSU KH, CHANG CH, SU YP, et al. Radiographic risk factors for predicting failure of geriatric intertrochanteric fracture treatment with a cephalomedullary nail. J Chin Med Assoc. 2019;82(7):584-588. [90] LI S, CHANG SM, JIN YM, et al. A mathematical simulation of the tip-apex distance and the calcar-referenced tip-apex distance for intertrochanteric fractures reduced with lag screws. Injury. 2016;47(6):1302-1308. [91] 李建涛, 张里程, 唐佩福. 股骨粗隆间骨折治疗理念与内固定器械的发展概述[J]. 中国修复重建外科杂志,2019,33(1):1-7. [92] 中国脆性骨折联盟, 中国老年医学学会骨与关节分会创伤骨科学术工作委员会, 白求恩·骨科加速康复联盟, 等. 老年股骨转子间骨折诊疗指南[J]. 中华创伤骨科杂志,2020,22(2):93-99. [93] YAM M, CHAWLA A, KWEK E. Rewriting the tip apex distance for the proximal femoral nail anti-rotation. Injury. 2017;48(8):1843-1847. [94] 王炜昌, 王荣生, 石裕明, 等. 股骨近端防旋髓内钉治疗老年股骨转子间不稳定骨折内固定失效的危险因素[J]. 临床骨科杂志,2019,22(4):477-481. [95] NIKOLOSKI AN, OSBROUGH AL, YATES PJ. Should the tip-apex distance (TAD) rule be modified for the proximal femoral nail antirotation (PFNA)? A retrospective study. J Orthop Surg Res. 2013;8:35. [96] CARUSO G, CORRADI N, CALDARIA A, et al. New tip-apex distance and calcar-referenced tip-apex distance cut-offs may be the best predictors for cut-out risk after intramedullary fixation of proximal femur fractures. Sci Rep. 2022;12(1):357. [97] LANG NW, JOESTL J, PAYR S, et al. Secondary femur shaft fracture following treatment with cephalomedullary nail: a retrospective single-center experience. Arch Orthop Trauma Surg. 2017;137(9):1271-1278. [98] ZHANG W, ANTONY XAVIER RP, DECRUZ J, et al. Risk factors for mechanical failure of intertrochanteric fractures after fixation with proximal femoral nail antirotation (PFNA II): a study in a Southeast Asian population. Arch Orthop Trauma Surg. 2021;141(4):569-575. [99] LI S, CHANG SM, NIU WX, et al. Comparison of tip apex distance and cut-out complications between helical blades and lag screws in intertrochanteric fractures among the elderly: a meta-analysis. J Orthop Sci. 2015;20(6):1062-1069. [100] KUZYK PR, ZDERO R, SHAH S, et al. Femoral head lag screw position for cephalomedullary nails: a biomechanical analysis. J Orthop Trauma. 2012;26(7):414-421. [101] KULAKOGLU B, OZDEMIR G, BINGOL O, et al. A new scoring system for predicting cut-out risk in patients with intertrochanteric femur fractures treated with proximal femoral nail anti-rotation. Acta Orthop Traumatol Turc. 2023;57(5):258-266. [102] JENKINS PJ, RAMAESH R, PANKAJ P, et al. A micro-architectural evaluation of osteoporotic human femoral heads to guide implant placement in proximal femoral fractures. Acta Orthop. 2013;84(5):453-459. [103] TURGUT A, KALENDERER Ö, KARAPıNAR L, et al. Which factor is most important for occurrence of cutout complications in patients treated with proximal femoral nail antirotation? Retrospective analysis of 298 patients. Arch Orthop Trauma Surg. 2016; 136(5):623-630. [104] CHANG SM, WANG ZH, TIAN KW, et al. A sophisticated fracture classification system of the proximal femur trochanteric region (AO/OTA-31A) based on 3D-CT images. Front Surg. 2022;9:919225. [105] DANER WE, III, OWEN JR, WAYNE JS, et al. Biomechanical evaluation of the risk of secondary fracture around short versus long cephalomedullary nails. Eur J Orthop Surg Traumatol. 2017;27(8):1103-1108. [106] EFSTATHOPOULOS N, NIKOLAOU VS, XYPNITOS FN, et al. Investigation on the distal screw of a trochanteric intramedullary implant (Fi-nail) using a simplified finite element model. Injury. 2010;41(3):259-265. [107] BRECEDA A, SANDS A, ZDERIC I, et al. Biomechanical analysis of peri‑implant fractures in short versus long cephalomedullary implants following pertrochanteric fracture consolidation. Injury. 2021;52(1):60-65. [108] HEGDE A, KHANNA V, MANE P, et al. A comparative analysis of distal locked and unlocked long proximal femoral nail antirotation (PFNA-II) in the fixation of stable intertrochanteric fractures. Chin J Traumatol. 2023;26(2):111-115. [109] LIL NA, MAKWANA VR, PATEL TD, et al. Comparative study of intertrochanteric fracture fixation using proximal femoral nail with and without distal interlocking screws. World J Orthop. 2022;13(3):267-277. [110] 亓一鸣, 王晓旭, 张世民. 股骨转子间骨折头髓钉治疗中远侧交锁螺钉的研究进展[J]. 中国修复重建外科杂志,2024, 38(3):356-362. [111] LI X, ZHANG L, HOU Z, et al. Distal locked and unlocked nailing for perthrochanteric fractures--a prospective comparative randomized study. Int Orthop. 2015;39(8): 1645-1652. [112] SKÁLA-ROSENBAUM J, DŽUPA V, BARTOŠKA R, et al. Distal locking in short hip nails: Cause or prevention of peri-implant fractures? Injury. 2016; 47(4):887-892. [113] BURUIAN A, SILVA GOMES F, ROSEIRO T, et al. Distal interlocking for short trochanteric nails: static, dynamic or no locking? Review of the literature and decision algorithm. EFORT Open Rev. 2020;5(7):421-429. |
| [1] | Jiang Xianglong, Li Zhongshan, Che Tongtong. Application effects and mechanisms of low-frequency pulsed electromagnetic fields in muscle repair and growth [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(9): 2350-2360. |
| [2] | Liu Jinlong, Abuduwupuer·Haibier, Bai Zhen, Su Danyang, Miao Xin, Li Fei, Yang Xiaopeng. Efficacy of different nonsurgical treatments for adolescent idiopathic scoliosis: a systematic review and network meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(9): 2370-2379. |
| [3] | Shi Yaozhou, Jia Fanglin, Zhang Heling, Song Hanlin, Gao Haoran, Gao Xiao, Sun Wei, Feng Hu. Establishment and validation of a prediction model for axial symptoms after laminectomy with lateral mass screw fixation [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(9): 2269-2277. |
| [4] | Chen Qiuhan, Yang Long, Yuan Daizhu, Wu Zhanyu, Zou Zihao, Ye Chuan. Peri-knee osteotomy for treatment of knee osteoarthritis: optimization of treatment strategies [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(9): 2303-2312. |
| [5] | Zhang Zizheng, Luo Wang, Liu Changlu. Application value of finite element analysis on unicompartmental knee arthroplasty for medial knee compartmental osteoarthritis [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(9): 2313-2322. |
| [6] | Li Qingbin, Lin Jianhui, Huang Wenjie, Wang Mingshuang, Du Jiankai, Lao Yongqiang. Bone cement filling after enlarged curettage of giant cell tumor around the knee joint: a comparison of subchondral bone grafting and non-grafting [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(8): 1896-1902. |
| [7] | Cao Yong, Teng Hongliang, Tai Pengfei, Li Junda, Zhu Tengqi, Li Zhaojin. Interactions between cytokines and satellite cells in muscle regeneration [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(7): 1808-1817. |
| [8] | Abuduwupuer·Haibier, Shang Qisong Song Xinghua. Analysis of factors for recurrent fractures of vertebral and adjacent vertebrae after osteoporotic compression fracture in the elderly patients with underlying diseases [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(3): 642-651. |
| [9] | Guan Yujie, Zhao Bin. Application and prospect of artificial intelligence in screening and diagnosis of scoliosis [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(3): 721-730. |
| [10] | Yang Peng, Xu Chenghan, Zhou Yingjie, Chai Xubin, Zhuo Hanjie, Li Lin, Shi Jinyu. A meta-analysis of risk factors for residual back pain after vertebral augmentation for osteoporotic vertebral compression fractures [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(3): 731-739. |
| [11] | Wang Zhipeng, Zhang Xiaogang, Zhang Hongwei, Zhao Xiyun, Li Yuanzhen, Guo Chenglong, Qin Daping, Ren Zhen. A systematic review of application value of machine learning to prognostic prediction models for patients with lumbar disc herniation [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(3): 740-748. |
| [12] | Yu Weijie, Cao Dongdong, Guo Tianci, Niu Puyu, Yang Jialin, Wang Simin, Liu Aifeng. Risk prediction models of recurrence after percutaneous endoscopic lumbar discectomy: a systematic review and meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(3): 749-759. |
| [13] | Zhang Junwei, Chen Lingling, Ma Zhenyuan, Nie Weizhi, Li Chaohui, Wang Haitao, Duan Laibao, Hou Jinyong, Bi Hongzheng. Three-dimensional displacement and risk factors of midshaft clavicle fractures treated with titanium elastic intramedullary nailing [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(2): 269-277. |
| [14] | Tan Fengyi, Xie Jiamin, Pan Zhenfeng, Zhang Xinxu, Zheng Zetai, Zeng Zhiying, Zhou Yanfang. Effect and mechanism of collagen combined with microneedles in treatment of skin photoaging [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(2): 451-458. |
| [15] | Han Yapeng, Gao Jun, Niu Yunwei, Deng Enjia. Mechanism of programmed cell death mediated by total flavonoids of Rhizoma Drynariae [J]. Chinese Journal of Tissue Engineering Research, 2026, 30(12): 3091-3099. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||