Chinese Journal of Tissue Engineering Research ›› 2018, Vol. 22 ›› Issue (23): 3723-3729.doi: 10.3969/j.issn.2095-4344.0233
Previous Articles Next Articles
Distal femoral fractures: Fixation and individualized treatment
Zhang Peng, Bi Zheng-gang
- The First Affiliated Hospital of Harbin Medical University, Harbin 150001, Heilongjiang Province, China
-
Online:2018-08-18Published:2018-08-18 -
Contact:Bi Zheng-gang, Professor, Chief physician, The First Affiliated Hospital of Harbin Medical University, Harbin 150001, Heilongjiang Province, China -
About author:Zhang Peng, Master candidate, Physician, The First Affiliated Hospital of Harbin Medical University, Harbin 150001, Heilongjiang Province, China
CLC Number:
Cite this article
Zhang Peng, Bi Zheng-gang. Distal femoral fractures: Fixation and individualized treatment[J]. Chinese Journal of Tissue Engineering Research, 2018, 22(23): 3723-3729.
share this article
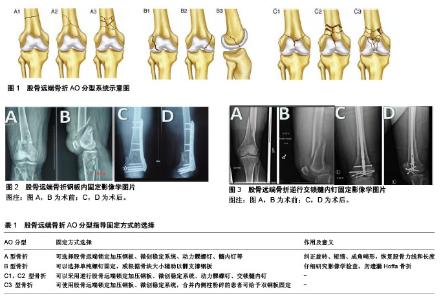
股骨远端骨折有多种治疗方式,包括保守治疗(石膏、夹板、牵引)、外固定架、角度固定装置、钢板固定、逆行交锁髓内钉、关节置换等。无论选择哪种内固定方式,其主要目标都是:维持膝关节周围稳定性,恢复下肢力线,早期康复训练,尽可能保护膝关节功能。 2.1 保守治疗 股骨远端骨折多选择手术治疗,具有固定更稳定,并发症少,可早期功能锻炼等优点。但对于一些特殊情况,如无移位的骨折,受伤前患肢无法行走或合并脊髓损伤患肢无法活动,基础疾病较多、无法耐受手术的患者可采取保守治疗[1-2]。研究发现,比较手术和保守治疗股骨远端骨折术前无法行走或合并有脊髓损伤的患者,发现2种治疗方案的骨折愈合率无明显差异,均达到90%以上,但是保守治疗的患者出现压疮等皮肤软组织并发症的概率明显较高,这与患者术后疼痛明显减轻,方便护理有一定关系[3]。保守治疗固定方法包括:长夹板、石膏、皮肤/骨牵引。夹板或石膏固定需至少4-6周[8],属于非负重固定方式,需对骨折断端定期观察。髁上骨折还可以通过皮肤牵引或骨牵引进行负重固定,对于牵引起决定性作用的患者,建议行骨牵引治疗,因为骨牵引避免了力通过皮肤及软组织层面,降低损伤。无论哪种方式,长期固定保守治疗有其固有的并发症,如坠积性肺炎、皮肤软组织并发症、关节粘连僵直、深静脉血栓形成等[1,9]。因此,对可耐受手术的股骨远端骨折患者,建议行手术治疗。 2.2 手术治疗 根据骨折类型和外科医生习惯不同,股骨远端骨折可选择几种不同手术入路。大多数手术可以通过股骨远端外侧入路完成,如果采用微创稳定系统固定方式,可以选择微创入路,如果关节面骨折较为复杂,需更好的显露关节面,可以选择旁髌腱入路,如果存在内侧后髁的冠状面骨折或内侧需放置钢板支撑的患者,可选择单独或联合内侧入路手术方式[10-12]。以下作者将具体阐述各种不同固定方式的进展及治疗效果。 2.2.1 外固定架 外固定架是介于手术与非手术之间的一种微创治疗手段。最早应用于战争时期,操作简单,作为一种临时固定手段发挥了重要作用。外固定技术也在逐年发展,应用越发广泛,包括半环式、全环式、单边式、双边式等[13]。股骨周围肌肉发达,力量较大,因此在股骨远端骨折的治疗中,建议应用Ilizarov环形外固定架或组合式外固定架,因为二者有更高的强度和可调节性[14-15]。对于股骨远对于合并有严重软组织损伤的患者,跨越膝关节的外固定架是一种很好的创伤控制的手段[16]。外固定架可以维持患肢长度,减轻患者痛苦,同时避免再发血管神经损伤,方便护理,同时这种临时固定有助于二期更换内固定治疗。在受伤区域外仔细研究固定针的放置位置,尽可能避开二次手术的切口,可有效减少感染风险,同时保护软组织完整性[17]。应用张力性外固定架如iIizarov环形外固定支架对严重粉碎骨折有重要应用价值。Arazi等[18]研究发现,治疗股骨远端粉碎骨折应用iIizarov环形外固定架,患者膝关节活动范围在术后16周内可达105°(不同患者活动范围为35°-130°)。感染性骨不连是这种外固定架的惟一并发症,因此他们得出结论,这种外固定架治疗股骨远端骨折是一种安全可靠的选择,它可以提供足够的稳定性。Kumar等[19]研究显示,iIizarov环形外固定架治疗应用于开放性股骨远端骨折,在术后39周左右,40%的患者骨折断端至少出现4 cm左右的短缩,21%的患者出现钉道感染。其他文献报道也出现更多关于术后钉道疼痛和术后膝关节功能不良的病例。因此,在处理好感染的情况下,iIizarov环形外固定可作为关节外复杂骨折的备选方案,但它不能很好的保护膝关节功能。Bonnevialle等[20]研究表明,外固定支架治疗应用于股骨远端骨折更适用于伴有全身多发损伤且不适合一期手术的患者,或合并有严重血管神经损伤及软组织损伤的患者。 2.2.2 角钢板或动力髁螺钉 固定角度接骨板的设计起初是为了提供一个多轴稳定性,早期设计成一个直角钢板,目的是可以通过钢板预弯区给骨折处加压,同时给干垢端提供足够的固定。钢板预弯的角度被设计成95°,术中小心的复位后置入内固定,即使粉碎骨折,也可以恢复股骨长度,纠正骨折移位。但这种设计缺点明显,手术需暴露较大的范围,创伤大,操作困难,对软组织损伤较大,对骨质疏松患者固定性差,冠状面骨折无法得到合理解决。在尸体生物力学研究中,与锁定钢板相比,角钢板的生物学稳定性明显较差,极限负荷明显低于锁定钢板,在循环应力实验中也更容易下 沉[21]。通过对95°角钢板进行改良,设计出动力髁螺钉,它由侧方髁钢板、加压螺钉和加压锁定钉3个部分组成,除具有在95°角钢板特点外,动力髁螺钉还可在矢状面上任意活动,操作相对简单,动力髁螺钉手术无需过分显露,创伤更小。它的缺点与角钢板相类似。动力髁螺钉仍让无法解决冠状面骨折问题,且在插入螺钉的时候会导致大量骨缺损[22]。生物力学实验表明,在动力髁螺钉置入过程中,由于循环加载,容易导致骨折断端发生内翻畸形。与锁定加压钢板相比,动力髁螺钉具有相似的抗扭转强度效果,但它的轴向刚度和强度则相对较 弱[23]。虽然报道指出,长期随访显示95°角钢板和动力髁螺钉分别取得了82%和81%的满意临床疗效[24-25]。但是在这两种内固定方式的应用中还是要综合各方面因素,选对适应证。 2.2.3 钢板固定 股骨远端接骨板早期设计相对简单,包括普通钢板、T型钢板、L型钢板,这几种钢板治疗效果均欠佳,且并发症发生率很高。总结失败经验,结合生物力学实验,内固定技术和材料发展迅速,产品不断更新换代。当决定手术后,认清骨折的受伤机制并应用AO分型进行分类,有助于选择最佳的内固定方式进行手术。大体上,一个简单的A型骨折,需要给予加压固定;而一个复杂的粉碎骨折,需要给予桥接固定,以确保骨痂的形成。对于B型骨折,可用螺钉垂直骨折线给予加压固定,如果骨块过大,则需要给予侧方钢板支撑,较为特殊的Hoffa骨折,垂直骨折线的拉力螺钉可提供足够的稳定。C型骨折在复位骨块的同时要保证膝关节关节面的平整。接骨板和螺钉技术更新迅速,现代骨科中,经皮锁定加压钢板已成为最常用的植入物。锁定加压钢板结合了桥接钢板接骨技术和传统接骨技术,这两种技术原理相反,但可同时发挥作用。它通过锁定螺钉使钢板成为内支架,具有了很强的抗轴向应力的能力,维持骨折的复位[26];同时它还具有加压钢板的特性,增强了其抗扭转力的作用。锁定加压钢板很好的发挥了锁定和加压的优势。切开复位内固定是骨科传统技术,虽然良好的显露有利于复位,但破坏了股骨远端的血运,对骨折周围微环境影响较大,由此导致一些并发症,如感染和术后骨折不愈合。为了有效的降低感染风险和术后骨折不愈合的发生率,发明了微创钢板接骨术。近年来微创稳定系统正是结合了锁定加压钢板和微创钢板接骨术的优点发展的新技术[27-29]。微创稳定系统切口较小,通过外部引导器将钢板置于肌下。骨面与接骨板无接触,降低了钢板压迫对骨血运的破坏。即使对于股骨远端松质骨,锁定螺钉仍有较强的把持能力,因此微创稳定系统对骨质疏松者或者假体周围骨折的患者有很好的治疗效果。在治疗复杂股骨远端骨折时,早期不需行断端植骨。关继奎等[22]研究指出,与动力髁螺钉相比,微创稳定系统抗弯性能更好,虽然抗压能力略弱,但因此造成的应力遮挡也明显减小。Chen等[29]研究显示,对46例AO分型C型的患者进行分组,分别应用髁支撑钢板和微创稳定系统进行治疗,2组患者术后并发症发生率无明显差异,但微创稳定系统组出血明显少于髁支撑钢板组,因此他们认为微创稳定系统损伤小,功能恢复快。在骨折愈合时间无明显差异的情况下,是治疗股骨远端复杂骨折的首选方案。但是加拿大创伤骨科学会应用前瞻性研究分析[30],通过比较动力髁螺钉和微创稳定系统治疗股骨远端骨折发现,2组患者术后膝关节功能和骨折愈合时间无明显差异,微创稳定系统治疗股骨远端骨折并没有优势,相反微创稳定系统组患者并发症发生率和术后翻修率更高。 尽管锁定钢板技术在技术设计上已经保护了板骨结合面的血供问题,但是由于其本身的坚强结构所产生的应力遮挡可影响骨折的愈合[31]。坚强内固定的高刚度具有使骨折局部稳定,抵抗外力(扭力、拉力、剪切力)的特点,在骨折早期,这种特性可使骨折端稳定,促进骨痂生长[32]。但骨折愈合后期,当骨的刚度基本恢复正常水平后,内固定过高的刚度会导致骨折断端得不到足够的刺激而影响骨痂的形成,使局部骨代谢呈负平衡状态,延缓骨折愈合,二次骨折发生率显著提高。骨折部位的微动不仅是桥接钢板技术的前提,也是骨痂形成、骨折愈合的必须条件,因此,内固定的材质变得越来越重要。刚度是骨科材料选择的重要考虑因素,不锈钢的刚度是钛合金的2倍,所以钛合金材料为骨科临床应用中越来越广泛[31]。同时螺钉的选择和放置的位置在骨折断端恢复的生物力学研究中同样具有重要意义。在钢板末端放置螺钉与增加大腿疼痛有关,由于它增加内固定刚度并导致应力集中[12,32],继发内固定周围骨折的风险也显著增高[33]。尽管过去建议在骨折线紧邻的钉空中不要放置螺钉,以增加桥接的区域的范围,减少内固定的刚度,从而利于骨痂的生长[34]。但在现在锁定板的设计中,这种理论并没有得到充分的数据支撑[31]。为提供各个角度的稳定性,现代螺钉设计角度可朝向各个方向。生物力学研究表明,这种多轴设计在抗扭转力和轴向稳定性方面,都比单轴设计更为合理[35]。 为了提供更好的微环境以利于骨折愈合,除改进临床技术外,还开发了许多应用于骨折端的新的内植物。将锁定技术与弹性材料相结合,不仅有利于骨痂的生成,利于骨折的二期愈合,还考虑到稳定性与微动之间的动态平衡,并引入对侧皮质螺钉等新概念。对侧皮质螺钉具有4个明显的特点:①弹性固定:对侧皮质螺钉替代传统螺钉,传统钢板的刚度明显降低;②骨折块间的平衡微动:对侧皮质螺钉在外力作用下可以发生S形变,产生一定活动区间,形成骨折块间平衡微动,利于骨痂对称生长;③均匀的应力分布:对侧皮质螺钉使钢板螺钉应力均匀分布,内固定强度增加,应力不集中于钢板末端,因而明显降低了内固定周围骨折的风险;④可变刚度:早期患肢负重较小,对侧皮质螺钉刚度较低,骨折块之间存在微动;后期患肢负重增加,对侧皮质螺钉刚度增大,局部稳定性增强。刚度随外力变化而变化的特性就是刚度的二相性,当负载逐渐增大时,钢板近侧皮质可获得额外支撑,结构刚度增大[36-38]。对31例股骨远端骨折患者进行前瞻性研究,每个患者平均应用3-5枚(共125枚)对侧皮质螺钉发现,没有螺钉断裂的情况发生,仅有2例患者需要翻修[39]。应用对侧皮质螺钉的可能并发症包括内翻、塌陷、感染、肥厚性骨不连。临床数据待进一步报道完善。综上,在股骨远端骨折的治疗中,对侧皮质螺钉是一种安全有效的选择。 根据张力带原则,通常钢板固定在外侧(图2),可以提供良好的生物学稳定性,但对于合并严重内侧粉碎骨折的患者,尤其对于内侧柱骨量严重丢失的患者,单纯凭借外侧钢板固定,不足以提供足够稳定性[37-38,40]。生物力学研究发现,辅助一个内侧支撑钢板后,内固定物的刚度明显增加,抗扭转和轴向符合能力明显增加[41]。但双钢板具有手术时间长,出血多,创伤大等缺点,对骨折周围软组织损伤大,且过度的稳定性不利于骨痂的生长,给骨折的二期愈合带来不利影响[42]。因此,双钢板治疗股骨远端骨折仅应用于股骨远端严重粉碎骨折合并大量骨缺损的患者;或存在较重骨质疏松单钢板无法提供足够稳定的患者,双钢板的应用需控制好适应证。 2.2.4 逆行交锁髓内钉 近年来,随着设计的改进,逆行交锁髓内钉应用于股骨远端骨折的比率逐渐增加(图3)。闭合复位,做一小切口,仔细选择进针点,选择合适型号的主钉和锁钉,髓内钉技术具有创伤小[43],出血少,有效保护骨折周围软组织血运等优势,且髓内钉技术采用了“生物学内固定”技术理念,属于中心固定,可以承载负荷,更符合生物力学特性,患肢在早期即可进行负重和功能训练。这一优势,可避免患者长期卧床,降低老年人或合并其他多发伤患者的并发症发生率。 髓内钉置入前,对骨折进行手法复位是非常重要的。由于髓内钉较细小,股骨远端髓腔粗大,难以维持骨折的复位,易发生侧方和成角移位,手术过程中可以采用跟骨牵引、股骨远端牵引器等一些手法来维持复位,保持下肢力线,防止畸形的发生,辅助以阻挡钉技术,也可有效减少这些弊端。对于累计关节的C型骨折,逆行交锁髓内钉切口还可以很好的暴漏关节内骨折,利于关节复位,在主钉置入前,先辅助以拉力螺钉固定,但要注意螺钉的置入方向,避免与主钉的置入位置发生冲突。髓内钉放置过程中,需配合X射线投射,以确保旋转和力线的准确,还可以通过对比对侧小转子的位置来判断位置的准确性[12,44]。 在完成复位,并用拉力螺钉固定碎骨块后,就可以开始主钉的置入了。通过透视确定进针点,经髁间切迹插入导针,导针入口应在Blumensaat线的前方。在导针推进股骨远端过程中,注意应用软组织保护套,保护关节面和髌腱。仔细研究术前的X射线平片,术中反复透视以确定髓内钉主钉位置正确,锁定钉置入钉孔中。选择合适长度的髓内钉也很重要,既要保证在骨折线两端有足够的位置进行锁定钉固定,还得保证主钉不能突出于关节内。在适当条件内,越长的髓内钉可承担越大负荷,具有更高稳定性,同时较长的髓内钉在减少应力集中,降低术后继发内固定周围骨折的风险方面也起到重要作用[12]。生物力学研究表明,髓内钉比锁定钢板稳定性更好,强度更大,抗扭转能力更强[45]。与动力髁螺钉和锁定髁钢板相比,在轴向稳定性上,髓内钉分别比两者高出47.5%和77%[46]。通过对23例股骨远端骨折进行80个月的随访,对比髓内钉和钢板固定治疗股骨远端骨折,髓内钉一般不需要植骨(9% vs.67%),且与钢板治疗的患者相比,骨折畸形愈合率明显较低(0% vs. 42%)[47]。 2.2.5 假体置换 一直以来,老年股骨远端骨折合并关节面粉碎骨折的治疗具有一定挑战性。尽管对于股骨远端骨折,尽量给予解剖复位,早期功能锻炼,但创伤性骨关节炎仍不可避免,发生率居高不下,如导致膝关节疼痛,功能受限等并发症仍较为常见。通常对于年轻患者,即使创伤较重,仍会给予保留关节的手术进行治疗。但对于原本就有骨关节炎,或损伤较重伴有大量骨缺损的老年患者,全膝关节关节置换或股骨远端假体置换不失为一种治疗方法。 一些研究者提出假体置换术可以作为治疗股骨远端骨折的一种手段,它可以有效避免骨不连的发生,并且术后可以早起下地活动。对肢体进行有效的测量,并仔细研究影像学检查是术前的必备工作。根据骨折类型不同,选择应用假体的种类也不同,对于简单的骨折,应用普通的膝关节表面置换假体即可;对于向干骺端延伸的骨折,则需要带有加长柄的假体;对于干骺端粉碎骨折有大量骨缺损的患者同时合并韧带损伤膝关节严重失稳的患者,则考虑应用铰链式假体。在行关节置换时,如果需要,还要辅助以螺钉、电缆或者骨水泥以加强其稳定性。Bell等[48]报道了14例髁上或髁间骨折行全膝关节置换术的患者,术后均取得良好的效果。Rosen等[49]研究显示,经24个月的随访观察后,在24例行铰链式膝关节假体置换术的患者中,71%的患者恢复到伤前的活动水平,这组患者的平均膝关节活动范围为1°-103°,且术后未出现并发症。Choi等[50]报道了8例股骨远端骨折的患者,这些患者伤前合并膝关节骨性关节炎,均采用膝关节表面置换术进行治疗。术后随访15周,均获得较好的临床疗效。因此他们得出结论,有限内固定固定同时行假体置换,对于治疗伤前合并有膝关节骨性关节炎的患者是一个好的选择,但前提要有足够的骨量。全膝关节置换对于内固定失败或骨不连的患者也被认为是一种有效的补救措施。研究表明,对17例行关节置换术的股骨远端患者进行长期随访,随访5年,发现他们的膝关节功能评分明显改善[51]。虽然这项手术在大多数患者中提供了可靠的缓解疼痛的方法,但研究人员表明在术后死亡率,术后并发症和围手术期等方面,这些手术具有较高挑战性与未知性。"

| [1] Gwathmey FW, Jones-Quaidoo SM, Kahler D, et al. Distal femoral fractures: current concepts. J Am Acad Orthop Surg. 2010;18(10): 597-607.[2] Martinet O, Cordey J, Harder Y, et al. The epidemiology of fractures of the distal femur. Injury. 2000;31 Suppl 3: C62-63.[3] Winquist RA, Hansen ST, Clawson DK. Closed intramedullary nailing of femoral fractures. A report of five hundred and twenty cases. 1984. J Bone Joint Surg Am. 2001;83-A(12): 1912.[4] Park KC, Lim SJ, Song YS, et al. Factors affecting peri-implant fracture following locking plate for osteoporotic distal femur fractures. Orthop Traumatol Surg Res. 2017; 103(8):1201.[5] Gangavalli AK, Nwachuku CO. Management of distal femur fractures in adults: an overview of options. Orthop Clin North Am. 2016;47(1): 85-96.[6] 《骨折治疗的AO原则》中译本[J]. 中华创伤骨科杂志,2004, 6(5):126.[7] von KA, Shoji K, Nasr M, et al. Treatment options for distal femur fractures. J Orthop Trauma. 2016;30 Suppl 2: S25-27.[8] Kancherla VK, Nwachuku CO. The treatment of periprosthetic femur fractures after total knee arthroplasty. Orthop Clin North Am. 2014;45(4): 457-467.[9] Cass J, Sems SA. Operative versus nonoperative management of distal femur fracture in myelopathic, nonambulatory patients. Orthopedics. 2008;31(11): 1091.[10] Starr AJ, Jones AL, Reinert CM. The "swashbuckler": a modified anterior approach for fractures of the distal femur. J Orthop Trauma. 1999;13(2): 138-140.[11] Beltran MJ, Blair JA, Huh J, et al. Articular exposure with the swashbuckler versus a "Mini-swashbuckler" approach. Injury. 2013; 44(2): 189-193.[12] Beltran MJ, Gary JL, Collinge CA. Management of distal femur fractures with modern plates and nails: state of the art. J Orthop Trauma. 2015;29(4):165-172.[13] 蒋波,袁锋. 复杂股骨远端骨折的治疗[J]. 外科研究与新技术, 2014,3(1): 69-73.[14] Ramesh LJ, Rajkumar SA, Rajendra R, et al. Ilizarov ring fixation and fibular strut grafting for C3 distal femoral fractures. J Orthop Surg (Hong Kong). 2004;12(1): 91-95.[15] Tresley J, Schoenleber SJ, Singer AD, et al. "Ilizarov" external fixation: what the radiologist needs to know. Skeletal Radiol. 2015;44(2): 179-195.[16] 张功林,葛宝丰. 外固定支架治疗骨折研究进展[J]. 国际骨科学杂志,2011,32(2): 99-101.[17] Haidukewych GJ. Temporary external fixation for the management of complex intra- and periarticular fractures of the lower extremity. J Orthop Trauma. 2002;16(9): 678-685.[18] Arazi M, Memik R, Ogün TC, et al. Ilizarov external fixation for severely comminuted supracondylar and intercondylar fractures of the distal femur. J Bone Joint Surg Br. 2001;83(5): 663-667.[19] Kumar P, Singh GK, Singh M, et al. Treatment of Gustilo grade III B supracondylar fractures of the femur with Ilizarov external fixation. Acta Orthop Belg. 2006;72(3): 332-336.[20] Bonnevialle P, Mansat P, Cariven P, et al. Single-plane external fixation of fresh fractures of the femur: critical analysis of 53 cases. Rev Chir Orthop Reparatrice Appar Mot. 2005;91(5): 446-456.[21] Higgins TF, Pittman G, Hines J, et al. Biomechanical analysis of distal femur fracture fixation: fixed-angle screw-plate construct versus condylar blade plate. J Orthop Trauma. 2007;21(1): 43-46.[22] 关继奎,关雨,赵丽,等. 内固定物置入治疗股骨远端骨折的生物力学变化与临床效果[J]. 中国组织工程研究,2013,17(13): 2439-2446.[23] Singh AK, Rastogi A, Singh V. Biomechanical comparison of dynamic condylar screw and locking compression plate fixation in unstable distal femoral fractures: An in vitro study. Indian J Orthop. 2013;47(6): 615-620.[24] Kolb K, Grützner P, Koller H, et al. The condylar plate for treatment of distal femoral fractures: a long-term follow-up study. Injury. 2009;40(4): 440-448.[25] Huang HT, Huang PJ, Su JY, et al. Indirect reduction and bridge plating of supracondylar fractures of the femur. Injury. 2003;34(2): 135-140.[26] Stoffel K, Lorenz KU, Kuster MS. Biomechanical considerations in plate osteosynthesis: the effect of plate-to-bone compression with and without angular screw stability. J Orthop Trauma. 2007;21(6): 362-368.[27] Shen L, Li X, Wang T, et al. Reverse polyaxial less invasive stabilization systems for treatment of femoral intertrochanteric fractures of the distal femur. Arch Orthop Trauma Surg. 2016; 136(11): 1531-1537.[28] Southeast Fracture Consortium.LCP Versus LISS in the Treatment of Open and Closed Distal Femur Fractures: Does it Make a Difference. J Orthop Trauma. 2016;30(6): e212-216.[29] Chen YT, Yang JW, Hou HB, et al. Comparative study of less invasive stabilization system (LISS) and the condylar support plates for the treatment of AO type C distal femoral fractures in adults. Zhongguo Gu Shang. 2015;28(2): 136-140.[30] Canadian Orthopaedic Trauma Society. Are locking constructs in distal femoral fractures always best? A prospective multicenter randomized controlled trial comparing the less invasive stabilization system with the minimally invasive dynamic condylar screw system. J Orthop Trauma. 2016;30(1): e1-6.[31] Lujan TJ, Henderson CE, Madey SM, et al.Locked plating of distal femur fractures leads to inconsistent and asymmetric callus formation. J Orthop Trauma. 2010;24(3): 156-162.[32] Henderson CE, Lujan TJ, Kuhl LL, et al.2010 mid-America Orthopaedic Association Physician in Training Award: healing complications are common after locked plating for distal femur fractures. Clin Orthop Relat Res. 2011; 469(6): 1757-1765.[33] Bottlang M, Doornink J, Byrd GD, et al.A nonlocking end screw can decrease fracture risk caused by locked plating in the osteoporotic diaphysis. J Bone Joint Surg Am. 2009;91(3): 620-627.[34] Stoffel K, Dieter U, Stachowiak G, et al.Biomechanical testing of the LCP--how can stability in locked internal fixators be controlled. Injury. 2003;34 Suppl 2: B11-19.[35] Wilkens KJ, Curtiss S, Lee MA. Polyaxial locking plate fixation in distal femur fractures: a biomechanical comparison. J Orthop Trauma. 2008;22(9): 624-628.[36] 陈鹏宇,黄文华,欧阳汉斌. 远侧皮质锁定螺钉技术的研究及应用现状[J]. 中国骨与关节损伤杂志,2016,31(1):109-111.[37] 徐可林,殷渠东. 对侧皮质锁定技术治疗股骨远端骨折的研究近况[J]. 中国现代医学杂志,2016,26(7):48-53.[38] 李海峰,殷渠东,顾三军,等. 对侧皮质锁定技术治疗骨折的研究进展[J]. 中国修复重建外科杂志,2016,30(1):110-114.[39] Bottlang M, Lesser M, Koerber J, et al. Far cortical locking can improve healing of fractures stabilized with locking plates. J Bone Joint Surg Am. 2010;92(7): 1652-1660.[40] 王秀民. 股骨髁部支撑钢板修复股骨远端骨折效果评价[J]. 中国组织工程研究,2014,18(26):4168-4172.[41] 林昂如,胡罢生. 股骨远端粉碎性骨折双板固定的生物力学研究[J]. 第一军医大学学报,2002,22(2):148-150.[42] Prayson MJ, Datta DK, Marshall MP. Mechanical comparison of endosteal substitution and lateral plate fixation in supracondylar fractures of the femur. J Orthop Trauma. 2001; 15(2): 96-100.[43] 龚伟华,孙月华,朱振安,等. 微创技术治疗股骨远端骨折[J]. 中华创伤骨科杂志,2006,8(4):385-387.[44] Jaarsma RL, Verdonschot N, van der Venne R, et al.Avoiding rotational malalignment after fractures of the femur by using the profile of the lesser trochanter: an in vitro study. Arch Orthop Trauma Surg. 2005;125(3): 184-187.[45] Ba?c? O, Karaka?l? A, Kumtepe E, et al.Combination of anatomical locking plate and retrograde intramedullary nail in distal femoral fractures: comparison of mechanical stability. Eklem Hastalik Cerrahisi. 2015;26(1): 21-26.[46] Heiney JP, Barnett MD, Vrabec GA, et al.Distal femoral fixation: a biomechanical comparison of trigen retrograde intramedullary (i.m.) nail, dynamic condylar screw (DCS), and locking compression plate (LCP) condylar plate. J Trauma. 2009;66(2): 443-449.[47] Thomson AB, Driver R, Kregor PJ, et al. Long-term functional outcomes after intra-articular distal femur fractures: ORIF versus retrograde intramedullary nailing. Orthopedics. 2008; 31(8): 748-750.[48] Bell KM, Johnstone AJ, Court-Brown CM, et al.Primary knee arthroplasty for distal femoral fractures in elderly patients. J Bone Joint Surg Br. 1992;74(3): 400-402.[49] Rosen AL, Strauss E. Primary total knee arthroplasty for complex distal femur fractures in elderly patients. Clin Orthop Relat Res. 2004;(425): 101-105.[50] Choi NY, Sohn JM, Cho SG, et al.Primary total knee arthroplasty for simple distal femoral fractures in elderly patients with knee osteoarthritis. Knee Surg Relat Res. 2013; 25(3): 141-146.[51] Haidukewych GJ, Springer BD, Jacofsky DJ, et al.Total knee arthroplasty for salvage of failed internal fixation or nonunion of the distal femur. J Arthroplasty. 2005;20(3): 344-349. |
| [1] | Zhang Tongtong, Wang Zhonghua, Wen Jie, Song Yuxin, Liu Lin. Application of three-dimensional printing model in surgical resection and reconstruction of cervical tumor [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1335-1339. |
| [2] | Zhang Yu, Tian Shaoqi, Zeng Guobo, Hu Chuan. Risk factors for myocardial infarction following primary total joint arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1340-1345. |
| [3] | Li Dadi, Zhu Liang, Zheng Li, Zhao Fengchao. Correlation of total knee arthroplasty efficacy with satisfaction and personality characteristics [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1346-1350. |
| [4] | Wei Wei, Li Jian, Huang Linhai, Lan Mindong, Lu Xianwei, Huang Shaodong. Factors affecting fall fear in the first movement of elderly patients after total knee or hip arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1351-1355. |
| [5] | Wang Jinjun, Deng Zengfa, Liu Kang, He Zhiyong, Yu Xinping, Liang Jianji, Li Chen, Guo Zhouyang. Hemostatic effect and safety of intravenous drip of tranexamic acid combined with topical application of cocktail containing tranexamic acid in total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1356-1361. |
| [6] | Xiao Guoqing, Liu Xuanze, Yan Yuhao, Zhong Xihong. Influencing factors of knee flexion limitation after total knee arthroplasty with posterior stabilized prostheses [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1362-1367. |
| [7] | Huang Zexiao, Yang Mei, Lin Shiwei, He Heyu. Correlation between the level of serum n-3 polyunsaturated fatty acids and quadriceps weakness in the early stage after total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1375-1380. |
| [8] | Zhang Chong, Liu Zhiang, Yao Shuaihui, Gao Junsheng, Jiang Yan, Zhang Lu. Safety and effectiveness of topical application of tranexamic acid to reduce drainage of elderly femoral neck fractures after total hip arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1381-1386. |
| [9] | Yuan Jiawei, Zhang Haitao, Jie Ke, Cao Houran, Zeng Yirong. Underlying targets and mechanism of Taohong Siwu Decoction in prosthetic joint infection on network pharmacology [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1428-1433. |
| [10] | Chen Junming, Yue Chen, He Peilin, Zhang Juntao, Sun Moyuan, Liu Youwen. Hip arthroplasty versus proximal femoral nail antirotation for intertrochanteric fractures in older adults: a meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1452-1457. |
| [11] | Zeng Yanhua, Hao Yanlei. In vitro culture and purification of Schwann cells: a systematic review [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(7): 1135-1141. |
| [12] | Yuan Jun, Yang Jiafu. Hemostatic effect of topical tranexamic acid infiltration in cementless total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 873-877. |
| [13] | Li Yan, Wang Pei, Deng Donghuan, Yan Wei, Li Lei, Jiang Hongjiang. Electroacupuncture for pain control after total knee arthroplasty: a meta-analysis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 957-963. |
| [14] | Zhao Zhongyi, Li Yongzhen, Chen Feng, Ji Aiyu. Comparison of total knee arthroplasty and unicompartmental knee arthroplasty in treatment of traumatic osteoarthritis [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 854-859. |
| [15] | Liu Shaohua, Zhou Guanming, Chen Xicong, Xiao Keming, Cai Jian, Liu Xiaofang. Influence of anterior cruciate ligament defect on the mid-term outcome of fixed-bearing unicompartmental knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(6): 860-865. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||