Chinese Journal of Tissue Engineering Research ›› 2018, Vol. 22 ›› Issue (31): 5034-5040.doi: 10.3969/j.issn.2095-4344.0567
Previous Articles Next Articles
Anatomy, classification and internal fixation of sacral fractures
Jia Wen-chao1, Xue Fei2, Feng Wei2, Jia Yan-fei2
- 1Graduate School of Inner Mongolia Medical University, Hohhot 010059, Inner Mongolia Autonomous Region, China; 2the Second Affiliated Hospital of Inner Mongolia Medical University, Hohhot 010030, Inner Mongolia Autonomous Region, China
-
Online:2018-11-08Published:2018-11-08 -
Contact:Corresponding author: Feng Wei, MD, Professor, the Second Affiliated Hospital of Inner Mongolia Medical University, Hohhot 010030, Inner Mongolia Autonomous Region, China Corresponding author: Jia Yan-fei, Professor, Chief physician, the Second Affiliated Hospital of Inner Mongolia Medical University, Hohhot 010030, Inner Mongolia Autonomous Region, China -
About author:Jia Wen-chao, Master candidate, Graduate School of Inner Mongolia Medical University, Hohhot 010059, Inner Mongolia Autonomous Region, China Xue Fei, the Second Affiliated Hospital of Inner Mongolia Medical University, Hohhot 010030, Inner Mongolia Autonomous Region, China Jia Wen-chao and Xue Fei contributed equally to this work. -
Supported by:the Natural Science Foundation of Inner Mongolia Autonomous Region, No. 2017MS0836; the Scientific Research Project of Universities in Inner Mongolia Autonomous Region, No. NJZZ14143; the Youth Innovation Foundation of Inner Mongolia Medical University
CLC Number:
Cite this article
Jia Wen-chao, Xue Fei, Feng Wei, Jia Yan-fei. Anatomy, classification and internal fixation of sacral fractures[J]. Chinese Journal of Tissue Engineering Research, 2018, 22(31): 5034-5040.
share this article
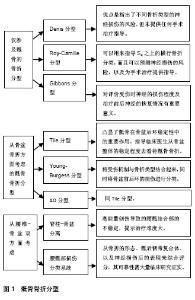
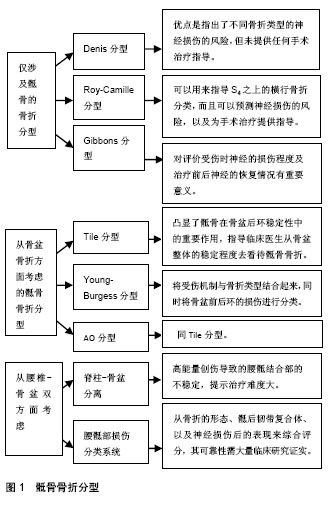
2.1 骶骨骨折的解剖 骶骨是由5个胚胎骶椎体融合而来的倒三角形结构,成人骶椎共有5节,S1-S4椎体在延骶正中嵴两侧各有1个骶孔,其腹侧上缘中段向前隆凸称为骶岬,向两侧延伸为骶翼。骶骨向上通过L5/S1椎间盘及腰椎小关节承接上方的腰椎,两侧通过骶髂关节连接髋骨。骶骨是凸后和凹前形状,伴随着固有的脊柱后突和不同程度的曲率。因为骶骨是由椎体融合而成,分段异常如L5的骶椎化或S1的腰椎化也是较为常见的。5个骶神经根从骶小孔穿出后加入骶神经丛以支配会阴结构和下肢。骶尾骨与髂骨之间有骶棘韧带、骶结节韧带、骶髂骨间韧带等,为骨盆的稳定性及上下肢力的传导起到了重要作用。 2.2 骶骨骨折的影像学诊断 从X射线片进行骶骨骨折的诊断是非常困难的。只有10%-30%的骶骨骨折可以从X射线片上确诊[2-3],由于X射线诊断骶骨骨折的灵敏度低,现在对疑似骶骨骨折的患者CT已经基本取代X射线。然而,当立即没有CT可用时,由入口位、出口位、侧位组成的三维视图来诊断骶骨骨折也是被大多数学者认可的[4]。出口位和入口位视图可以提供一个近似的骶骨正位图像,从而提高纵向走形的骶骨骨折的检出以及骨盆损伤的的诊断。侧位片有助于识别成角和移位的骶骨横行骨折,然而,侧位片往往由于X射线穿透力差和上骨盆解剖的影响而受到限制[5]。 由于X射线对骶骨骨折诊断的灵敏度低,CT已经成为诊断和鉴别的主要依据。薄切2 mm的CT图像,冠状面和矢状面的图像一般可用来诊断骶骨骨折。对于复杂的骶骨骨折或骨盆骨折中存在骶骨骨折时,额外的三维成像有助于医师概念化骨折的模型以及制定合理的术前规划。骶骨的三维成像可利于骶髂螺钉安全放置,特别是在S1水平;术前CT可用于评估骶骨畸形以及适合骶髂螺钉放置的骨通路[6-7]。标准轴向图像有助于确诊大部分的骶骨骨折。然而,骶骨横行骨折在轴向图像上可能无法被发现,对于骶骨横行骨折的诊查应该在矢状轴图像上进行。骶前的水肿、血肿与骶骨骨折密切相关,因此,当发现这类症状时,对于骶骨骨折进行非常仔细的检查是必要的。相反,骶骨骨折时如没有骶前的水肿与血肿的发生时,也不应该降低对骶骨骨折的怀疑。 目前由于治疗成本和相关检查设备的可用性,MRI在骶骨骨折的诊断中还未普及。MRI在诊断未发生移位的骶骨不全骨折中骨密度差的老年人时有优势,甚至已证明在诊断急性骶骨骨折要优于CT。MRI也可用来评估骶骨骨折伴有神经损伤症状患者的神经损伤程度及评估韧带的损伤来分析骶骨骨折的稳定性[8-10]。 2.3 骶骨骨折的分型 2.3.1 仅涉及骶骨的骨折分型 (1)Denis分型:Denis等[2]根据骶骨解剖将骶骨分为3个区,Ⅰ区:骶骨翼区;Ⅱ区:骶孔区;Ⅲ区:骶管区。再根据骨折所处的解剖位置确定类型,分3型:①Ⅰ型:骨折线位于骶骨翼区,是最常见的一类,约占该类骨折患者的50%。L5神经根从其前方通过,可受到骨折的损伤;②Ⅱ型:骨折线经骶孔区;Ⅱ区骨折的特点是通过低位的骶神经跟对L5神经造成损伤,伴有神经症状的患者有21%-28%,骶骨骨折中Ⅱ区骨折占34%- 47.5%[11];③Ⅲ型:骨折线通过骶管区。横行骨折因其骨折端经过骶管区,故为Ⅲ型。涉及骶管骨折移位可损伤马尾,往往损伤S4以上的双侧神经根,表现为马尾综合征,主要有肠功能障碍或膀胱功能障碍[12]。此分型的优点是指出了不同骨折类型神经损伤的风险,但未提供任何手术治疗指导。 (2)Roy-Camille分型:Roy-Camille等[13]经过对13例高位骶骨骨折患者的研究,将位于S2椎体之上的骨折称为高位骶骨横行骨折,因其受伤原因多为高空坠落,故又称为“跳跃(自杀)者骨折”。而低位骶骨横行骨折则是指位于S2之下的骨折。为了更好的应用于临床,Roy-Camille 等又将高位骶骨横行骨折细分,依据受伤时腰椎所处的位置不同,分为以下3型:①Ⅰ型:成角无移位;②Ⅱ型:成角且移位;③Ⅲ型:骶骨头端和尾端完全移位。1991年Strange-Vognsen等[14]报道了1例有明显直肠和膀胱症状的高位骶骨横行骨折患者,根据影像学分析,属于无移位的粉碎型骨折,他们将其增为Roy-Camille Ⅳ型,也就是中立位骨折。完善后的Roy-Camille分型方法可以用来指导S4之上的横行骨折分类,而且可以预测神经损伤的风险,以及为手术治疗提供指导。 (3)Gibbons分型:1990年Gibbons等[15]在Denis分型的基础之上,经过对44例骶骨骨折的患者进行研究分析,根据骶孔和骶管的受累程度,将骨折线的形态与神经损伤联系起来,分为纵形骨折和横形骨折。该分型又细分为4型,但该分型基本与Denis分型相类似,故不赘述。值得注意的是,纵形骨折常引起骨盆的纵向不稳定,横形骨折常表现出严重的神经损伤症状。为了评价治疗前后的神经功能恢复情况,Gibbons等[15]通过大量的病例进行总结又将骶骨骨折中马尾神经的损伤分为4型:①1型:无神经损伤;②2型:仅有感觉异常;③3型:下肢运动受损;④4型:肠道或膀胱功能障碍。该分型的提出,对评价受伤时神经的损伤程度及治疗前后神经的恢复情况有重要意义。 2.3.2 从骨盆骨折方面考虑的骶骨骨折分型 (1)Tile分型:1988年Tile[16]从骨盆骨折的稳定性及骨折端的移位方向将骨盆骨折为3类,其中涉及到骶骨骨折的类型有:①A型(稳定型):骨盆稳定性未受影响、且未波及到骨盆环的骨盆骨折,如位于S3及以下的骶骨低位横行骨折、孤立的髂骨翼骨折;②B2型:骨盆的侧方挤压损伤或髋骨内旋损伤,骶髂复合体可因受到挤压而发生骶骨的压缩骨折;③B3型(桶柄型):主要骨折位于前环且合并对侧的后环骨折,如左侧耻骨支合并坐骨支骨折伴有后方对侧的骶骨压缩骨折;④C型:骨盆骨折中复杂的骨折类型,旋转和垂直方向均不稳定,因为涉及到垂直方向的不稳定,故C型中的每一亚型都可包含骶骨骨折。此分型凸显了骶骨在骨盆后环稳定性中的重要作用,指导临床医生从骨盆整体的稳定程度去看待骶骨骨折。 (2)Young-Burgess分型:1990年Burgess等[17]在pennal分类法的基础之上,经过对210例骨盆骨折患者的分析,对pennal分类法进一步细分,总结出了Young-Burgess分型。不同损伤类型的分型如下:①侧方挤压型(LC)共分为3型,其中LC(Ⅰ-Ⅲ)型的共同一般特征为前方横向骨折(耻骨上下支),鉴别特征为:LCⅠ型为伤侧骶骨压缩骨折;LC Ⅱ鉴别特征为髂骨翼的半月形骨折;LC Ⅲ的鉴别特征为对侧的开书型损伤;②前后方挤压型(APC)也共分为3型,APCⅠ型的一般特征为耻骨联合分离,鉴别特征为:骶髂关节分离,骶髂关节前后韧带被牵拉,但仍完整;APC(Ⅱ-Ⅲ)型的共同一般特征为耻骨联合分离或骨盆前环的纵向骨折。APC Ⅱ的鉴别特征为骶髂关节变宽,骶髂关节前韧带断裂,后韧带完整;APC Ⅲ型的鉴别特征为半骨盆完全分离,但无纵向移位,骶髂关节分离,髂骨翼或骶骨骨折;③垂直剪切型(VS):一般特征为耻骨联合分离或骨盆前环纵向骨折,鉴别特征为骨盆的纵向移位,前后移位,常通过骶髂关节,亦可通过髂骨;④复合型(CM),一般特征为骨盆前环、后环纵向或横向骨折,鉴别特征为纵向移位,前后移位,常通过骶髂关节,亦可通过髂骨与其他类型相混合存在。Burgess等认为这种在影像学上分型的模式也可作为传递给周围髂血管及其分支力的大小及方向的标记,而这些力就是将骶髂关节周围韧带撕裂及破坏内脏及血管的力,可以根据这些力的大小及方向,来判断患者受伤的轻重程度,以及根据这些特殊的情况,来提供治疗方案。 (3)AO分型:AO/ASIF组织于1991年在其《固定手册》中制定的骨盆骨折AO分类与Tile分型基本相同,其不同点是将B2型又分为B2.1侧方挤压型(同侧型)和 B2.2侧方挤压型(桶柄型),C1型分为C1.1骶髂骨折、C1.2骶髂脱位或骨折脱位和C1.3骶骨骨折[18]。 2.3.3 从腰椎-骨盆双方面考虑的骶骨骨折分型 (1)Isler分型:1990年Isler[19]通过对193例骨盆骨折患者的回顾型分析,发现了3种不同类型的腰骶关节相关病变,它们的共同特点是骨折线穿过S1关节突。1型:L5/S1小关节外的骨折:半脱位导致的S1关节突骨折或L5关节下关节突骨折。2型:L5/S1关节内骨折,如骶骨骨折通过S1关节。2型骨折又细分为3型:①2a:骶骨骨折通过S1的关节内,导致关节脱位,但脱位程度小;②2b:骶骨骨折通过S1的关节内,导致关节半脱位;③2c:骶骨骨折通过S1的关节内,导致完全脱位。3型:属于复杂的损伤,表现为半骨盆脱位引起的关节突、关节间、椎板、椎弓根的骨折并且伴随着L5椎体的脱位。该分型仅分析了腰骶部的稳定性,而并未涉及骨盆的稳定性及神经损伤。为了更适用于临床,1996年Isler等[20]依据骨盆后环的稳定性及完整性,将AO分型中A、B、C三型再细分为3大类、3小类,并在ABC三型之外增加了前环损伤。在分类时骨盆后环损伤加上前环损伤分类,即为显示骨盆环损伤特点的、完整的骨盆骨折分类。此分型较为复杂,难于记忆。 (2)脊柱-骨盆分离:1996年Bents等[21]在临床工作中发现了骶骨的一种并不常见的骨折类型,这种骨折类型不论从病情的严重程度还是患者管理的困难程度都与稳定的腰骶结合部骨折脱位不同。Bents等将一种腰骶部损伤定义为创伤性脊柱-骨盆分离,该损伤包含腰骶部的骨折伴脱位、双侧骶髂关节之间的骨折或脱位、骶骨横行骨折合并双侧骶髂关节脱位。此种损伤类型,即为Gibbons等定义的横行骨折和纵行骨折的组合,常见的有H型、U型等骨折类型,这类损伤一般由高能量损伤导致,往往导致腰椎-骨盆的不稳定。 (3)腰骶部损伤分类系统(LSSIC):2012年由Lehman等[22]提出用于指导临床复杂骶骨骨折手术的治疗。腰骶部损伤分类系统是仿照脊柱、下颈椎损伤分类(SLIC)系统和胸腰椎损伤分类系统(TLICS)设计的分类系统[23]。该分类依据骨折的形态、骶后韧带复合体、以及神经损伤后的表现来综合评分,从3个类别中创建一个求和得分,称为累积损伤严重分数,总得分在1-10之间。如总和大于4分,建议手术治疗;等于4分,需按照患者的具体情况来决定;< 4分,则建议保守治疗。具体内容如下,骨折形态:屈曲压缩骨折,后凸≤20°为1分,后凸 > 20°为2分;轴向压缩骨折,未累及骶孔和骶管2分,累及骶孔和骶管3分,横向移位或旋转移位3分,爆裂或垂直骨折4分。骶后复合韧带损伤程度:完整0分,不完全损伤1分,完全损伤2分;神经损伤程度:无神经损伤0分,仅有感觉异常1分,下肢运动功能障碍2分,肠道或膀胱功能障碍3分,进行性的神经损伤4分,总分0-10分。这种分类系统是新颖的,但在获得广泛使用之前需要进一步验证。 此外,Schmidek等[24]及Sabiston等[25]也对骶骨骨折进行了分型。在骶骨骨折的众多分型方法中目前使用最多的还是Denis分型和Tile分型。但上述每一种分型对骨折的诊疗都有其优点,但也不乏其片面性(图1)。分型其重要性在于指导临床治疗,以及为下一步治疗提供理论依据。作为临床工作者要灵活运用所学知识,将患者的实际病情与理论知识综合进行分析,以达到最佳的疗效。"

2.4 骶骨骨折的治疗 2.4.1 稳定型骶骨骨折 在过去很长一段时间内,由于对部分骶骨骨折保守治疗预后的认识不够、不成熟的复位技术以及内固定材料的限制,非手术治疗往往是骶骨骨折的首选治疗法[26]。然而,骶骨骨折的稳定性如何定义,学者们可能是持有不同意见的。临床因素如在麻醉状态下对骨盆稳定性的体格检查可能要比麻醉前影像学的分析更准确。一般认为,骶骨压缩骨折、纵向不完全骨折以及发生在S3以下的横行骨折为稳定型的骶骨骨折[27-29]。无论什么类型的骶骨骨折,临床医生都需要分别根据骨盆后环的稳定程度、腰骶部的稳定程度和神经系统受累的程度以及患者的全身状况等几个方面综合考虑来决定治疗方案[30]。Phelan等[31]通过保守治疗使得4例伴有神经症状的骶骨骨折的患者,预后良好。保守治疗的方法有卧床休息8-12周或采用髋人字石膏固定,早期避免下床活动或负重。必要时可行骨牵引治疗。 2.4.2 骶骨骨折伴有神经损伤 已发现的骶骨骨折往往损伤椎管水平到骶丛神经形成的神经根[32]。与骶骨骨折相关的急性神经功能障碍可能是由于神经失用症(神经根的牵拉损伤)、神经根受压或者是神经断裂。神经障碍引起的神经根病一般会随着时间恢复而无需干预,而神经根受压可能会随着减压和治疗而改善,而由神经断裂引起的神经根病不会恢复[28,33-34]。由创伤引起的S4之上的椎管狭窄最常见的结果是以肠或膀胱功能障碍为表现的马尾综合征。单侧神经损伤或S4以下的双侧神经根损伤可引起疼痛或运动功能减退,但不会导致肠功能或膀胱功能的丧失[35]。骶骨骨折导致的神经损伤的治疗往往存在争议。Taguchi等[36]报道了神经缺损和初始垂直位移之间的显著相关性。因此,他们建议早期减压和解剖复位,以提高恢复的可能,特别是垂直位移超过1 cm的骨折类型。普遍认为Denis Ⅲ区骨折和马尾综合征患者应该进行神经根减压[37]。但是,治疗除马尾综合征之外的神经系统缺损仍存在争议。有证据表明神经根减压可以改善该类患者的神经功能[38-39]。虽然有少量文献证明在没有马尾综合征的情况下相比保守治疗神经根减压有更好的结果,但大多数骶骨骨折伴有神经功能缺损的患者在不减压的情况下也会有部分神经功能恢复[37,40]。如果进行神经减压术,早期干预可避免神经周围纤维化,但这可能会使治疗复杂化[2,35]。 2.4.3 不稳定骶骨骨折的固定方式 骶骨骨折手术的目的是为了纠正骨折部位的畸形、恢复脊柱和骨盆的稳定性,以及解除被压迫的神经根。目前,多数学者认为骶骨骨折移位 > 10 mm或移位≤10 mm但合并有L5横突骨折、骶髂韧带撕脱骨折、骶结节韧带撕脱骨折或骶骨矢状面的骨折线经过DenisⅡ、Ⅲ区时,均可造成骨盆后环不稳定[41],这些不稳定骨折无论是否存在神经损伤,均应考虑手术治疗(表1)。 (1)经皮骶髂螺钉固定术:骶髂螺钉固定的方式因其具备众多优点,如微创、出血少、术后并发症少等而逐渐成为部分类型骶骨骨折的一种常规术式。van den Bosch等[42]报道将骶髂螺钉置入S1椎体的神经损伤风险要远远低于置入S2椎体。随着有限元技术的发展,越来越多的学者利用该技术进行部分内固定方式的可行性及稳定性的模拟分析。对于单侧骶骨的纵形骨折,骶髂螺钉固定方式可使骨折端稳定,但仍要避免患部的过早承重,防止复位的丢失。Elzohairy等[43]在对70例该类患者的资料分析后,认为部分类型骨折使用骶髂螺钉固定与切开重建钢板内固定相比较,稳定性方面差异不明显。且Ruatti等[44]学者认为,良好的经皮复位通常可以对受压的神经进行减压。而术中的三维导航技术的应用,使得手术过程中的置钉更加准确化、精细化,同时也减少了手术时间及术中患者的出血量、降低了手术的风险及并发症的发生率,且缩短了患者的住院时间[45-46]。 (2)腰椎-骨盆固定技术:1994年Käch等[46]首先报道利用椎弓根螺钉在腰骶部纵向撑开骨折端,于水平方向进行复位的脊柱-骨盆固定技术来治疗骶骨骨折。骶骨的双侧骨折脱位引起的腰骶部不稳定和Roy-Camille Ⅳ型骶骨粉碎性骨折是其适应证[46-47]。多篇文献报道使用该技术治疗此类损伤[47-49],L4及L5椎弓根螺钉及髂骨螺钉分别置入椎体及髂骨后通过连接棒连接可以在纵向起到很好的支撑作用,同时横连杆或骶髂螺钉依靠前者很好的把持力也可以在旋转方向起到很好的稳定作用。该技术可提供多平面的稳定性,帮助患者早期下地进行功能锻炼。 (3)三角固定技术:将脊柱-骨盆固定系统复合骶髂螺钉或骶骨钢板横向固定治疗骨盆骨折,称之为“三角固定技术”。L5/S1小关节损伤后的垂直不稳定型骶骨骨折是其主要适应证[50-51]。该技术相比骶髂螺钉及钢板内固定技术,有助于术中骨折端的牵开,能使骨折达到满意复位,对于伴有神经损伤的骨折类型,还可以进行充分减压,且根据生物力学的研究,与骶髂螺钉、骨盆张力带钢板相比,三角固定中的腰椎-骨盆固定系统可以提供纵向稳定,而其联合骶髂螺钉或跨骶骨的钢板可以辅助提供多平面的稳定,可满足患者在术后早期负重。且该技术采用髂骨螺钉或跨骶骨的钢板克服了腰椎-骨盆固定技术中固定棒术中塑型困难、易滑脱的缺点[52-55]。 (4)经皮重建钢板内固定技术:经皮切开复位钢板内固定技术作为一种常规的术式同样可以用于不稳定的骶骨骨折,其对临床医生来讲有操作简单、学习曲线短等优点,而在患者方面有创伤小、并发症少、恢复快等优点。因为属于开放性的手术方式,术者在术中可对骨折有更加清晰的了解,从而避免了相关的血管神经损 伤[56-59]。胡铮等[57]认为重建钢板内固定作为一种坚强的内固定方式,术后很少发生内固定物松动或断裂,同样也符合美学要求,是治疗不稳定骶骨骨折的一种比较理想的手术方法。 (5)骶骨棒固定术:对于骶骨不全骨折、骶髂关节脱位及纵行骨折来说,使用骶骨棒作为内固定是一种很好的选择。它的横杆垂直身体纵轴方式,并在两端可以进行加压。但该技术的成功的关键在于骨盆皮质骨和松质骨的骨量。因为这种内固定方式可以给与断端适当的压力,而且它固定的稳定性并不仅仅依赖于S1椎体的松质骨。由于S1椎体的骨量较低,对于部分骨折,骶髂螺钉对骨折端的加压可能达不到理想的效果。而桥接钢板也可能仅仅是把骨折端的距离拉近,也不能给与断端完全的加压。那么选择骶骨棒作为内固定的方式的优点即表现了出来,如微创、手术创伤小、并发症少、康复快等[60-61]。有学者认为这种固定方式仅在对抗垂直剪切上效果很好,而在抗扭转能力上较差,同时骶骨棒的横向加压作用可能引起或加重压缩骨折及骶神经损伤。 "

| [1] Herman A, Keener E, Dubose C, et al. Zone 2 sacral fractures managed with partially-threaded screws result in low risk of neurologic injury. Injury. 2016;47(7):1569-1573. [2] Denis F, Davis S, Comfort T. Sacral fractures: an important problem. Retrospective analysis of 236 cases. Clin Orthop Relat Res. 1988;227(227):67. [3] Schicho A, Schmidt SA, Seeber K, et al. Pelvic X-ray misses out on detecting sacral fractures in the elderly - Importance of CT imaging in blunt pelvic trauma. Injury. 2016;47(3):707-710. [4] Routt ML Jr, Simonian PT, Swiontkowski MF. Stabilization of pelvic ring disruptions. Orthop Clin North Am. 1997;28(3):369-388. [5] Nork SE, Jones CB, Harding SP, et al. Percutaneous stabilization of U-shaped sacral fractures using iliosacral screws: technique and early results. J Orthop Trauma. 2001;15(4):238. [6] Beckmann N, Cai C. CT characteristics of traumatic sacral fractures in association with pelvic ring injuries: correlation using the Young-Burgess classification system. Emerg Radiol. 2017; 24(3):255-262. [7] König MA, Sundaram RO, Saville P, et al. Anatomical considerations for percutaneous trans ilio-sacroiliac S1 and S2 screw placement. Eur Spine J. 2015;25(6):1800-1805. [8] Goetzen M, Ortner K, Lindtner RA, et al. A simple approach for the preoperative assessment of sacral morphology for percutaneous SI screw fixation. Arch Orthop Trauma Surg. 2016;136(9):1251-1257. [9] Grangier C, Garcia J, Howarth NR, et al. Role of MRI in the diagnosis of insufficiency fractures of the sacrum and acetabular roof. Skeletal Radiol. 1997;26(9):517-524. [10] Henes FO, Nüchtern JV, Groth M, et al. Comparison of diagnostic accuracy of Magnetic Resonance Imaging and Multidetector Computed Tomography in the detection of pelvic fractures. Eur J Radiol. 2012;81(9):2337-2342. [11] Reilly MC, Zinar DM, Matta JM. Neurologic injuries in pelvic ring fractures. Clin Orthop Relat Res. 1996;329(329):28-36. [12] Sullivan MP, Smith HE, Schuster JM, et al. Spondylopelvic dissociation. Orthop Clin North Am. 2014;45(1):65-75. [13] Roy-Camille R, Saillant G, Gagna G, et al. Transverse fracture of the upper sacrum. Suicidal jumper's fracture. Spine. 1985;10(9): 838-845. [14] Strange-Vognsen HH, Lebech A. An unusual type of fracture in the upper sacrum. J Orthop Trauma. 1991;5(2):200. [15] Gibbons KJ, Soloniuk DS, Razack N. Neurological injury and patterns of sacral fractures. J Neurosurg. 1990;72(6):889-893. [16] Tile M. Pelvic ring fractures: should they be fixed? J Bone Joint Surg Br. 1988;70(1):1-12. [17] Burgess AR, Eastridge BJ, Young JW, et al. Pelvic ring disruptions: effective classification system and treatment protocols. J Trauma Acute Care Surg. 1990;30(7):848-856. [18] 王亦璁.骨与关节损伤[M].3版.北京:人民卫生出版社,2001.[19] Isler B. Lumbosacral lesions associated with pelvic ring injuries. J Orthopa Trauma. 1990;4(1):1-6. [20] Isler B, Ganz R. Classification of pelvic ring injuries. Injury. 1996; 27(1):3-12. [21] Bents RT, France JC, Glover JM, et al. Traumatic spondylopelvic dissociation. A case report and literature review. Spine. 1997; 22(11):1814-1819. [22] Lehman RA Jr, Kang DG, Bellabarba C. A new classification for complex lumbosacral injuries. Spine J. 2012;12(7):612-628. [23] Vaccaro AR, Lehman RA Jr, Hurlbert RJ, et al. A new classification of thoracolumbar injuries: the importance of injury morphology, the integrity of the posterior ligamentous complex, and neurologic status. Spine. 2005;30(20):2325-2333. [24] Schmidek HH, Smith DA, Kristiansen TK. Sacral fractures. Neurosurgery. 1984;15(5):735-746. [25] Sabiston CP, Wing PC. Sacral fractures: classification and neurologic implications. J Trauma. 1986;26(12):1113-1115. [26] Gribnau AJ, van Hensbroek PB, Haverlag R, et al. U-shaped sacral fractures: Surgical treatment and quality of life. Injury. 2009;40(10):1040. [27] Bydon M, Del GR, Macki M, et al. Incidence of sacral fractures and in-hospital postoperative complications in the United States: an analysis of 2002-2011 data. Spine. 2014;219(3):1103-1109. [28] Robles LA. Transverse sacral fractures. Spine J. 2009;9(1):60-69. [29] Vaccaro AR, Hulbert RJ, Patel AA, et al. The subaxial cervical spine injury classification system: a novel approach to recognize the importance of morphology, neurology, and integrity of the disco-ligamentous complex. Spine. 2007;32(12):2365-2374. [30] 吴新宝,孙旭.骶骨骨折的治疗[J].中国医刊,2016,51(10):2-8.[31] Phelan ST, Jones DA, Bishay M. Conservative management of transverse fractures of the sacrum with neurological features. A report of four cases. J Bone Joint Surg Br. 1991;73(6):969-971. [32] Bederman SS, Hassan JM, Shah KN, et al. Fixation techniques for complex traumatic transverse sacral fractures: a systematic review. Spine. 2013;38(16):1028-1040. [33] Tötterman A, Glott T, Madsen JE, et al. Unstable sacral fractures: associated injuries and morbidity at 1 year. Spine. 2006;31(18): 628-635. [34] Huittinen VM. Lumbosacral nerve injury in fracture of the pelvis. A postmortem radiographic and patho-anatomical study. Acta Chirurgica Scandinavica Supplementum. 1972;429:3. [35] Sullivan MP, Smith HE, Schuster JM, et al. Spondylopelvic dissociation. Orthop Clin North Am. 2014;45(1):65-75. [36] Taguchi T, Kawai S, Kaneko K, et al. Operative management of displaced fractures of the sacrum. J Orthop Sci. 1999;4(5):347-352. [37] Kim MY, Reidy DP, Nolan PC, et al. Transverse sacral fractures: case series and literature review. Can J Surg. 2001;44(5): 359-363. [38] Bodkin PA, Choksey MS. Management of a sacral fracture with neurological injury. J Orthop Sci. 2006;11(5):524-528. [39] Zelle BA, Gruen GS, Hunt T, et al. Sacral fractures with neurological injury: is early decompression beneficial? Int Orthop. 2004;28(4):244-251. [40] Ayoub MA. Vertically unstable sacral fractures with neurological insult: outcomes of surgical decompression and reconstruction plate internal fixation. Int Orthop. 2009;33(1):269-269. [41] Tötterman A, Glott T, Søberg HL, et al. Pelvic trauma with displaced sacral fractures: functional outcome at one year. Spine. 2007;32(13):1437. [42] van den Bosch EW, van Zwienen CM, van Vugt AB. Fluoroscopic positioning of sacroiliac screws in 88 patients. J Trauma Acute Care Surg. 2002;53(1):44-48. [43] Elzohairy MM, Salama AM. Open reduction internal fixation versus percutaneous iliosacral screw fixation for unstable posterior pelvic ring disruptions. Orthop Traumatol Surg Res. 2017;103(2):223-227. [44] Ruatti S, Kerschbaumer G, Gay E, et al. Technique for reduction and percutaneous fixation of U- and H-shaped sacral fractures. Orthop Traumatol Surg Res. 2013;99(5):625-629. [45] Tang CH, Yao GW, Wang L, et al. Minimally invasive internal fixation of pelvic ring for type C pelvic fracture. Zhongguo Gu Shang. 2017;30(7):660-663. [46] Käch K, Trentz O. Distraction spondylodesis of the sacrum in “vertical shear lesions” of the pelvis. Der Unfallchirurg. 1994; 97(1):28. [47] Thakkar SC, Thakkar RS, Sirisreetreerux N, et al. 2D versus 3D fluoroscopy-based navigation in posterior pelvic fixation: review of the literature on current technology. Int J Comp Assist Radiol Surg. 2017;12(1):69-76. [48] Schildhauer TA, Bellabarba C, Nork SE, et al. Decompression and lumbopelvic fixation for sacral fracture-dislocations with spino-pelvic dissociation. J Orthop Trauma. 2006;20(7):447-457. [49] Bellabarba C, Schildhauer TA, Vaccaro AR, et al. Complications associated with surgical stabilization of high-grade sacral fracture dislocations with spino-pelvic instability. Spine. 2006;31(31): S80-88; discussion S104. [50] Schildhauer T, Josten C, Muhr G. Triangular osteosynthesis of vertically unstable sacrum fractures: a new concept allowing early weight-bearing. J Orthop Trauma. 1998;12(5):307. [51] Sagi HC. Technical aspects and recommended treatment algorithms in triangular osteosynthesis and spinopelvic fixation for vertical shear transforaminal sacral fractures. J Orthop Trauma. 2009;23(5):354. [52] Toogood P, Mcdonald E, Pekmezci M. A biomechanical comparison of ipsilateral and contralateral pedicle screw placement for modified triangular osteosynthesis in unstable pelvic fractures. J Orthop Trauma. 2013;27(9):515-520. [53] 李辉,易成腊,白祥军,等.微创腰椎骨盆三角固定技术在不稳定型骶骨骨折治疗中的应用[J].创伤外科杂志,2015,17(6):518-521.[54] Shinohara K, Takigawa T, Tanaka M, et al. Biomechanical comparison of posterior fixation using spinal instrumentation and conventional posterior plate fixation in unstable vertical sacral fracture. Acta Medica Okayama. 2016;70(2):97. [55] 巩腾,苏学涛,夏群,等.后路经皮腰-髂钉棒固定在DenisⅡ型骶骨骨折中的应用[J].中华创伤骨科杂志,2017,19(6):484-490.[56] Kanakaris NK, Giannoudis PV. Sacral fractures//Trauma and Orthopaedic Classifications. 2015:277-281. [57] 胡铮,李钿,何旭辉,等.不稳定型骶骨骨折手术治疗方式选择[J].中国矫形外科杂志,2017,25(20):1853-1857.[58] Kobbe P, Hockertz I, Sellei RM, et al. Minimally invasive stabilisation of posterior pelvic-ring instabilities with a transiliac locked compression plate. Int Orthop. 2012;36(1):159-164. [59] 陈红卫,潘骏,赵钢生,等.经皮重建钢板内固定治疗不稳定骶骨骨折[J].中华创伤杂志,2007,23(12):905-907.[60] 黄涛,周东生,吕荷荣,等.骶骨棒微创小切口治疗骶骨纵行骨折[J].中国矫形外科杂志,2006,14(16):1218-1220.[61] Mehling I, Hessmann MH, Rommens PM. Stabilization of fatigue fractures of the dorsal pelvis with a trans-sacral bar. Operative technique and outcome. Injury. 2012;43(4):446-451. |
| [1] | Xu Feng, Kang Hui, Wei Tanjun, Xi Jintao. Biomechanical analysis of different fixation methods of pedicle screws for thoracolumbar fracture [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1313-1317. |
| [2] | Jiang Yong, Luo Yi, Ding Yongli, Zhou Yong, Min Li, Tang Fan, Zhang Wenli, Duan Hong, Tu Chongqi. Von Mises stress on the influence of pelvic stability by precise sacral resection and clinical validation [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1318-1323. |
| [3] | Zhang Tongtong, Wang Zhonghua, Wen Jie, Song Yuxin, Liu Lin. Application of three-dimensional printing model in surgical resection and reconstruction of cervical tumor [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1335-1339. |
| [4] | Zhang Yu, Tian Shaoqi, Zeng Guobo, Hu Chuan. Risk factors for myocardial infarction following primary total joint arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1340-1345. |
| [5] | Wei Wei, Li Jian, Huang Linhai, Lan Mindong, Lu Xianwei, Huang Shaodong. Factors affecting fall fear in the first movement of elderly patients after total knee or hip arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1351-1355. |
| [6] | Wang Jinjun, Deng Zengfa, Liu Kang, He Zhiyong, Yu Xinping, Liang Jianji, Li Chen, Guo Zhouyang. Hemostatic effect and safety of intravenous drip of tranexamic acid combined with topical application of cocktail containing tranexamic acid in total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1356-1361. |
| [7] | Xiao Guoqing, Liu Xuanze, Yan Yuhao, Zhong Xihong. Influencing factors of knee flexion limitation after total knee arthroplasty with posterior stabilized prostheses [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1362-1367. |
| [8] | Huang Zexiao, Yang Mei, Lin Shiwei, He Heyu. Correlation between the level of serum n-3 polyunsaturated fatty acids and quadriceps weakness in the early stage after total knee arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1375-1380. |
| [9] | Zhang Chong, Liu Zhiang, Yao Shuaihui, Gao Junsheng, Jiang Yan, Zhang Lu. Safety and effectiveness of topical application of tranexamic acid to reduce drainage of elderly femoral neck fractures after total hip arthroplasty [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1381-1386. |
| [10] | Wang Haiying, Lü Bing, Li Hui, Wang Shunyi. Posterior lumbar interbody fusion for degenerative lumbar spondylolisthesis: prediction of functional prognosis of patients based on spinopelvic parameters [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1393-1397. |
| [11] | Lü Zhen, Bai Jinzhu. A prospective study on the application of staged lumbar motion chain rehabilitation based on McKenzie’s technique after lumbar percutaneous transforaminal endoscopic discectomy [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1398-1403. |
| [12] | Chen Xinmin, Li Wenbiao, Xiong Kaikai, Xiong Xiaoyan, Zheng Liqin, Li Musheng, Zheng Yongze, Lin Ziling. Type A3.3 femoral intertrochanteric fracture with augmented proximal femoral nail anti-rotation in the elderly: finite element analysis of the optimal amount of bone cement [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1404-1409. |
| [13] | Du Xiupeng, Yang Zhaohui. Effect of degree of initial deformity of impacted femoral neck fractures under 65 years of age on femoral neck shortening [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1410-1416. |
| [14] | Zhang Shangpu, Ju Xiaodong, Song Hengyi, Dong Zhi, Wang Chen, Sun Guodong. Arthroscopic suture bridge technique with suture anchor in the treatment of acromioclavicular dislocation [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1417-1422. |
| [15] | Liang Yan, Zhao Yongfei, Xu Shuai, Zhu Zhenqi, Wang Kaifeng, Liu Haiying, Mao Keya. Imaging evaluation of short-segment fixation and fusion for degenerative lumbar scoliosis assisted by highly selective nerve root block [J]. Chinese Journal of Tissue Engineering Research, 2021, 25(9): 1423-1427. |
| Viewed | ||||||
|
Full text |
|
|||||
|
Abstract |
|
|||||